4.1. Grundlagen der Kommunikation
1 Medizinische Psychologie und Soziologie, Albert-Ludwigs-Universität, Freiburg, Germany
Kommunikation ist für das ärztliche Handeln von zentraler Bedeutung. Sie ist entscheidend für eine gute Arbeitsbeziehung zwischen Arzt und Patient und schafft somit die Grundlage, auf der sich diagnostische und therapeutische Maßnahmen entfalten können [1]. Denn das Gespräch mit dem Patienten ist der wichtigste Zugang, um die individuelle Bedeutung von körperlichen und psychischen Beschwerden und Symptomen zu verstehen, um verursachende oder auslösende Momente für Störungen und Belastungen auszumachen und zu einem Gesamtbild zusammenzufügen. Hinzu kommt noch, dass Veränderungen des körperlichen und seelischen Wohlbefindens, Schmerzen oder andere Beeinträchtigungen immer auch beunruhigend sind. Negative Emotionen wie Angst, Sorge und Trauer spielen somit in der Kommunikation mit Patienten eine zentrale Rolle. Ärztinnen und Ärzte kommunizieren aber nicht nur mit ihren Patienten, sondern auch mit zahlreichen anderen Personen. So gibt es kaum eine ärztliche Tätigkeit, an der nicht auch andere Berufsgruppen beteiligt sind (z.B. Pflegepersonal, medizinisch-technisches Personal, Sozialdienst, Seelsorger, Juristen, Krankenkassenpersonal, Verwaltungspersonal ...). Darüber hinaus ist auch die Kommunikation von Ärzten untereinander, z.B. beim Übergang von der ambulanten zur stationären Versorgung oder bei spezifischen Fragestellungen, die außerhalb des eigenen Fachgebiets liegen, von zentraler Bedeutung für die Behandlungsqualität. Gelingende Kommunikation ist also die Voraussetzung für eine erfolgreiche Zusammenarbeit. Das zeigt sich unter anderem daran, dass Fehler in der Medizin häufig auf Kommunikationspannen wie Fehlabsprachen oder unklare Verständigung zurückzuführen sind [2].
Kommunikative Kompetenzen gehören somit zu den wichtigsten Schlüsselqualifikationen für den Arztberuf. Das vorliegende Kapitel behandelt daher grundlegende Erkenntnisse der Kommunikationspsychologie, die für die Medizin besonders wichtig sind.
4.1.1. Kommunikationskanäle und -medien
Kommunikation kann mittels verschiedener Medien und Kanäle erfolgen. Mit dem Medium der Kommunikation bezeichnet man in der Regel den oder die Träger der Information. Das können die Stimme bei der verbalen Kommunikation oder das Gesicht und der Körper bei der nonverbalen Kommunikation sein. Schriftliche und abbildende Medien wie Briefe, Befundberichte oder Röntgenbilder werden ebenfalls häufig benutzt und auch technische Medien wie Telefon, E-Mail, Kurznachrichten spielen eine zunehmend größere Rolle. Der Kommunikationskanal bezeichnet demgegenüber den Modus der Informationsvermittlung. In der interpersonellen Kommunikation können Informationen z.B. sprachlich-auditiv, gestisch-visuell, chemisch-olfaktorisch und kutan-taktil übertragen werden. Diese jeweils doppelte Bezeichnung des Kommunikationskanals verweist auf die komplementären Rollen von Sender und Empfänger in der Kommunikation (z.B. Sprecher und Hörer).
Neben diesen eher formalen Beschreibungen von Kommunikationsmedien und -kanälen hat sich für die Praxis der Kommunikation in der Medizin die Unterscheidung zwischen verbaler, paraverbaler und nonverbaler Kommunikation als besonders relevant erwiesen.
4.1.1.1. Verbale, paraverbale und nonverbale Kommunikation
Verbale Kommunikation bezeichnet den sprachlichen Anteil – also den Text – der Kommunikation, während die Qualitäten von Stimme und Sprechen, z.B. Modulation, Lautstärke und Tempo, als paraverbale Kommunikation zusammengefasst werden. Mit nonverbaler Kommunikation wird meist in erster Linie die Körpersprache, also Mimik und Gestik, bezeichnet. Sie umfasst aber noch wesentlich mehr, z.B. das Aussehen, den Geruch oder die Raumnutzung, darauf wird in Abschnitt 4.1.1.3. noch genauer eingegangen. Häufig wird auch die paraverbale Kommunikation der nonverbalen Kommunikation zugerechnet. In der direkten, interpersonellen Kommunikation zwischen zwei oder mehr Individuen finden verbale, paraverbale und nonverbale Kommunikation immer synchron statt und sind auf vielfältige Weise miteinander verbunden. Allerdings unterscheiden sich die drei Kommunikationsformen deutlich voneinander. Verbale Kommunikation muss erst im Rahmen des Spracherwerbs erlernt werden, während viele Mitteilungsmöglichkeiten der para- und nonverbalen Kommunikation angeboren sind. Dazu gehört vor allem der mimische Ausdruck von Emotionen. Andere Aspekte der nonverbalen Kommunikation müssen dagegen ebenfalls erst erlernt werden, z.B. der kulturspezifische Gebrauch bestimmter Gesten. Allerdings sind auch bestimmte Aspekte des emotionalen Ausdrucks von kulturellen Aspekten geprägt, z.B. die Neigung, negative Emotionen wie Ärger überhaupt zum Ausdruck zu bringen. Weitere Unterschiede beziehen sich auf die Art der Übermittlung von Informationen: Verbale Kommunikation benutzt Wörter, also Symbole, deren Bezug zu dem, was sie bezeichnen, letztendlich willkürlich ist (in unterschiedlichen Sprachen können die Worte für ein und dieselbe Sache ganz unterschiedlich sein). Para- und nonverbale Zeichen dagegen sind in der Regel universeller und haben einen direkteren Bezug zu dem, was sie bezeichnen. Das trifft insbesondere auf die emotionalen Äußerungen aber auch auf bestimmte Gesten, z.B. für Eigenschaften wie „groß“ und „klein“ zu. Nonverbale Kommunikation kann außerdem gleichzeitig auf mehreren Kanälen stattfinden, sie ist also multimodal. So kann eine Person z.B. gleichzeitig ihre Hand zur Begrüßung ausstrecken (Gestik), dabei lächeln (Mimik) und auf eine andere Person zugehen (Bewegung im Raum). Verbale Kommunikation dagegen ist unimodal, weil man nur ein Wort nach dem anderen sagen kann.
Verbale, para- und nonverbale Kommunikationsformen benutzen also verschiedene Medien und Kanäle. Die dabei transportierten Informationen können auf unterschiedliche Art und Weise zueinander in Bezug stehen: Sie können sich entweder entsprechen (Redundanz, z.B. ein bejahendes Kopfnicken, das eine verbal geäußerte Bestätigung begleitet), sich ergänzen (Illustration, z.B. eine Zeigegeste, die die Beschreibung einer Schmerzlokalisation begleitet) und verstärken (Intensivierung, z.B. eine expressive Geste, die eine Schmerzschilderung begleitet) oder in Widerspruch zueinander stehen. Letzteres ist z.B. dann der Fall, wenn ein Patient über belastende Situationen, z.B. kritische Lebensereignisse (Verlust des Partners, Arbeitslosigkeit etc.), berichtet, die nonverbal vermittelte emotionale Beteiligung dazu aber gar nicht zu passen scheint (z.B. übertriebene Gelassenheit). Solche Widersprüche wahrzunehmen und zu thematisieren kann eine wichtige Aufgabe des ärztlichen Gesprächs sein, um ein besseres und umfassenderes Verständnis von der Situation des Patienten gewinnen zu können. Nonverbale Kommunikation kann aber auch ohne verbale Kommunikation vorkommen oder an ihre Stelle treten (Substitution), indem z.B. eine Frage – etwa mit einem Schulterzucken – nur mimisch-gestisch beantwortet wird. Schließlich werden alle Elemente para- und nonverbaler Kommunikation zur Lenkung und Steuerung des kommunikativen Ablaufs eingesetzt (z.B. tiefes Luftholen, den Oberkörper aufrichten, sich räuspern, den Zeigefinger heben, um auszudrücken, dass man gerne etwas sagen möchte).
4.1.1.2. Verbale Kommunikation
Die verbale Kommunikation in der Medizin ist durch ein Nebeneinander von verschiedenen Sprachen gekennzeichnet [3]: Die Sprache, in der sich Ärzte untereinander verständigen, ist zum einen die wissenschaftliche Fachsprache, in der etwa wissenschaftliche Artikel oder Vorträge verfasst werden. Sie dient in erster Linie der Information über neue Erkenntnisse und ist unter anderem durch den Gebrauch von vielen Fachbegriffen gekennzeichnet, mit denen sich komplexe Sachverhalte knapp und präzise ausdrücken lassen. Zudem findet der fachliche Austausch meist in typischen Formaten statt, für die Aufbau, Inhalt und Umfang weitgehend festgelegt sind. Das gilt z.B. für wissenschaftliche Artikel, aber auch für typische mündliche Formate, z.B. für Kongressvorträge. Zum anderen benutzen Ärzte, um sich z.B. in einer Klinik untereinander, aber auch mit anderen Berufsgruppen zu verständigen, eine „Praxissprache“, in die viele Begriffe der Fachsprache eingegangen sind. Auch hier werden viele Fachwörter benutzt, darüber hinaus wird von zahlreichen Abkürzungen (z.B. „PE“ für „Probeentnahme“, „oB“ für „ohne Befund“) Gebrauch gemacht. Zudem gibt es auch hier typische, standardisierte Formen der Kommunikation, z.B. für die Patientenvorstellung auf einer Visite oder in einer Abteilungsbesprechung. Ein weiteres Merkmal dieser Praxissprache ist die Verwendung von Jargon, d.h. von Begriffen, mit denen typische Phänomene des medizinischen Alltags (z.B. bestimmte Eigenschaften von Patienten oder auch das Ergebnis von Behandlungen) pointiert bezeichnet werden. Dabei schwingen häufig (ab)wertende, humoristische, manchmal auch zynische oder sarkastische Bedeutungen mit [4]. Die Verwendung dieses ärztlichen Jargons muss daher kritisch gesehen werden, weil die Frage aufgeworfen wird, inwiefern hier nicht nur ein sprachliches Problem besteht, sondern tatsächlich eine entsprechend distanzierte und wenig empathische Haltung den Patienten gegenüber zum Ausdruck kommt. Ein weiteres Merkmal von Fachsprache und Praxissprache ist, dass sie in hohem Maße kontextspezifisch sind. Das heißt, sie sind in der Regel nur für diejenigen verständlich, die in dem entsprechenden Fachbereich, z.B. in der Chirurgie oder der Neurologie, arbeiten. Bereits Ärzte aus anderen Fachbereichen tun sich z.B. schwer damit, die Abkürzungen ihrer Kollegen zu verstehen. Als dritte Sprachform spielt schließlich auch die Alltagssprache in der Medizin eine große Rolle, denn in dieser Sprache sprechen die Patienten und auch Ärzte sollten Patienten gegenüber unbedingt diese Sprache verwenden.
Die Mehrsprachigkeit der Medizin ist für alle Beteiligten eine große Herausforderung. Im Medizinstudium gibt es bis heute ein eigenes Fach (Medizinische Terminologie), das die Medizinstudierenden beim Erlernen und im Gebrauch der Fachsprache unterstützen soll. Den Gebrauch der Praxissprache, des klinischen Jargons, lernen die Studierenden dagegen weniger im offiziellen, als vielmehr im „heimlichen“ Curriculum, das sie mit den jeweils herrschenden Sitten und Gebräuchen in der Medizin vertraut macht. Viele der hier auftretenden spezifischen Kommunikationsformen, z.B. die Patientenvorstellung auf der Visite, sind nirgendwo formal niedergelegt und definiert, sondern werden über die alltägliche Praxis reproduziert und weitergegeben [5]. Der Nachteil dieser Form des informellen Lernens besteht allerdings darin, dass die problematischen Aspekte insbesondere von Fach-, Praxissprache und Jargon kaum reflektiert werden. Daher ist es nicht verwunderlich, dass die Übernahme der Praxissprache von den Studierenden ambivalent erlebt wird. Zum einen sehen sie diesen Spracherwerb als unvermeidlichen Teil ihrer ärztlichen Sozialisation an und zeigen auch Verständnis für die von ihren erfahreneren Kollegen verwendeten sprachlichen Distanzierungsstrategien (z.B. zynischen Humor). Auf der anderen Seite können sie auch die Perspektive der Patienten einnehmen und sehen insbesondere die häufig abwertenden Konnotationen des ärztlichen Jargons als kritisch an. Mit dieser kritischen Bewertung liegen sie vollkommen richtig, denn die Nachteile dieses ärztlichen Sprachgebrauchs in der Praxis sind offensichtlich: Auf das Problem, dass eine abwertende Sprache Ausdruck einer entsprechend abwertenden Haltung sein kann, wurde zuvor bereits verwiesen. Darüber hinaus zeigt sich, dass der weitverbreitete Gebrauch von Abkürzungen zu Behandlungsfehlern führen kann, insbesondere dann, wenn sie nicht eindeutig definiert sind und etwa in der Gynäkologie etwas anderes bedeuten als in der Psychiatrie.
Hinsichtlich der Alltagssprache ist vor allem die Verständlichkeit eine zentrale Herausforderung. Ärzten wird häufig vorgeworfen, sich unverständlich auszudrücken, d.h. im Gespräch mit Patienten nicht in ausreichendem Maß auf ihre Fachsprache zu verzichten. Erschwerend kommt hinzu, dass die medizinische Fachsprache auch Begriffe der Alltagssprache verwendet, allerdings häufig mit anderer Bedeutung. So bezeichnet ein „positiver“ Befund aus medizinischer Sicht in der Regel etwas Negatives, nämlich, dass der Patient an einer bestimmten Erkrankung leidet. Auch eine „unterstützende Therapie“ bedeutet nicht, wie man vielleicht annehmen könnte, in erster Linie eine besonders intensive persönliche Betreuung, sondern häufig eine zusätzliche medikamentöse Behandlung. Insofern verwundert es nicht, dass Ärzte häufig zwar meinen, sich verständlich ausgedrückt zu haben, Patienten sie aber dennoch nicht richtig verstanden haben. Vor diesem Hintergrund ist es besonders wichtig, dass Ärzte sich rückversichern, ob ihre Erklärungen und Informationen auch von den Patienten verstanden wurden, indem sie diese z.B. bitten, das Wesentliche nochmal mit eigenen Worten zu wiederholen.
Umgekehrt fühlen sich aber auch Patienten von Ärzten missverstanden, weil z.B. ihre Schilderung ausschließlich auf ein somatisches Krankheitsgeschehen bezogen und weniger als Ausdruck ihres Befindens aufgefasst wird, bei dem beispielsweise auch emotionale Aspekte wie Ängste, Befürchtungen und Sorgen eine zentrale Rolle spielen. Hier kommt es also darauf an, dass der Arzt sich rückversichert, dass er das Problem oder das Anliegen des Patienten richtig verstanden hat, indem er z.B. selbst mit eigenen Worten wiederholt, wie er die Äußerungen des Patienten aufgefasst hat und den Patienten bittet, ihn gegebenenfalls zu korrigieren (vgl. „aktives Zuhören“).
4.1.1.3. Nonverbale Kommunikation
Obwohl mit nonverbaler Kommunikation in erster Linie Mimik und Gestik bezeichnet werden, umfasst sie noch wesentlich mehr Aspekte, die in Tabelle 1 zusammengefasst sind. Dabei fällt auf, dass viele dieser Ausdrucksmöglichkeiten nicht oder nur sehr eingeschränkt der bewussten Kontrolle unterliegen (z.B. Aspekte der körperlichen Erscheinung), andere dagegen können stärker willentlich beeinflusst werden (z.B. paraverbale Äußerungen, Haptik), wiederum andere unterliegen starken kulturellen Einflüssen (z.B. Chronemik, Umgebungsfaktoren).
|
Kinesik |
Körpersprache, d.h. Mimik, Gestik, Blickkontakt, Körperhaltung |
|
Paraverbale Zeichen |
Sprachmelodie, Sprachtempo, Sprachpausen, Artikulation etc. |
|
Haptik |
Berührungen |
|
Olfaktorik |
Körpergeruch (natürlicher und künstlicher, z.B. durch Parfum) |
|
Aussehen |
Körpergröße, Statur, Frisur, Kleidungsstil, Tätowierungen etc. |
|
Proxemik |
Räumliche Distanz, Raumnutzung |
|
Chronemik |
Zeitliche Aspekte, z.B. Wartezeit, Pünktlichkeit |
|
Artefakte und Umgebung |
Architektonische Aspekte, Einrichtung, Temperatur, Geräuschpegel etc. |
Auch wenn nonverbale Zeichen weit weniger festen und formalen Regeln folgen, wie sie etwa durch die Grammatik für die sprachlichen Äußerungen festgelegt sind, gibt es wichtige Erkenntnisse, die das Verständnis von nonverbaler Kommunikation erleichtern.
Von den Elementen der Körpersprache (Kinesik) hat der Blickkontakt sicherlich die größte Bedeutung für die nonverbale Kommunikation. Als sympathisch wahrgenommene Personen werden ebenso wie Personen, die einen hohen Status besitzen, häufiger angeblickt. Umgekehrt fühlen sich Personen, die häufiger angeblickt werden, aufgewertet und gehen davon aus, dass sie von den sie anblickenden Personen positiv eingeschätzt werden. Emotionale Reaktionen werden durch direktes Anblicken verstärkt. Daher ist das Vermeiden von Blickkontakt auch die naheliegende Reaktion, um z.B. in einer peinlichen Situation die psychische Erregung zu begrenzen.
Auch die Mimik hat insbesondere für den Ausdruck von Emotionen eine zentrale Bedeutung. Für die sogenannten Basisemotionen (s. Kapitel 2.2.7.) existieren kulturunabhängige, universelle mimische Ausdrucksbewegungen, die den Schluss zulassen, dass es sich hierbei um in erster Linie evolutionsbiologisch alte, genetisch determinierte Muster handelt. Dieser offensichtlich starke genetische Einfluss ist sicherlich der Hauptgrund dafür, dass mimische Ausdrucksbewegungen nur zu einem Teil der willentlichen Kontrolle unterliegen, d.h. dass sie kaum vollständig unterdrückt werden können.
Als paraverbale Zeichen werden, wie oben bereits ausgeführt wurde, alle außersprachlichen Aspekte der Stimme und des Sprechens bezeichnet, die in der Kommunikation auftreten. Auch hier besteht eine enge Verbindung zur emotionalen Befindlichkeit (man brüllt vor Wut, vor Schreck „verschlägt“ es einem die Sprache, etc.). Aus der Art und Weise, wie jemand spricht, können also wichtige ergänzende Informationen entnommen werden, die Rückschlüsse auf die psychische Befindlichkeit zulassen.
Doch nicht nur Gesicht und Stimme tragen zur nonverbalen Kommunikation bei, letztendlich kann der ganze Körper („Pantomimik“) in das Ausdrucksgeschehen miteinbezogen werden. Besonders hervorzuheben sind Berührungen (Haptik), eine Sonderform der Gesten, die das Gegenüber unmittelbar betreffen. Auch hier steht uns ein sehr umfangreiches und differenziertes Repertoire zur Verfügung, das vom Händeschütteln bei der Begrüßung, über herzliche Umarmungen oder kumpelhaftes Schulterklopfen bis hin zu sexuellen Handlungen reicht, die neben vielen anderen Funktionen auch eine kommunikative Bedeutung haben. Die Privatheit des Körpers verlangt allerdings auch besondere Vorsicht in der Dosierung und Anwendung von Berührungen in der Kommunikation. Ärzte sind zur Untersuchung von Patienten weitgehend von dem sonst geltenden „Berührungstabu“ befreit, dennoch (oder gerade deswegen) müssen sie ihre Berührungen besonders vorsichtig und sensibel dosieren. Mit dem durch Krankheit veränderten Körper können nämlich massive Schamgefühle verbunden sein, auf die der Arzt gefasst sein muss und die er ggf. ansprechen sollte, um die Unsicherheit des Patienten zu verringern.
Olfaktorische Informationen haben im Kontext nonverbaler Kommunikation bisher relativ wenig Aufmerksamkeit erfahren, obwohl sie gerade in der Medizin von großer Bedeutung sein können. So können Krankheiten den individuellen Körpergeruch so verändern, dass er von anderen Personen als unangenehmer und weniger „gesund“ wahrgenommen wird [7]. Krankheitsbedingte Gerüche (z.B. bei Inkontinenz oder Mundgeruch) sind auf Seiten der Patienten eng mit Schamreaktionen verbunden und können zu sozialem Rückzug oder vermuteter und erlebter Stigmatisierung führen, weil sie von anderen als abstoßend und ekelerregend wahrgenommen werden. Für Ärzte können typische Gerüche, wie sie z.B. bei Störungen der Leber, des Magens oder des Stoffwechsels auftreten, diagnostisch wertvoll sein, da sie Hinweise auf den Ursprung der Beschwerden der Patienten liefern.
Ein weiteres wichtiges Element nonverbaler Kommunikation ist die Regulierung der räumlichen Distanz (Proxemik). Für Patienten ist z.B. das Krankenbett meist ein wichtiger Intimbereich. Sich als Arzt auf das Bett des Patienten zu setzen, kann daher auch als unangenehmes Eindringen in die Privatsphäre erlebt werden und nicht unbedingt als das damit vielleicht beabsichtigte Zeigen von persönlicher Zuwendung und Fürsorge.
Zur nonverbalen Kommunikation gehört schließlich neben den unmittelbar körperlichen Ausdrucksbewegungen auch das Aussehen einer Person, z.B. Kleidung, Geschlecht, Haarschnitt, Make-up, Accessoires. Die Art und Weise, wie jemand aussieht, prägt unseren Eindruck, z.B. hinsichtlich Sympathie oder Antipathie oder auch in Bezug auf Stereotype und Vorurteile, die ihrerseits unsere Interaktion mit dem Gegenüber beeinflussen. So konnte z.B. gezeigt werden, dass Frauen mit chronischen Schmerzen häufiger psychologische Behandlungsmaßnahmen empfohlen wurden als Männern, die wiederum häufiger Schmerzmedikamente verschrieben bekamen [8]. Verschiedene Studien, die hauptsächlich in den USA durchgeführt wurden, ergaben, dass neben dem Geschlecht auch die Hautfarbe bzw. die ethnische Herkunft einen Einfluss darauf hatten, wie die Patienten wahrgenommen bzw. behandelt wurden. Umgekehrt transportieren aber auch Ärzte über ihr Aussehen Informationen, die von Patienten, Angehörigen, ärztlichen Kollegen und anderen Teammitgliedern interpretiert werden. In einer Studie aus den USA zeigte sich z.B., dass Patienten in einer Ambulanz Ärzte in weißen Arztkitteln gegenüber solchen in formeller Alltagskleidung bzw. einem eher legeren Dresscode (z.B. Jeans und T-Shirt) bevorzugten und sie vertrauenswürdiger fanden. Dass solche Einschätzungen allerdings stark kulturell geprägt sind, zeigt eine ähnliche Studie aus Großbritannien [9]: Hier bevorzugten die Patienten Ärztinnen und Ärzte im dort üblichen halb-formellen Kleidungstil (z.B. Hemd und Krawatte bzw. Bluse) gegenüber dem weißen Arztkittel. Kritisch bewerteten sie dagegen zu viel Schmuck und Piercings sowie Ohrringe bei Männern. Schließlich erbrachte die Studie auch noch das wichtige Ergebnis, dass die Patienten einem lächelnden Gesicht ein größeres Gewicht beimaßen als dem Kleidungsstil. Auch diese Befunde zeigen also, dass die Interpretation nonverbaler Kommunikation stark vom Kontext, z.B. dem kulturellen, und der gesamten Situation abhängt, so dass die Bedeutung einzelner Elemente, z.B. einer einzelnen Geste oder eines einzelnen Kleidungsstücks, durchaus unterschiedlich verstanden werden kann.
4.1.2. Kommunikationsmodelle
Um die verschiedenen Funktionen bzw. den Prozesscharakter von Kommunikation besser analysieren und verstehen zu können, sind verschiedene Modelle entwickelt worden, die zwar jeweils unterschiedliche Aspekte betonen, teilweise aber auch inhaltliche Überschneidungen aufweisen [10]. Aus der Vielzahl dieser Modelle werden im Folgenden drei für die Medizin besonders relevante dargestellt.
Encoder-/Decoder-Modelle betrachten Kommunikation im Wesentlichen als einen Austausch von Nachrichten zwischen einem Sender und einem Empfänger. Der Sender kodiert (mittels sprachlicher und nicht-sprachlicher Zeichen), was er mitteilen möchte in einer Nachricht. Der Empfänger muss die Nachricht wieder dekodieren, indem er aus den Zeichen einen Sinn konstruiert, um die Mitteilung zu verstehen. Diese Beschreibung verweist bereits darauf, dass erfolgreiche Kommunikation davon abhängt, ob Encodierung und Decodierung gleichsinnig verlaufen. Wenn das nicht der Fall ist, kommt es zu gestörter Kommunikation.
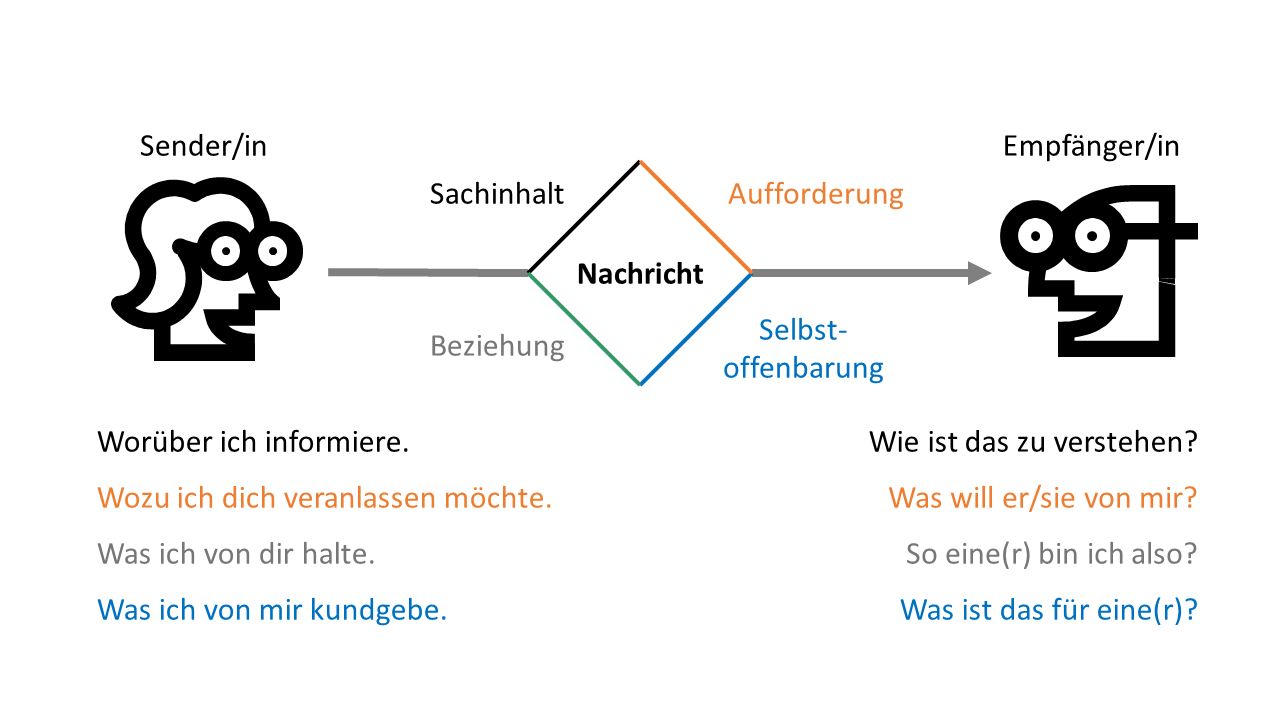
Ein besonders bekanntes Modell, das diesen Aspekt von Kommunikation betont, ist das sogenannte Kommunikationsquadrat (Vier-Seiten-Modell) von Friedemann Schulz von Thun [11]. Die wesentliche Aussage dieses Modells ist, dass im kommunikativen Austausch niemals nur ein Sinn encodiert und decodiert wird. Vielmehr vermittelt jede Kommunikation Informationen hinsichtlich mehrerer Aspekte (Abbildung 1). Schulz von Thun nennt hier den Sachinhalt (worum es geht), die Beziehungsebene (was mit dem Gesagten direkt oder indirekt über die Beziehung zwischen Sender und Empfänger ausgesagt wird), die Selbstoffenbarung (was der Sender über sich selbst zum Ausdruck bringt) und den Appell (was mit dem Gesagten beim Gegenüber erreicht werden soll).
Beispiel 1 illustriert die Annahmen dieses Modells:
Beispiel 1
Ein Patient fragt seine Hausärztin: „Frau Doktor, ist die Erkrankung denn schlimm?“ Daraufhin antwortet die Ärztin: „Keine Sorge, bei uns sind Sie in guten Händen!“Betrachtet man zunächst die Aussage des Patienten, dann kann man darin auf der Sachebene die Bitte um mehr Informationen zur Qualität der Erkrankung heraushören. Auf der Selbstoffenbarungsebene zeigt der Patient dementsprechend, dass er etwas nicht weiß, naheliegend ist aber auch die Annahme, dass er beunruhigt ist. Auf der Beziehungsebene kommt zum Ausdruck, dass der Patient davon ausgeht, dass die Ärztin seine Frage beantworten kann, dass sie also über die entsprechende Kompetenz verfügt. Zusätzlich kann man aber auch verstehen, dass er die Ärztin als eine Person sieht, die ihm helfen kann. Auf der Appellebene schließlich wird zum einen bereits durch die Frage die Erwartung nach einer Antwort formuliert, zugleich kann man aber auch die Aufforderung zur Unterstützung und Hilfe wahrnehmen. Diesen letzten Aspekt hat die Ärztin offensichtlich herausgehört, denn sie antwortet nicht mit Informationen zur Qualität der Erkrankung – also auf der Sachebene –, sondern eher mit einer Beruhigung, womit sie die genannten Aspekte der Selbstoffenbarungs-, Beziehungs- und Appellebene der Nachricht aufgreift. Sollte der Patient tatsächlich primär an Informationen über seine Erkrankung interessiert gewesen sein, dann wird er sich vermutlich missverstanden fühlen und die Antwort der Ärztin als wenig befriedigend empfinden. Um dieses Missverständnis aufzuklären, könnte er dann z.B. Folgendes sagen: „Vielen Dank, das freut mich! Mit meiner Frage wollte ich Sie aber tatsächlich bitten, mir etwas mehr zu meiner Erkrankung zu sagen.“ Der Patient tritt damit in eine sogenannte Metakommunikation ein, d.h. er macht die Kommunikation mit seiner Ärztin selbst zum Inhalt der Kommunikation, indem er erläutert, was er mit seiner Frage eigentlich gemeint hat, welche Seite der Nachricht für ihn also im Vordergrund stand.
Kommunikative Missverständnisse lassen sich folglich – häufig – durch Metakommunikation (Kommunikation über Kommunikation) auflösen (s. Abschnitt 4.1.5.).
Anhand von Beispiel 1 wird auch deutlich, dass eine Äußerung nicht immer unmittelbar das ansprechen muss, was vor allem gemeint ist. Dann würde man von direkter Kommunikation sprechen. Oft kommunizieren wir aus verschiedenen Gründen indirekt, sprechen also „durch die Blume“ an, was wir mitteilen wollen. Es ist eben ein Unterschied, ob man sagt: „Schreiben Sie jetzt endlich die Entlassungsbriefe“, oder: „Die Entlassungsbriefe müssen unbedingt noch heute raus.“ Auch wenn mit beiden Aussagen dasselbe gemeint sein kann, ist die zweite Variante weniger fordernd und hierarchisch. Je nach Kontext kann das sinnvoll und nützlich sein oder auch nicht.
Einen anderen wesentlichen Aspekt von Kommunikation betonen Modelle, in denen die Perspektivenübernahme im Vordergrund steht, d.h. die Fähigkeit, sich in die Situation des Gegenübers einfühlen oder hineinversetzen zu können. Besonders häufig wird in Medizin und Psychologie dabei auf die Arbeiten von Carl Rogers Bezug genommen, dem Begründer der Gesprächspsychotherapie bzw. der klientenzentrierten Gesprächsführung (vgl. Kapitel 4.2. und Kapitel 5.3.). Besonders wichtig ist demnach die Empathie des Therapeuten, was sich am besten als einfühlendes Verstehen übersetzen lässt. Nach aktuellem Verständnis geht es dabei darum, die Situation, Sichtweise und Gefühle des Patienten zu verstehen (Wahrnehmungsaspekt), dieses Verstehen mitzuteilen und auf seine Richtigkeit hin zu überprüfen (Mitteilungsaspekt) und auf der Grundlage dieses Verstehens mit dem Patienten in einer hilfreichen (therapeutischen) Weise zu handeln (Handlungsaspekt) [12].
Die Bedeutung von Empathie für die ärztliche Gesprächsführung lässt sich an Beispiel 2 verdeutlichen:
Beispiel 2:
Eine Patientin hat zum ersten Mal einen Termin in einer Praxis, bei dem sie mit der Ärztin über die Nachbehandlung ihrer Krebserkrankung sprechen soll. Wenige Wochen zuvor war bei ihr ganz überraschend eine Brustkrebserkrankung festgestellt worden. Nachdem sie in der Praxis über eine Stunde warten musste, wendet sie sich verärgert an eine Arzthelferin und beschwert sich über den „Saftladen“.Wie soll sich die Arzthelferin hier verhalten? Eine im Alltag vielleicht naheliegende Reaktion wäre es, auf den unangemessenen Tonfall der Patientin ebenfalls ärgerlich zu reagieren. Das wäre allerdings wenig empathisch, weil die Situation der Patientin dabei nicht ausreichend wahrgenommen und berücksichtigt würde und damit die Gefahr einer Eskalation bestünde. Eine empathische Reaktion dagegen könnte folgendermaßen aussehen: „Frau Müller, es tut mir leid, dass sie heute so lange warten müssen. Das ist wirklich sehr ärgerlich. Gerade in ihrer Situation, wo sie noch gar nicht recht wissen, wie es für sie weitergeht, ist das wahrscheinlich erst recht belastend?“ Die letzte Äußerung macht die Helferin in einem Tonfall, der explizit eine Korrektur erlaubt (möglicherweise ist die Ursache für den übermäßigen Ärger der Patientin ja gar nicht ihre gesundheitliche Situation, sondern großer Termindruck, weil sie ihrem Kind versprochen hat, es noch zu einer Party zu fahren). So zeigt die Arzthelferin, dass sie die Emotion der Patientin wahrgenommen hat und dass sie daran interessiert ist, diese vor dem Hintergrund ihrer persönlichen Situation zu verstehen. Außerdem handelt sie auf der Grundlage dieses Verständnisses besonnen, so dass man sich gut vorstellen kann, dass sich die Patientin beruhigt und vielleicht auch offen die Ursache ihres Ärgers darlegt, so dass es leichter gelingt, hierauf spezifisch einzugehen. An diesem Beispiel wird deutlich, dass Empathie insbesondere für den Aufbau einer guten Beziehung zwischen Behandlern und Patienten wichtig ist und es den Patienten erleichtert, sich im Gespräch zu öffnen.
Aus den Erkenntnissen des Vier-Seiten-Modells und der klientenzentrierten Gesprächsführung lassen sich unmittelbar praktische Konsequenzen ableiten, die sich mit dem Begriff des aktiven Zuhörens zusammenfassen lassen. Das aktive Zuhören dient zum einen dazu, die Informationsqualität zu verbessern, indem sich der Arzt immer wieder versichert, dass er den Patienten richtig verstanden hat, zum anderen signalisiert der Arzt dem Patienten damit aber auch seine Zuwendung und Empathie. Aktiv ist das Zuhören also deshalb, weil es eine ganze Reihe von kommunikativen Verhaltensweisen auf Seiten des Zuhörers umfasst. Tabelle 2 führt die verschiedenen Bestandteile des aktiven Zuhörens auf.
|
Rückmeldesignale, die Aufmerksamkeit anzeigen |
|
|
Gesprächserleichternde Verhaltensweisen, die den Gesprächsfluss aufrechterhalten |
|
|
Verständnissichernde Maßnahmen, die der Informationsqualität dienen |
|
|
Maßnahmen, die Empathie anzeigen und es dem Patienten erleichtern, sich zu öffnen |
|
Einen in den bisher geschilderten Modellen noch nicht explizit genannten Aspekt von Kommunikation stellt das Modell ins Zentrum, das mit dem Namen Paul Watzlawicks verbunden ist [13]. Der kommunikative Prozess wird hier als eine gemeinsame Konstruktion von Wirklichkeit beschrieben. Dieser Prozess folgt bestimmten Gesetzmäßigkeiten, die nicht etwa durch die Teilnehmer ausgehandelt und anerkannt werden, sondern die sich aus der Struktur menschlicher Kommunikation selbst ergeben und denen die beteiligten Personen daher zwangsläufig unterworfen sind. Watzlawick hat mit seiner Arbeitsgruppe fünf Kommunikationsaxiome (Tabelle 3) formuliert, die dabei helfen sollen, menschliche Kommunikation zu erklären (Axiom = aus sich selbst heraus evidenter, nicht weiter zu beweisender Grundsatz).
|
Axiom 1 |
Man kann nicht nicht-kommunizieren ([13], S. 53). |
|
Axiom 2 |
Jede Kommunikation hat einen Inhalts- und einen Beziehungsaspekt, wobei letzterer den ersteren bestimmt ([13], S. 56). |
|
Axiom 3 |
Die Natur einer Beziehung ist durch die Interpunktion der Kommunikationsabläufe seitens der Partner bedingt ([13], S. 61). |
|
Axiom 4 |
Menschliche Kommunikation bedient sich analoger und digitaler Modalitäten ([13], S. 68). |
|
Axiom 5 |
Zwischenmenschliche Kommunikationsabläufe sind entweder symmetrisch oder komplementär, je nachdem ob die Beziehung zwischen den Partnern auf Gleichgewicht oder Unterschiedlichkeit beruht ([13], S. 70). |
Das erste Axiom verweist darauf, dass Kommunikation immer schon stattfindet, sobald mindestens zwei Personen aufeinandertreffen. Durch Körperhaltung, Mimik und Gestik entsteht Kommunikation und sei es nur als Botschaft, dass keine weitere Kommunikation gewünscht ist (z.B. in der überfüllten U-Bahn durch Vermeiden von Blickkontakt). Insofern wäre es eine Selbsttäuschung anzunehmen, wir könnten darüber entscheiden, ob und wann wir kommunizieren, wir tun es einfach ständig. Mit der Unterscheidung von Inhalts- und Beziehungsaspekt (zweites Axiom), die in modifizierter Form auch in das oben geschilderte Vier-Seiten-Modell übernommen wurde, wird zum Ausdruck gebracht, dass das Gesagte nicht unbedingt mit dem Gemeinten zusammenfallen muss. So kann der Satz „Ich habe Kopfschmerzen“ unterschiedliche Bedeutungen annehmen, je nachdem, zu wem er gesagt wird, d.h. in welcher Beziehung die beiden Kommunikationspartner zueinander stehen. Vom Arzt wird man in diesem Fall etwas anderes erwarten (nämlich professionelle Hilfe) als von einem Arbeitskollegen (von dem man vielleicht eher bedauert werden möchte). Das dritte Axiom beschreibt das Phänomen, dass Kommunikationspartner in der Regel davon ausgehen, das Verhalten des jeweils anderen sei Ursache und Anlass ihrer eigenen Reaktionen, d.h. sie interpunktieren (strukturieren, gliedern) den eigentlich „kreisförmigen“ Prozess der Kommunikation aus ihrer je eigenen Perspektive. Dies lässt sich mit Beispiel 3 illustrieren:
Beispiel 3:
Ein Patient muss sich einer Operation unterziehen und hat dazu noch viele Fragen. Da der ihn behandelnde Arzt aber immer so einen beschäftigten Eindruck macht, traut er sich nicht, diesen zu fragen. Der Arzt wiederum geht davon aus, dass der Patient ausreichend informiert ist, da er ihm ja keine Fragen stellt, und thematisiert die Operation daher auch nicht. Beide begründen also ihr eigenes Verhalten mit dem Verhalten ihres Gegenübers.Aufbrechen ließe sich dieser Teufelskreis nur durch Metakommunikation, in der die Kommunikation selbst zum Thema wird. So könnte z.B. der Arzt zum Patienten sagen: „Mir ist aufgefallen, dass Sie gar keine Fragen zur Operation stellen. Fühlen Sie sich tatsächlich schon genug informiert?“ Eine solche metakommunikative Äußerung könnte es dem Patienten dann möglicherweise erleichtern, seine Fragen zu stellen.
Wie schon angeklungen ist, bedient sich Kommunikation verschiedener Kanäle und Mittel. Neben der Sprache gibt es eine Fülle von anderen, nichtsprachlichen Medien, die im Kommunikationsprozess eine Rolle spielen. Die Eindeutigkeit und der Bedeutungsgehalt dieser verschiedenen Medien sind allerdings sehr unterschiedlich, was durch die Bezeichnung „digital“ und „analog“ zum Ausdruck kommen soll (viertes Axiom). Mit Sprache (digitale Modalität) als einem symbolischen Zeichensystem ist eine größere Eindeutigkeit der Verschlüsselung möglich (wie bei der Digitaluhr), es stehen aber auch wesentlich weniger Nuancierungen zur Verfügung als bei der nichtsprachlichen, analogen Kommunikation, z.B. durch Mimik und Gestik, Intonation. Diese ist dafür weniger eindeutig zu erkennen (der Zeiger der analogen Uhr bewegt sich fließend, stellt Zeit also in wesentlich kleineren Einheiten dar als die digitale Uhr, aber das Auslesen wird schwieriger). Mit dem fünften Axiom (symmetrische und komplementäre Interaktion) wird zum Ausdruck gebracht, dass es von großer Bedeutung für den Kommunikationsablauf ist, ob die Teilnehmer von gleich zu gleich reden (z.B. Assistenzärzte untereinander, Freunde untereinander) oder ob die Struktur der Beziehung eine ungleiche ist (z.B. Arzt und Patient, Mutter und Kind, Lehrer und Schüler). Die Kommunikation folgt in einer symmetrischen Beziehung anderen Gesetzmäßigkeiten, als die in einer komplementären. In einer symmetrischen Beziehung haben z.B. alle Beteiligten das gleiche Recht, die Themen zu bestimmen oder die Dauer des Gesprächs. In einer komplementären Beziehung ist das anders. So kann z.B. ein Patient nicht ohne Weiteres die Dauer des Gesprächs bestimmen, er kann den Arzt nicht – wie dieser ihn – einfach nach persönlichen oder gar intimen Details seines Lebens fragen usw.
Die verschiedenen Modelle verdeutlichen also, dass Kommunikation ein sehr vielschichtiges Geschehen ist, das bei allen Beteiligten den Willen zur Verständigung voraussetzt, um einen möglichst störungsfreien Ablauf sicherzustellen. Da die Beziehung zwischen Arzt und Patient eine asymmetrische ist, in der sich die Patienten in einer strukturell schwächeren Position befinden, haben Ärzte eine besondere Verantwortung für das Gelingen der Kommunikation. Besonders wichtig ist es, insbesondere darauf zu achten, welche Bedeutungen außer der Sachebene noch in Äußerungen von Patienten verborgen sein können. Besonders häufig sind hier z.B. Hinweise auf Emotionen, vor allem Ängste und Befürchtungen, die selten direkt angesprochen werden. Aus diesem Grund ist auch die Bereitschaft und Fähigkeit zur Empathie eine zentrale Voraussetzung für ärztliche Kommunikationskompetenz.
4.1.3. Kommunikationsformen
In der Medizin findet Kommunikation in vielen verschiedenen Formen statt, die ihren jeweils eigenen Regeln folgen. Dabei lassen sich stärker formalisierte Formen von Kommunikation beschreiben, z.B. die Anamnese als eine Form des Interviews. Darüber hinaus ist es sinnvoll, Kommunikation danach zu unterscheiden, ob sie synchron, also im direkten Kontakt, stattfindet (interpersonelle Kommunikation, „Face-to-face“, „Vis-à-vis“) bzw. technisch vermittelt (Telefon, Videosprechstunde etc.) oder ob sie asynchron ist, also indirekter Natur, z.B. schriftlich (Brief, E-Mail etc.).
4.1.3.1. Interviewformen
Viele Gespräche zwischen Arzt und Patient, z.B. die Anamnese, lassen sich formal als Interview beschreiben, das mehr oder weniger stark standardisiert sein kann. So gibt es für viele Symptome und Symptomkomplexe Fragebögen (z.B. für Schmerzen oder für verschiedene psychische Symptome), bei denen sowohl der genaue Wortlaut der Frage für den Arzt als auch die Antwortmöglichkeiten für den Patienten vorgegeben sind, so dass dieser nur noch die für ihn zutreffende Antwort auswählen muss. Der Vorteil eines solchen standardisierten Interviews ist die rasche und vollständige Abfrage bestimmter Variablen, die z.B. für eine diagnostische Entscheidung wichtig sein können. Außerdem hat ein standardisiertes Interview in der Regel eine gute Objektivität, weil der Einfluss des Interviewers durch die vorgegebenen Formulierungen von vornherein begrenzt ist. Ein wichtiger Nachteil liegt darin, dass nicht von den vorgegebenen Antworten abgewichen werden kann und die Antworten des Patienten somit pseudo-präzise sein können, d.h. dass zwar eine eindeutige Antwort ausgewählt wird, diese aber nicht unbedingt dem entspricht, was der Patient empfindet.
Dieser Nachteil kann mit halb-standardisierten Interviews (Leitfadeninterviews) vermieden werden. Hier sind die Fragen bzw. Fragenkomplexe für den Arzt vorgegeben, der Patient kann darauf aber frei antworten und der Arzt hat die Möglichkeit, ggf. Fragen zu vertiefen oder vorzuziehen oder hintanzustellen, wenn dies sinnvoll erscheint. Damit ist allerdings die Auswertung der Antworten auch aufwändiger, weil sie unter Umständen einigen Interpretationsaufwand erfordern. Ein für die Medizin wichtiges Beispiel für diese Form ist das Diagnostische Interview bei Psychischen Störungen (DIPS, https://omp.ub.rub.de/index.php/RUB/catalog/book/100), das die Diagnose psychischer Störungen erleichtern soll. Das Interview enthält Fragen zu den wichtigsten psychischen Störungen, kann aber je nach Bedarf in seinem Umfang vom Interviewer angepasst werden (z.B. wenn es keinerlei Anzeichen für eine bestimmte Symptomatik beim Patienten gibt). Die Auswertung erfolgt mittels definierter Regeln, deren Anwendung allerdings etwas Übung erfordert, daher werden die Interviewer in der Regel für die Anwendung geschult.
Beim nicht-standardisierten, offenen Interview schließlich werden gar keine Vorgaben gemacht oder nur die Themen festgelegt, die zur Sprache kommen sollen. Damit kann der Gesprächsverlauf sehr individuell den Bedürfnissen der beiden Gesprächspartner angepasst werden, z.B. bei einer in freier Form durchgeführten ärztlichen Anamnese. Im Arzt-Patienten-Gespräch ergibt sich damit die Möglichkeit, die Sichtweise des Patienten, sein individuelles Erleben der Erkrankung, seine eventuell damit verbundenen Befürchtungen und Ängste zu erkunden, ohne ihn auf bestimmte, z.B. somatische, Aspekte festzulegen. Ein Anamnesegespräch wird allerdings in verschiedenen Phasen verschiedene Grade von Standardisierung aufweisen, z.B. einen eher offenen Teil zu Beginn und einen eher halb-standardisierten Teil im weiteren Verlauf, um einen vollständigen Überblick über die verschiedenen Organsysteme zu bekommen (vgl. Kapitel 4.3.). Die verschiedenen Interviewformen sind schließlich nicht nur für das Arzt-Patienten-Gespräch relevant, sondern auch ein wichtiges Instrument der sozialwissenschaftlichen Forschung (s. Band 2 des Lehrbuchs, „Methoden der Medizinischen Psychologie und Medizinischen Soziologie“, sowie [14]).
4.1.3.2. Synchrone und asynchrone Kommunikation
Synchrone Kommunikation findet dann statt, wenn alle Gesprächspartner gleichzeitig anwesend sind oder sich zumindest sehen und/oder hören können. Sie ist dadurch gekennzeichnet, dass die Kommunikation in zeitlich unmittelbarem Austausch erfolgt, der es erlaubt, auf die sprachlichen und ggf. auch nichtsprachlichen Äußerungen des Gegenübers (z.B. fragender Gesichtsausdruck oder lautstarkes Luftholen am Telefon) unmittelbar einzugehen. So können durch Rückfragen bzw. durch das Wiederholen von Äußerungen des Gegenübers Missverständnisse relativ einfach minimiert werden (sogenannte Closed-Loop-Kommunikation).
Bei der asynchronen Kommunikation dagegen kommunizieren die Beteiligten zeitversetzt. Ein typisches und wichtiges Beispiel dafür ist der Arztbrief oder auch die Kommunikation mittels eines elektronischen Klinik-Informationssystems, das die papierbasierte Patientenakte mittlerweile fast vollständig ersetzt hat (s. Kapitel 4.4.). Rückfragen zur Verständnissicherung sind zwar möglich, je nach Kontext aber nur mit erheblicher Zeitverzögerung. Daraus erwächst die Notwendigkeit einer hohen sprachlichen Präzision bzw. auch von Konventionen, z.B. hinsichtlich der eindeutigen Verwendung von Abkürzungen, um die Gefahr von Missverständnissen zu reduzieren.
4.1.4. Kommunikationssettings
Wie zu Beginn des Kapitels bereits angedeutet wurde, hat Kommunikation in der Medizin einen zentralen Stellenwert. Dementsprechend vielfältig sind auch die Situationen (engl. Settings), in denen Kommunikation in der Medizin stattfindet. Aus dieser Vielfalt entstehen verschiedene Arten von Anforderungen, für die jeweils unterschiedliche, teilweise sehr spezifische kommunikative Kompetenzen notwendig sind. Eine typische Situation für die Kommunikation zwischen Arzt und Patient ist zunächst die Anamnese, also das Gespräch (vgl. Kapitel 4.3.), in dem der eigentliche Anlass für den Arztbesuch, die Beschwerden des Patienten und sein psychosozialer Hintergrund thematisiert werden. Während einer stationären Behandlung finden regelmäßig Visitengespräche statt, in denen der Behandlungsverlauf und etwaige Änderungen der verordneten Therapien besprochen werden. Sie dienen sowohl dem Austausch zwischen Arzt und Patient als auch der Koordination der verschiedenen an der Behandlung beteiligten Berufsgruppen. Aus dieser Doppelfunktion erwachsen häufig Konflikte, z.B. wenn die Koordinierungsfunktion so sehr im Vordergrund steht, dass die Patienten weder zu Wort kommen noch von den in ihrer Anwesenheit besprochen Informationen viel verstehen. Sind diagnostische oder therapeutische Maßnahmen erforderlich, dann finden Informations- oder Aufklärungsgespräche statt, in denen der Arzt über Nutzen und Risiken des geplanten Eingriffs bzw. der möglichen Behandlungsschritte so informieren muss, dass der Patient sich entscheiden kann, ob er damit einverstanden ist oder nicht (Partizipative Entscheidungsfindung, s. Kapitel 4.3.). Über die Ergebnisse der Diagnostik und Therapie informiert der Arzt den Patienten ebenfalls in einem Aufklärungsgespräch. Diese Gespräche sind dann besonders anspruchsvoll, wenn der Arzt dabei ernste Nachrichten (z.B. die Diagnose einer schwerwiegenden Erkrankung) überbringen muss, weil dabei heftige emotionale Reaktionen auf Seiten der Patienten auftreten können, die auch ihre Fähigkeit, Informationen richtig zu verstehen, stark beeinträchtigen können. Gespräche zwischen Arzt und Patient können darüber hinaus auch eine therapeutische Funktion haben, indem sie z.B. zur Entlastung von negativer Emotionalität oder zur Auflösung von Konflikten beitragen. In psychotherapeutischen Gesprächen steht dieser Aspekt ganz im Vordergrund und erfordert eine fundierte, spezifische Ausbildung (s. Kapitel 5.3.). Häufig führen Ärzte auch Angehörigengespräche, entweder in Anwesenheit des Patienten oder ohne ihn. Auch daraus erwachsen spezifische Anforderungen zum einen, weil hier emotionale Reaktionen häufig sind und zum anderen wegen der ärztlichen Schweigepflicht, die auch nahen Angehörigen gegenüber gilt.
Aufgrund zunehmender Globalisierung und Migration werden häufiger Gespräche geführt, bei denen Arzt und Patient oder sogar beide nicht in ihrer Muttersprache oder einer von beiden gleichermaßen beherrschten Fremdsprache kommunizieren können. Da es in medizinischen Gesprächen in der Regel auf einen hohen Grad von Präzision und Zuverlässigkeit der Informationen ankommt, ist hier der Einsatz von Dolmetschern besonders wichtig. Damit sind jedoch gleich mehrere Herausforderungen verbunden. Zum einen stehen professionelle Dolmetscher noch nicht überall in ausreichendem Maß und für alle Sprachen zur Verfügung. Zum anderen erfordert das Gespräch mit Dolmetschern einige Übung, um trotz der Vermittlung durch einen Dritten einen guten Kontakt zum Patienten aufbauen zu können.
Neben den Gesprächen zwischen Arzt und Patient sind natürlich auch die Gespräche im multiprofessionellen Team von besonderer Bedeutung für die ärztliche Tätigkeit (s. Kapitel 4.4.).
4.1.5. Kommunikationsstörungen
Kommunikation kann auf vielfältige Weise gestört werden. In der Medizin hat in den letzten Jahren das Bewusstsein für die außerordentliche Relevanz von Kommunikationsstörungen stark zugenommen. Das hat vor allem damit zu tun, dass Studien zu Fehlern in der Medizin gezeigt haben, dass Kommunikationsstörungen zu ihren häufigsten Ursachen gehören. Vor diesem Hintergrund ist es wichtig, sich zu verdeutlichen, wo im kommunikativen Prozess Störungen auftreten können und wie sie vermieden werden können.
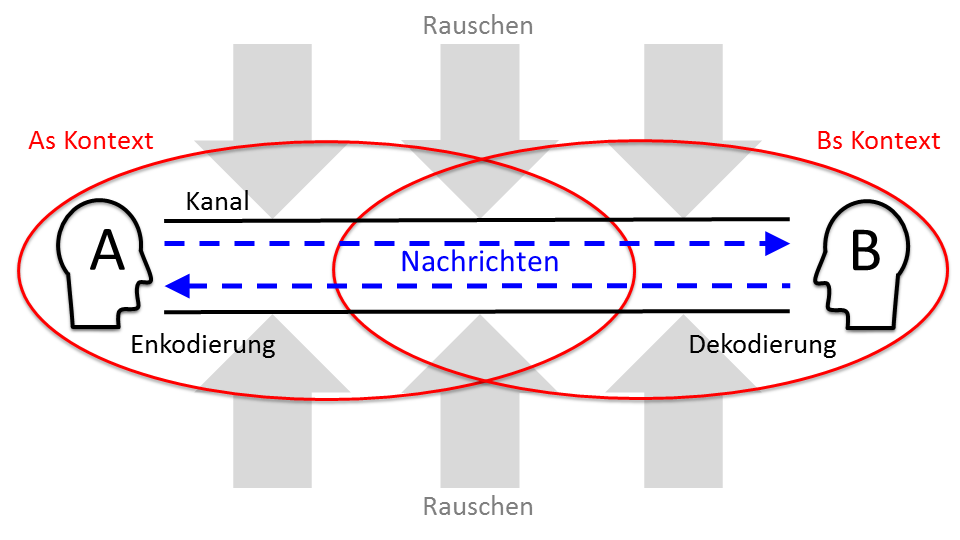
Abbildung 2 zeigt den Kommunikationsprozess nochmals schematisch als Austausch von Nachrichten durch einen Kommunikationskanal zwischen einem Sender (A), der die Nachricht enkodieren und einem Empfänger (B), der die Nachricht dekodieren muss. Sender und Empfänger sind dabei jeweils in einen bestimmten Kontext (z.B. Berufsbiographie, aktuelle berufliche Funktion und Rolle) eingebunden, der die Kommunikation beeinflussen kann, z.B. aufgrund spezifischer (sprachlicher) Konventionen. Grundsätzlich können alle der hier dargestellten Elemente von Störungen betroffen sein, wie die in Tabelle 4 aufgeführten Beispiele verdeutlichen.
|
Element |
Störungsmöglichkeit |
Beispiele |
|
Sender |
Mitteilungsabsicht: Soll, muss, kann überhaupt eine Mitteilung gemacht werden? |
|
|
Enkodierung |
Entspricht der Nachrichteninhalt dem, was der Sender empfindet, sich vorstellt? |
|
|
Nachricht |
Wurde ein für den Empfänger angemessenes Zeichensystem (der richtige „Code“) gewählt? |
|
|
Dekodierung |
Hat der Empfänger die empfangene Nachricht richtig verstanden? |
|
|
Kanal |
Wurde der richtige Kommunikationskanal für die Mitteilung gewählt? |
|
|
Rauschen |
Ist der gewählte Kanal frei von Störungen und Verzerrungen? |
|
|
Kontext |
Sind die jeweiligen Kontexte von Sender und Empfänger ähnlich genug, um das Verständnis der Mitteilung zu erleichtern? |
|
Die vielfältigen Ursachen der hier aufgeführten Kommunikationsstörungen erfordern entsprechend unterschiedliche Zugänge, um sie zu vermeiden bzw. beseitigen zu können. Manche dieser Störungen lassen sich z.B. durch organisatorische Maßnahmen oder klar definierte Regeln für kommunikative Abläufe verhindern. So könnte z.B. durch den obligatorischen Einsatz von Dolmetschern verhindert werden, dass es zu Missverständnissen aufgrund von unzureichenden Sprachkenntnissen im Kontakt mit ausländischen Patienten kommt. Missverständnisse aufgrund von schlechter Übertragungsqualität lassen sich z.B. dadurch minimieren, dass der Empfänger wichtige Informationen grundsätzlich wiederholt oder aber, dass in einer Institution für bestimmte relevante Informationen unmissverständlich definierte Begrifflichkeiten in allen Bereichen in gleicher Weise verwendet werden. Andere Störungen lassen sich eher durch kulturelle Faktoren beeinflussen. So ist z.B. in den letzten Jahren in der Medizin das Bewusstsein dafür gewachsen, dass die Kommunikation über Fehler als etwas Positives begriffen werden muss, weil sie zur Qualitätsverbesserung beiträgt und zukünftige Fehlervermeidung erst ermöglicht. Schließlich ist es aber auch die individuelle kommunikative Kompetenz, die zur Vermeidung und Beseitigung kommunikativer Störungen beiträgt, z.B. die Fähigkeit, sich verständlich auszudrücken, das Wissen über den Einfluss emotionaler Zustände auf die Kommunikation oder überhaupt das Bewusstsein für die Bedeutung von gelingender Kommunikation für die Behandlung von Patienten.
4.1.6. Kommunikative Kompetenzen erwerben
Angesichts der hier beschriebenen Bedeutung von Kommunikation für die ärztliche Tätigkeit auf der einen Seite und der vielfältigen Aspekte, Ebenen und Störungsmöglichkeiten auf der anderen Seite erscheint es eigentlich als selbstverständlich, dass Ärztinnen und Ärzte eine umfassende Ausbildung – und auch Fort- und Weiterbildung – ihrer kommunikativen Kompetenzen benötigen. Dennoch stößt man immer wieder auf die Annahme, dass gute Kommunikation in erster Linie eine Sache von Begabung und Erfahrung sei und daher gezieltes Training nicht wirklich notwendig wäre. Einer näheren wissenschaftlichen Überprüfung hält diese Annahme allerdings kaum stand. So wurde z.B. in einer Studie [16] untersucht, inwieweit sich systematisches Kommunikationstraining während des Medizinstudiums und Erfahrung mit ärztlichen Gesprächen im Beruf auf das Zutrauen in die eigenen Kompetenzen sowie die Qualität der Gesprächsführung auswirken. Die Ergebnisse sind aufschlussreich: Erfahrung führte zwar zu mehr Zutrauen in die eigenen kommunikativen Fähigkeiten, konnte aber die Qualität der Gesprächsführung nur schlecht voraussagen. Im Gegenteil war gerade bei Ärzten, die ihre eigenen kommunikativen Kompetenzen erfahrungsbedingt als sehr hoch einschätzten, die tatsächlich gezeigte Qualität der Gesprächsführung häufig schlecht. Der Umfang an Ausbildung in Gesprächsführung dagegen war ein sehr guter Prädiktor für die tatsächlich gezeigte Qualität der Kommunikation: Je intensiver die Ärzte bereits während ihres Studiums ärztliche Gespräche systematisch trainiert hatten, umso besser war auch ihre kommunikative Leistung. Erfahrung alleine macht also – entgegen dem häufig zu hörenden Sprichwort – noch keinen Meister. Vielmehr kommt es entscheidend darauf an, zur Qualität der eigenen kommunikativen Leistungen immer wieder systematische Rückmeldungen zu erhalten, um die individuellen kommunikativen Kompetenzen ausbauen und verbessern zu können. Die vielerorts mittlerweile im Medizinstudium etablierten Kurse zur ärztlichen Gesprächsführung, in denen häufig mit Simulationspatienten gearbeitet wird, haben sich dabei besonders bewährt. Denn damit lässt sich zum einen der Schwierigkeitsgrad der Gespräche an das Ausbildungsniveau der Studierenden anpassen, zum anderen lassen sich insbesondere solche Gesprächssituationen üben, die sich unter realen Bedingungen kaum zum Lernen eignen würden (z.B. das Überbringen schlechter Nachrichten oder das Gespräch mit suizidalen Patienten) [17].
References
[1] Street RL Jr. How clinician-patient communication contributes to health improvement: modeling pathways from talk to outcome. Patient Educ Couns. 2013 Sep;92(3):286-91. DOI: 10.1016/j.pec.2013.05.004[2] Schmutz J, Manser T. Do team processes really have an effect on clinical performance? A systematic literature review. Br J Anaesth. 2013 Apr 1;110(4):529-44. DOI: 10.1093/bja/aes513
[3] Weinreich C. Fachinterne und fachexterne Textsorten in der Medizin. In: Busch A, Spranz-Fogasy T, editors. Handbuch Sprache in der Medizin. Berlin: DeGruyter; 2015. p. 389-404.
[4] Coombs RH, Chopra S, Schenk DR, Yutan E. Medical slang and its functions. Soc Sci Med. 1993 Apr;36(8):987-98. DOI: 10.1016/0277-9536(93)90116-L
[5] Lingard L, Schryer C, Garwood K, Spafford M. 'Talking the talk': school and workplace genre tension in clerkship case presentations. Med Educ. 2003 Jul;37(7):612-20. DOI: 10.1046/j.1365-2923.2003.01553.x
[6] Burgoon JK, Guerrero LK, White CH. The codes and functions of nonverbal communication. In: Müller C, Cienki A, Fricke E, Ladewig SH, McNeill D, Teßendorf S, editors. Body – Language – Communication: An international handbook on multimodality in human interaction (Volume 1). Berlin: de Gryuter Mouton; 2013. p. 609-26.
[7] Olsson MJ, Lundström JN, Kimball BA, Gordon AR, Karshikoff B, Hosseini N, Sorjonen K, Olgart Höglund C, Solares C, Soop A, Axelsson J, Lekander M. The scent of disease: human body odor contains an early chemosensory cue of sickness. Psychol Sci. 2014 Mar 1;25(3):817-23. DOI: 10.1177/0956797613515681
[8] Schäfer G, Prkachin KM, Kaseweter KA, Williams AC. Health care providers' judgments in chronic pain: the influence of gender and trustworthiness. Pain. 2016 Aug;157(8):1618-25. DOI: 10.1097/j.pain.0000000000000536
[9] Lill MM, Wilkinson TJ. Judging a book by its cover: descriptive survey of patients' preferences for doctors' appearance and mode of address. BMJ. 2005 Dec 24;331(7531):1524-7. DOI: 10.1136/bmj.331.7531.1524
[10] Frindte W, Geschke D. Lehrbuch Kommunikationspsychologie. Weinheim: Beltz; 2019.
[11] Schulz von Thun F. Miteinander Reden: 1 – Störungen und Klärungen: Allgemeine Psychologie der Kommunikation. Reinbek: Rowohlt; 1981.
[12] Mercer SW, Reynolds WJ. Empathy and quality of care. Br J Gen Pract. 2002 Oct;52 Suppl:S9-12.
[13] Watzlawick P, Beavin JH, Jackson DD. Menschliche Kommunikation: Formen, Störungen, Paradoxien. 12th ed. Bern: Huber; 2011.
[14] Döring N, Bortz J. Datenerhebung. In: Döring N, Bortz J, editors. Forschungsmethoden und Evaluation in den Sozial- und Humanwissenschaften. 5th ed. Berlin, Heidelberg: Springer-Verlag; 2016. p. 321-577. DOI: 10.1007/978-3-642-41089-5
[15] Dayton E, Henriksen K. Communication failure: basic components, contributing factors, and the call for structure. Jt Comm J Qual Patient Saf. 2007 Jan;33(1):34-47. DOI: 10.1016/S1553-7250(07)33005-5
[16] Yudkowsky R, Downing SM, Ommert D. Prior experiences associated with residents’ scores on a communication and interpersonal skill OSCE. Patient Educ Couns. 2006 Sep;62(3):368-373. DOI: https://doi.org/10.1016/j.pec.2006.03.004
[17] Kurtz S, Draper J, Silverman J. Teaching and learning communication skills in medicine. 2nd ed. London: CRC Press; 2004.




