3.2.1. Krankheitsverarbeitung
1 Center of Nervous Diseases, University Medicine Rostock, Institute of Medical Psychology and Medical Sociology, Rostock, Deutschland
Krankheiten müssen psychisch verarbeitet werden. Insbesondere chronische und schwere Erkrankungen erfordern von Patienten ein besonderes Maß an Verarbeitung. Synonym zum Begriff der Krankheitsverarbeitung steht auch die Krankheitsbewältigung. Darin kommt zum Ausdruck, dass der Patient die Belastungen, die durch eine Erkrankung auftreten, verarbeitet, integriert und mit ihnen lernt, weiterzuleben. Prozesse der Krankheitsverarbeitung oder -bewältigung treten immer auf. In Tabelle 1 werden beispielhaft psychosoziale Belastungen aufgeführt, die im Verlauf chronischer Erkrankungen auftreten können und die im Prozess der Krankheitsverarbeitung bewältigt werden müssen. Diese Belastungen lassen sich im Gespräch mit den Patienten, aber auch durch verschiedene standardisierte Fragebogenverfahren quantitativ erfassen. Letztere ermöglichen es, den Grad der Belastung zu verfolgen und in seiner zeitlichen Dimension abzubilden.
|
Möglichkeiten der quantitativen Erfassung |
|
|
verminderte physische Funktionsfähigkeit |
SF-36 [1] |
|
verminderte psychische Funktionsfähigkeit |
SF-36 [1] |
|
Veränderung der Alltagsaktivitäten |
ADL-Fragebogen [2] |
|
Messung von Pflegebedürftigkeit |
Barthel-Index [3] |
|
Zunahme körperlicher Beschwerden |
Beschwerdenliste [4] |
|
Abnahme der sozialen Kontakte |
Fragebogen zur sozialen Unterstützung F-SOZU [5] |
|
verminderte Therapietreue |
Adhärenzfragebogen [6] |
|
Umgang mit Lebensbedrohung |
Freiburger Fragebogen zur Krankheitsbewältigung [7] |
|
Zunahme von Depression |
Beck-Depressionsinventar [8] |
|
Zunahme von Angst |
State-Trait-Angst-Depressionsinventar [9] |
Bei der Krankheitsverarbeitung werden drei Ebenen unterschieden, mit denen der Verarbeitungsprozess beschrieben werden kann. Neben der kognitiven Ebene werden eine emotionale und eine handlungsbezogene Ebene differenziert. Für deren Erfassung liegen Fragebogeninventare vor, wie z.B. der Essener Fragebogen zur Krankheitsverarbeitung (siehe [10]) und der Freiburger Fragebogen zur Krankheitsbewältigung [7].
Kognitive Ebene
Auf der kognitiven Ebene erfolgt der Versuch der Krankheitsverarbeitung durch Gedanken, Attributionsmechanismen (Attribution = Zuschreibung von Ursachen) und Informationsgewinnung. Breiten Raum nehmen oft katastrophisierende Denkmuster ein, die es im Gespräch zu erfassen und abzuändern gilt. Mit dem Bearbeiten der kognitiven Ebene im Krankheitsverarbeitungsprozess kann die subjektive Krankheitstheorie (s.u.) adressiert und ggf. korrigiert werden.
Emotionale Ebene
Auf dieser Ebene erfolgen Veränderungen im emotionalen Erleben durch die Erkrankung. Oft treten dann vermehrtes Erleben von Angst, Depression, Aggression mit Trauer, Niedergeschlagenheit und Wut auf. Möglicherweise werden durch Krankheit jedoch auch emotionale Ressourcen aktiviert.
Handlungsbezogene Ebene
Krankheitsverarbeitung erfolgt auch auf der Ebene des Krankheitsverhaltens. Dabei werden mehrere Stadien unterschieden, in denen unterschiedliche Maßnahmen im Umgang mit den Beschwerden erfolgen. Einige dieser Stadien werden in Kapitel 5.3. näher beschrieben. Die Krankheitsverarbeitung auf der handlungsbezogenen Ebene besteht beispielsweise in einer Veränderung der Fehlhaltung beim Rückenschmerz.
Zum Tragen kommen in der Krankheitsverarbeitung oft auch die in Kapitel 5.3. ausführlich beschriebenen Abwehrmechanismen, die ebenfalls diesen Ebenen zugeordnet werden können.
3.2.1.1. Modell der Krankheitsverarbeitung
Bereits im Jahre 1966 hat Lazarus eine Stresstheorie vorgestellt, wonach sowohl das Erkennen einer akuten Belastung als auch die zur Verfügung stehenden Bewältigungsstrategien in ein Coping-Modell einfließen (coping = Bewältigung, beispielhaft beschrieben in Lazarus & Folkmann, 1984 [11]), und die häufig auch als kognitiv-transaktionale Stressbewältigungstheorie bezeichnet wird. In diesem Modell fließt nicht nur die Wirkung der objektiven Faktoren einer Belastung in die Bewertung mit ein, sondern vor allem deren subjektive Bewertung durch den Stressbelasteten. Dadurch soll die unterschiedliche Wirkung von Belastungen durch individuelle Faktoren erklärt werden können. Transaktional nennt Lazarus sein Modell u.a. deswegen, weil die einzelnen Komponenten unentwegt aufeinander einwirken und sich gegenseitig beeinflussen und es daher nicht statisch zu sehen ist.
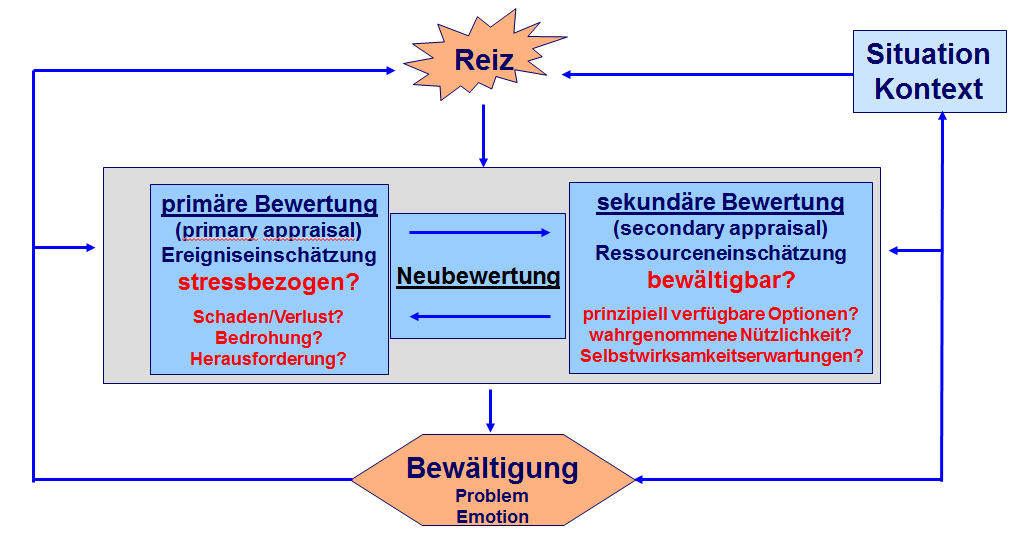
Lazarus unterscheidet nach Abbildung 1 zwei Ebenen der Bewertung, aus denen dann eine Neubewertung resultieren kann. So wird zum einen (primäre Bewertung, primary appraisal) bewertet, ob eine Situation stressbezogen ist oder nicht. Stressbezogen ist sie dann, wenn sie als persönlich relevant eingeschätzt wird und eine Herausforderung, eine Bedrohung oder einen Schaden oder Verlust anzeigt. Auf einer zweiten Bewertungsebene (sekundäre Bewertung, secondary appraisal) wird eingeschätzt, ob die Situation bewältigbar ist. Diese beiden Bewertungsprozesse können gleichzeitig oder nacheinander ablaufen, die Reihenfolge ist nicht festgelegt. Psychischer Stress ist nach Lazarus dann vorhanden, wenn die als möglicherweise stressbezogen erkannte Situation (primäre Bewertung) zu Anforderungen führt, die die individuellen Bewältigungsmöglichkeiten beanspruchen oder gar übersteigen. In diesem Fall entsteht Stress. In einer dritten Stufe erfolgt in diesem Modell eine Neubewertung (reappraisal) der Situation mit eventuell erneuter Einschätzung. Hierbei lernt der Organismus, sich an ähnliche Situationen gezielter anzupassen.
Lazarus unterscheidet bei der Bewältigung zwischen problemorientiertem (Änderung der Situation), emotionsorientiertem (Abbau der die Belastung begleitenden Emotionen) und bewertungsorientiertem Coping (Neubewertung der gesamten Situation).
Folgende Fallvignette kann für eine erfolgreiche Bewältigung nach Lazarus stehen:
Für das Verständnis der Prozesse der Krankheitsverarbeitung hat sich das soeben beschriebene Modell von Lazarus als besonders geeignet erwiesen, weswegen auf die Darstellung weitere Konzepte an dieser Stelle verzichtet wird. In Kapitel 2.2.7. finden Sie die Darstellung weiterer Modelle zum Umgang mit Stress (und damit ggf. auch mit Krankheit), mit Verlusten oder mit dem eigenen Sterben.
3.2.1.2. Einflussfaktoren auf die Krankheitsverarbeitung
Die Verarbeitung einer Erkrankung kann durch einige grundlegende Faktoren moduliert und beeinflusst werden. Von besonderer Bedeutung sind hier unter anderem die Attributionsmechanismen (vgl. Kapitel 2.2.6.), die auch eine Basis für subjektive Krankheitstheorien und subjektive Kontrollüberzeugungen bilden, und der Verhaltensstil-Dualismus Repression vs. Sensitization (vgl. Kapitel 2.3.)
a) Attributionen, Kontrollüberzeugungen und subjektive Krankheitstheorien
Entscheidend für die Krankheitsverarbeitung, insbesondere auch das Krankheitsverhalten, sind die Ursachenzuschreibungen, also die Kausalattributionen. Diese spielen wiederum eine entscheidende Rolle für die Herausbildung der subjektiven Krankheitstheorien. Unter subjektiven Krankheitstheorien versteht man die Vorstellungen eines Patienten hinsichtlich der Ursachen, Behandlungsmöglichkeiten, Prognose und des Verlaufs seiner Erkrankung. Sie beeinflussen maßgeblich u.a. seine Compliance mit medizinischen Maßnahmen, aber auch seinen emotionalen Zustand.
Wie bereits in Kapitel 2.2.6. erläutert, kann die Ursache eines Ereignisses äußeren Faktoren (external) oder sich selbst (internal) zugeschrieben werden. Dabei kann das Ereignis als prinzipiell kontrollierbar oder unkontrollierbar wahrgenommen werden, und man kann davon ausgehen, dass sich das Ereignis immer wieder so ereignen wird (stabil), oder es aber für variabel (labil) halten [13]. Damit ergibt sich ein 8-Felder-Schema der möglichen Attributionen. Abbildung 2 stellt dies am Beispiel möglicher Attributionen des eigenen Übergewichts dar.
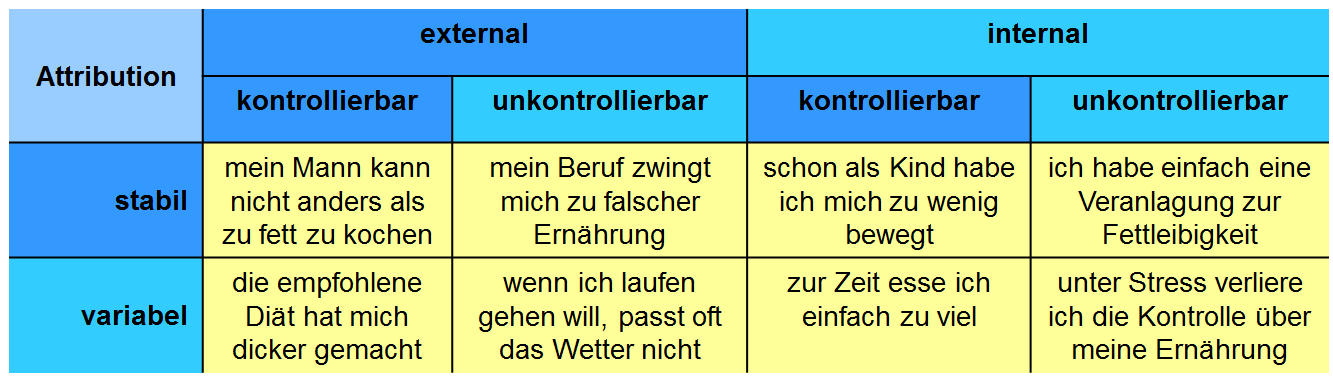
Eine Erweiterung des Schemas erfolgt oft mit der Dimension global vs. spezifisch. So kann man im obigen Schema der Überzeugung sein, dass – spezifisch – die Diätempfehlung ungünstig war oder dass man – global – insgesamt immer damit rechnen muss, schlecht beraten zu werden. Es liegt auf der Hand, dass die unterschiedlichen Attributionen auch entscheidenden Einfluss darauf haben, wie man sich verhält. Deswegen ist es sinnvoll, die Attributionen des Patienten zu explorieren und ggf. auch zu korrigieren.
Eine verwandte Theorie unterscheidet drei Arten von Kontrollüberzeugungen (abgekürzt KÜ, englisch locus of control, LOC; vgl. Kapitel 2.3.). Hier erfolgt die Zuschreibung entweder an die eigene Person (internale KÜ: „ich bin verantwortlich“) oder an einen mächtigen Anderen (sozial-externale KÜ: „meine Ärztin ist verantwortlich“) oder an den Zufall bzw. das Schicksal (fatalistisch-externale KÜ: „da habe ich einfach Pech gehabt“). Welche Form gerade günstig für die Krankheitsverarbeitung ist, hängt auch von der Störung ab. Bei Übergewicht ist es sicher sinnvoll, eher eine internale KÜ zu haben, bei einer Erkrankung, die ärztliches Einschreiten erforderlich macht, wäre diese ungünstig, eine sozial-externale KÜ dagegen günstiger. Bei Dingen, die kaum änderbar sind (z.B. die eigene Physiognomie) könnte eine fatalistisch-externale KÜ der Krankheitsverarbeitung dienlich sein.
b) Repression vs. Sensitization
Dieses Konzept geht auf Byrne [15] zurück und unterscheidet Personen darin, wie sie sich potentiell angstauslösenden Stimuli aussetzen: entweder sie nehmen aktiv Information auf und setzen sich dem angstauslösenden Reiz aus (sensitization) oder sie meiden die Information und unterdrücken den Reiz (repression). Es kann gezeigt werden, dass ‚Sensitisierer‘ insbesondere negative und bedrohliche Aspekte beispielsweise der Erkrankung aufnehmen und verarbeiten. Dies führt dazu, dass sich der Sensitisierer (auch sensitizer) vermehrt Gedanken macht, Befürchtungen erlebt und die Bedrohlichkeit der Erkrankung überzeichnet. Der Sensitisierer wird eher und häufiger zum Arzt gehen. Der ‚Repressor‘ dagegen unterdrückt eher die bedrohliche Informationsaufnahme und kehrt schneller zu Routinetätigkeiten zurück. Er wird versuchen, die Symptome zu unterdrücken und sich nicht von diesen beeindrucken zu lassen. Dieses Konzept hat Auswirkungen auf Art, Menge und Intensität der Patientenaufklärung. So verlangt der Sensitisierer nach mehr Information und sollte diese entsprechend auch erhalten, weil sich ohne sie seine Angst erhöht. Er wird sich zudem möglicherweise schon sehr ausführlich mit den Symptomen auseinandergesetzt haben und ggf. auch schon sehr differenzierte Vorstellungen über deren Ursache und Behandlungsmöglichkeiten haben. Diese Patientengruppe berichtet typischerweise über mehr körperliche Beschwerden. Dagegen vermeidet der Repressor die Auseinandersetzung mit der Erkrankung und ignoriert ggf. sogar Krankheitszeichen oder schreibt diesen eine harmlose Ursache zu. Z.B. führt er möglicherweise die plötzlich einschießenden Schmerzen im linken Arm eher auf die ungewohnte Muskelbelastung bei der Gartenarbeit zurück und vermeidet den Gedanken an einen möglichen Herzinfarkt. Er neigt daher dazu, später oder gar zu spät ärztliche Hilfe in Anspruch zu nehmen. Wenn er dann in Behandlung ist, profitiert er davon, wenn seinem eher geringen Informationsbedürfnis Rechnung getragen wird, da sonst seine Angst gesteigert wird und sich dies negativ auf die Genesung auswirken kann. Entsprechend können Maßnahmen zur Förderung der symptombezogenen Wahrnehmung (z.B. im Zuge einer Nachbetreuung nach Herzinfarkt) diese Patienten sogar labilisieren. Der Repressor erlebt dann vermehrt Stress und verliert seine wirksamen Bewältigungsmechanismen. Es ist deswegen Aufgabe des Arztes, auf die individuellen Verarbeitungsunterschiede Rücksicht zu nehmen.
Da die Unterteilung in Repressor und Sensitisierer zu Konsequenzen in der Arzt-Patient-Beziehung führt, kann eine Erfassung des Verhaltensstils mit Hilfe eines Fragebogens sinnvoll sein. So misst das Repressor-Sensitizer-Coping-Inventar [16] das individuelle Ausmaß der beiden Verhaltensstile.
c) Soziale Unterstützung
Ein wesentlicher weiterer Einflussfaktor auf die Krankheitsverarbeitung ist das Maß an sozialer Unterstützung, das einem Patienten zuteilwird (vgl. auch Kapitel 2.6.7.). Unterschieden wird zwischen emotionaler, instrumenteller, informativer und oft auch evaluativer (Bewertungs-)Unterstützung.
Emotionale Unterstützung erfolgt dann, wenn der Patient Trost und verständnisvolle Zuwendung erfährt. Dabei ist hier eine wertfreie Zuwendung entscheidend. Instrumentelle Unterstützung hingegen liegt dann vor, wenn der Patient praktische Hilfe, beispielsweise bei täglichen Arbeiten, erhält. Dazu gehört auch finanzielle Unterstützung. Informative (auch ‚informationelle‘) Unterstützung besteht aus Hilfe und Rat bei der Vermittlung der Information. Dies schließt auch die Anleitung bei bestimmten Handlungsweisen ein. Evaluative (auch ‚bewertende‘) Unterstützung ist die Übereinstimmung in bestimmten Meinungen und Wertvorstellungen. Diese soziale Unterstützung wird als subjektives Maß erfasst. Es ist also nicht entscheidend, welche objektiven Unterstützungsmaßnahmen tatsächlich erfolgen, sondern wie gut sich der Betroffene unterstützt fühlt. Diese ‚wahrgenommene‘ Unterstützung muss nicht mit der tatsächlichen, objektiven Unterstützung übereinstimmen; der Überlappungsbereich ist eher gering.
Zusätzlich zur sozialen Unterstützung kann auch eine innerpsychische Entlastung durch eine Krankheit erfolgen. So kann der Migränepatient im akuten Migräneanfall nicht mehr agieren oder wirken. Der Migräneanfall kann dadurch zur Entlastung im beruflichen Alltag führen und mithin einen primären Krankheitsgewinn bewirken. So nimmt ein Migräneanfall Druck vom Patienten, in der Arbeit funktionieren zu müssen. Damit löst der Migräneanfall einen aufgetretenen inneren Konflikt. Im Gegensatz zum primären Krankheitsgewinn stellt der sekundäre Krankheitsgewinn die Vorteile dar, die der Erkrankte aus seiner Krankheit insgesamt ziehen kann. Dies könnten, beim Beispiel des Migränekranken, vermiedene Aktivitäten sein. So kann der Erkrankte keine Hausarbeit mehr durchführen, weil diese zu einem Migräneanfall führen könnte. Er wird durch die Erkrankung entlastet und erfährt möglicherweise besondere Zuwendung oder Aufmerksamkeit. Ein sekundärer Krankheitsgewinn kann in anderem Kontext auch das Rentenbegehren darstellen. Die finanzielle Besserstellung durch eine Erwerbsunfähigkeitsrente kann dazu führen, dass sinnvolle Behandlungsversuche unwirksam bleiben.
3.2.1.3 Interventionen zur Unterstützung der Krankheitsverarbeitung
Der notwendige Prozess der Krankheitsverarbeitung kann durch Unterstützung gefördert werden. Zunächst ist dabei, wie gerade erläutert, ein positiv einwirkendes soziales Umfeld von Vorteil. Häufig ist darüber hinaus aber auch professionelle Unterstützung vonnöten.
Diese besteht regelmäßig aus folgenden Elementen, die auch zentrale Bestandteile von Patientenschulungen (s.u.) sind:
- Beratung
- Ermittlung der Ressourcen
- Aufbau positiver Wirkungserwartungen
- Abbau von Vermeidungsverhalten
- Aufbau von effektiven Entspannungstechniken
- Verbesserter Umgang mit Gefühlen
a) Beratung
Bereits Informationsvermittlung durch Beratung reduziert bei vielen chronischen Erkrankungen die Symptomatik um etwa 50% [17]. Deswegen bestehen viele Programme zur Krankheitsverarbeitung aus diesen Komponenten. Die Diagnose ist unerheblich; entscheidend ist das Wissen um die Symptomatik und den Pathomechanismus. Der Patient muss also über seine Erkrankung unterrichtet werden (vgl. auch Kapitel 4.3.), dabei sind sein tatsächliches Informationsbedürfnis und die damit verbundene mögliche Stressreduzierung (s.o.) sowie rechtliche Bedingungen (vgl. Kapitel 4.3.) zu berücksichtigen. Beratung ist eine der Hauptaufgaben im ärztlichen Gespräch und sollte deswegen in ihrer Wirkung nicht unterschätzt werden.
b) Ermittlung der Ressourcen
In jeder Beratung erfolgt eine Analyse der Defizite und der Ressourcen des Patienten. Sinn einer Ermittlung der Ressourcen ist zum einen die Gewinnung eines Ansatzes zur vertiefenden psychoedukativen Arbeit mit dem Patienten. Hier steht die Beratung der psychischen Einflussfaktoren auf eine Erkrankung im Vordergrund. Zum anderen kann die Ermittlung von Ressourcen die Reduktion einer eher depressiv wirkenden Wahrnehmung von Schwächen bewirken. Durch die Betonung der Ressourcen treten mögliche negativ bewertete Aspekte in den Hintergrund.
c) Aufbau positiver Wirkungserwartungen
In den letzten Jahren hat sich erwiesen, dass positive Wirkungserwartungen effektiv sind und weit mehr als eine ‚sich selbst erfüllende Prophezeiung‘ darstellen. Im psychoedukativen Kontext muss somit die Wirkungserwartung aufgebaut und stabilisiert werden. Diese wird höchstwahrscheinlich über klassische und operante Konditionierungsprozesse vermittelt ([18], vgl. Kapitel 2.2.3.). Unterschieden werden dabei Selbstwirksamkeitserwartungen und Handlungsergebniserwartungen. Die Selbstwirksamkeitserwartung betrifft hier die Einschätzung der eigenen Kompetenz, ein bestimmtes Verhalten auch in problematischen Situationen ausführen zu können („auch in der mündlichen Prüfung kann ich auf meinen Prüfungsstoff zugreifen“; „ich werde es schaffen, die in der Reha gelernten Dinge auch daheim umzusetzen“). Die Handlungsergebniserwartung bezeichnet das erwartete Ergebnis der Handlungen („wenn ich genug lerne, werde ich in der mündlichen Prüfung nicht versagen“; „die Behandlung wird mir dabei helfen, eine gute Lebensqualität zu erhalten, auch wenn ich mit Einschränkungen rechnen muss“).
d) Abbau von Vermeidungsverhalten
Abbau von Vermeidungsverhalten bezieht sich auf die negative Verstärkung, die beispielsweise durch Unterlassen körperlicher Aktivität (z.B. bei Rückenschmerzen) oder Abbruch sozialer Kontakte (z.B. bei infauster Diagnose) entsteht. Kurzfristig erleben Patienten durch ihr Vermeidungsverhalten eine Entlastung, langfristig behindern diese aber möglicherweise die Krankheitsverarbeitung.
e) Aufbau von effektiven Entspannungstechniken
Entspannungstechniken wie das Autogene Training (AT) oder die Progressive Muskelrelaxation nach Jacobson (PMR) sind elementarer Bestandteil nahezu jeder Psychotherapie. Sie erweisen sich aber auch bei der Bewältigung chronischer Erkrankungen als hilfreich. Dort wirken sie regulierend und im Falle von Schmerzerkrankungen auch schmerzhemmend [17].
f) Verbesserter Umgang mit Gefühlen
Bei chronischen Erkrankungen findet man häufig Störungen der emotionalen Ansprechbarkeit. Zum verbesserten Umgang mit Gefühlen liegen Programme vor, die effektiv anwendbar sind und in nahezu allen Gruppen chronisch Erkrankter angewendet werden können. Dabei liegt der Fokus darauf, Gefühle, die durch die Erkrankung entstehen, zu erkennen und zu überprüfen, wie berechtigt und hilfreich sie sind. Häufig werden solche emotionalen Veränderungen nicht spontan erkannt und richtig eingeordnet, was dann zu weiteren Beeinträchtigungen führt. Die Psychoedukation kann dabei helfen, diese aufzulösen [19].
Wie bereits oben erwähnt, sind diese Elemente auch Bestandteile von Patientenschulungen. Von der individuellen, dyadischen Intervention zur Unterstützung der Krankheitsverarbeitung unterscheiden sich Patientenschulungen vor allem hinsichtlich der Rahmenbedingungen, unter denen sie stattfinden. In der Regel werden mehrere Patienten gemeinsam geschult, es gibt ein strukturiertes modularisiertes Schulungsprogramm mit klaren Lernzielen. Es sind Dozentinnen und Dozenten aus mehreren Disziplinen an der Durchführung der Schulung beteiligt (z.B. Medizin, Psychologie, Ernährungswissenschaft, Physiotherapie), das Vorgehen ist patientenorientiert und aktivierende Methoden der Schulung werden dem Frontalunterricht vorgezogen. Im Rahmen spezieller Versorgungsprogramme werden die Kosten der Schulungen zumindest teilweise von Krankenkassen übernommen.
Neben der Wissensvermittlung stehen die Vermittlung von Fertigkeiten und Handlungskompetenzen im Vordergrund, die dazu beitragen können, die Erkrankung besser zu bewältigen und eigenverantwortlich damit umzugehen. Da notwendigen Verhaltensänderungen oft Stressoren und auch soziale Faktoren entgegenstehen, sind zudem Trainings zur Stressbewältigung und zur Steigerung der sozialen Kompetenz regelmäßiger Bestandteil der Schulungen.
Patientenschulungen wurden in zahlreichen Studien auf ihre Effektivität hin untersucht. Eine gute Effektivität wurde z.B. für Diabetes, Herz-Kreislauf-Erkrankungen, Erkrankungen der Atmungsorgane, chronische Schmerzen, Neurodermitis und Krebserkrankungen gefunden. Hier tragen sie dazu bei, Komplikationsraten zu senken, die Lebensqualität zu verbessern und Krankheitskosten zu reduzieren.
3.2.1.4. Krankheitsverarbeitung in der ICD-10-Klassifikation
Am Ende dieses Kapitels soll nicht unerwähnt bleiben, dass die Krankheitsverarbeitung auch derartig unzureichend erfolgen kann, dass es zu einer eigenständigen Störung kommt. Krankheiten können einen hohen Anpassungsdruck erzeugen, dem ggf. vom Patienten nicht mehr adäquat begegnet werden kann. In der Folge kann es zu einer Anpassungsstörung kommen. In der International Classification of Diseases, Version 10 (ICD-10) wurden hierfür Kategorien gebildet. Unter F43 werden „Reaktionen auf schwere Belastungen und Anpassungsstörungen“ näher beschrieben [20]:
Neben dieser gestörten sozialen Funktionsfähigkeit sind durch Anpassungsstörungen auch weitere körperliche und psychische Erkrankungen zu erwarten. Entscheidend ist dabei, dass ohne die vorhergehende Belastung keine körperlichen oder psychischen Probleme aufgetreten wären.
Neben einer akuten Belastungsreaktion (ICD-10: F43.0) wird eine Posttraumatische Belastungsstörung (PTBS, ICD-10: F43.1) von einer Anpassungsstörung (ICD-10: F43.2) unterschieden [20]. Allen Reaktionen gemeinsam ist, dass sie als mittelbare oder unmittelbare Folge eines Ereignisses vorliegen. Dieses Ereignis kann auch eine Erkrankung sein. In diesem Fall sind die Reaktionen dann auch Bestandteil der Krankheitsverarbeitung. Die akute Belastungsreaktion kann sich beispielsweise als Schock nach einem Unfall mit eingeschränkter Aufmerksamkeit und Desorientiertheit, aber auch durch Unruhe oder Überaktivität äußern. Die Symptome halten maximal etwa drei Tage nach dem Ereignis an.
Die Anpassungsstörung umfasst depressive Stimmung, Angst, Besorgnis und Einschränkungen in der Bewältigung von Alltagsroutinen und hält in der Regel nicht länger als sechs Monate an.
Eine akute Belastungsreaktion kann auch bereits nach einer nicht bestandenen Prüfung mit den oben genannten Symptomen auftreten. Etwa drei Tage benötigt der Organismus, um die entstandene Situation zu integrieren. Danach geht es den Betroffenen wieder zunehmend besser.
3.2.1.5. Zusammenfassung
Krankheitsverarbeitung dient der Reduktion der durch die Erkrankung entstandenen Belastungen. Sie betrifft die emotionale, die kognitive und die Handlungsebene und wird durch subjektive Bewertungsprozesse (z.B. primäre und sekundäre Bewertung, Attributionen, Krankheitsüberzeugungen), individuelle Eigenheiten (z.B. Verhaltensstile Repression vs. Sensitization) und Faktoren der Umwelt (z.B. soziale Unterstützung) maßgeblich mitbestimmt. Die Herstellung einer guten Arzt-Patient-Beziehung und die umfassende Beratung der Patienten spielen bei der Bewältigung einer Erkrankung eine besondere Rolle. Oft sind aber zusätzliche gezielte Interventionen zur Unterstützung der Krankheitsverarbeitung angezeigt und werden, z.B. im Rahmen der Psychoonkologie (siehe Kapitel 5.3.), der Palliativbetreuung oder als Patientenschulungen bei chronischen Erkrankungen wie Diabetes, auch regelmäßig angeboten. Die mangelhafte Bewältigung einer Erkrankung kann auch in eine Anpassungs- oder Belastungsstörung münden, die für sich genommen eigenen Krankheitswert hat und entsprechend behandelt werden muss.
References
[1] Morfeld M, Kirchberger I, Bullinger M. Fragebogen zum Gesundheitszustand (SF-36) [Internet]. Göttingen: Hogrefe; 2011. Available from: https://www.testzentrale.de[2] Blank R. Erhebung von Alltagsfertigkeiten--Reliabilität eines Screeningfragebogens (Münchner ADL-Fragebogen--M-ADL) [Measurement of activities of daily living in children--standardisation of a screening questionnaire]. Klin Padiatr. 2007 Jan-Feb;219(1):32-6. DOI: 10.1055/s-2005-872494
[3] Wade DT, Collin C. The Barthel ADL Index: a standard measure of physical disability? Int Disabil Stud. 1988;10(2):64-7. DOI: 10.3109/09638288809164105
[4] von Zerssen D, Petermann F. Beschwerden-Liste (B-LR). 2nd rev. ed. Göttingen: Hogrefe; 2011.
[5] Fydrich T, Sommer G, Brähler E. Fragebogen zur sozialen Unterstützung (F-SOZU) [Internet]. Göttingen: Hogrefe; 2007. Available from: https://www.testzentrale.de
[6] Müller S, Kohlmann T, Wilke T. Validation of the Adherence Barriers Questionnaire - an instrument for identifying potential risk factors associated with medication-related non-adherence. BMC Health Serv Res. 2015 Apr;15:153. DOI: 10.1186/s12913-015-0809-0
[7] Muthny FA. Freiburger Fragebogen zur Krankheitsverarbeitung (FKV) [Internet]. Weinheim: Beltz-Test-GmbH; 1989. Available from: https://www.testzentrale.de
[8] Beck A, Steer RA, Brown GK. Beck-Depressions-Inventar-II (BDI-II). 2nd rev. ed. Hautzinger M, Keller F, Kühner C, translators. Frankfurt: Pearson Assessment; 2009. Available from: https://www.pearsonassessment.de/bdi-ii.html
[9] Laux L, Hock M, Bergner-Köther R, Hodapp V, Renner KH. Das State-Trait-Angst-Depressions-Inventar [Internet]. Göttingen: Hogrefe; 2013. Available from: https://www.testzentrale.de
[10] Franke G, Jagla-Franke M. ECQ – Essen Coping Questionnaire – Test Manual [EFK – Essener Fragebogen zur Krankheitsverarbeitung – Testmanual]. Psychometrikon; 2016. [in preparation]
[11] Lazarus RS. Stress and Emotion: a new Synthesis. London: Free Association Books; 1999.
[12] Deinzer R. Kognitiv-Transaktionale Stressbewältigungstheorie (Lazarus & Folkman) [Internet]. Wikimedia; 2019 [Cited 2019 Apr 30]. Available from: https://commons.wikimedia.org/wiki/File:Kognitiv-Transaktionale_Stressbew%C3%A4ltigungstheorie_(Lazarus_%26_Folkman).jpg
[13] Rotter JB. Generalized expectancies for internal versus external control of reinforcement. Psychol Monogr. 1966;80(1):1-28.
[14] Deinzer R. Attributionsschema [Internet]. Wikimedia; 2019 [Cited 2019 Apr 30]. Available from: https://commons.wikimedia.org/w/index.php?curid=75713249
[15] Byrne D. Repression-sensitization as a dimension of personality. In: Maher BA, editor. Progress in experimental personality research, Vol 1. New York: Academic Press; 1964.
[16] Huwe S, Hennig J, Netter P. Das Repression–Sensitization-Coping-Inventar (RSCI) [The Repression–Sensitization Coping Inventory (RSCI)]. Diagnostica. 1996;42:157-74.
[17] Kropp P, Meyer B, Dresler T, Fritsche G, Gaul C, Niederberger U, Förderreuther S, Malzacher V, Jürgens TP, Marziniak M, Straube A. Entspannungsverfahren und verhaltenstherapeutische Interventionen zur Behandlung der Migräne: Leitlinie der Deutschen Migräne- und Kopfschmerzgesellschaft [Relaxation techniques and behavioural therapy for the treatment of migraine: guidelines from the German Migraine and Headache Society]. Schmerz. 2017 Oct;31(5):433-47. DOI: 10.1007/s00482-017-0214-1
[18] Kropp P, Klinger R, Dresler T. Schmerztagebuch, Wochenende, Schokolade und Rotwein. Die Erwartungshaltung--Migräneauslöser Nummer 1 [Headaches diary, weekends, chocolate and red wine: are expectations the leading migraine trigger?]. MMW Fortschr Med. 2015 Feb;157(2):62-4. DOI: 10.1007/s15006-015-2651-z
[19] Kropp P, Niederberger U. Schmerz. In: Brähler E, Strauß B, editors. Enzyklopädie der Psychologie, Themenbereich D, Serie VIII, Band I: Grundlagen der Medizinischen Psychologie. Göttingen: Hogrefe; 2012. p.587-634. (Kapitel 21)
[20] Deutsches Institut für Medizinische Dokumentation und Information (DIMDI) [Internet]. ICD-10-WHO Version 2016 – F43. Köln: DIMDI; 2016 [Cited 2019 Apr 30]. Available from: https://www.dimdi.de/static/de/klassifikationen/icd/icd-10-who/kode-suche/htmlamtl2016/block-f40-f48.htm




