2.6.5. Soziale und gesundheitliche Ungleichheit
Benjamin Kuntz 2
Julia Waldhauer 2
Jens Hoebel 2
1 Abteilung für Epidemiologie und Gesundheitsmonitoring, Robert Koch-Institut, Berlin, Germany
2 Fachgebiet Soziale Determinanten der Gesundheit, Abteilung für Epidemiologie und Gesundheitsmonitoring, Robert Koch-Institut, Berlin
2.6.5.1. Einleitung
Soziale Unterschiede in der Gesundheit und Lebenserwartung stellen eine große Herausforderung für das Gesundheitswesen und die Gesundheitspolitik dar. Wie eine Vielzahl nationaler und internationaler Studien belegt, sind die Angehörigen sozial benachteiligter Bevölkerungsgruppen häufiger als die Angehörigen sozial bessergestellter Bevölkerungsgruppen von körperlichen und psychischen Krankheiten, Beschwerden und Funktionseinschränkungen betroffen. Gleiches gilt für Beeinträchtigungen der subjektiven Gesundheit, des psychosozialen Wohlbefindens, der gesundheitsbezogenen Lebensqualität sowie für die vorzeitige Sterblichkeit. Für Ärztinnen und Ärzte bedeutet dies, dass sie oftmals Patientinnen und Patienten mit geringer Bildung und geringem Einkommen zu versorgen haben, die zudem häufig spezifische Versorgungsbedarfe aufweisen, z.B. aufgrund von Komorbidität, Suchtverstrickung oder einer anderen zusätzlichen Problematik. Zudem ist der soziale Status in Bezug auf die Arzt-Patienten-Kommunikation, die Umsetzung ärztlicher Empfehlungen sowie das Gesundheitswissen der Patientinnen und Patienten von Bedeutung [1], [2].
Die sozialen Unterschiede in der Gesundheit und Lebenserwartung gehen auf verschiedene Ursachen zurück. Für bedeutsam erachtet werden unter anderem Unterschiede in Bezug auf den materiellen Lebensstandard, die Arbeitsbedingungen, die Wohnverhältnisse und Umweltrisiken. Außerdem dürften Unterschiede im Gesundheitsverhalten und in der Inanspruchnahme der Gesundheitsversorgung sowie in den gesundheitsbezogenen Einstellungen und Kompetenzen eine Rolle spielen. Daher gilt es nicht nur, die sozialen Unterschiede in der Gesundheit und Lebenserwartung zu identifizieren und zu beschreiben, sondern auch deren Zustandekommen zu erklären und Handlungsmöglichkeiten für die Politik, die Ärzteschaft und die zahlreichen anderen Akteure im Gesundheits- und Sozialwesen aufzuzeigen [3]. Dabei kann an eine lange Tradition angeknüpft werden, die in Deutschland bis weit ins 19. Jahrhundert zurückreicht.
2.6.5.2. Anfänge der Forschung im 19. und frühen 20. Jahrhundert
Bereits Mitte des 19. Jahrhunderts wiesen Sozialmediziner wie Rudolf Virchow und Salomon Neumann auf die gesellschaftlichen Ursachen von Krankheit und vorzeitiger Sterblichkeit hin und forderten staatliche Maßnahmen zum Schutz der Gesundheit. Rudolf Virchow war einer der bedeutendsten Mediziner seiner Zeit und engagierte sich neben seinem Wirken als Pathologe an der Charité auch als Sozialpolitiker im Berliner Stadtparlament. In beiden Tätigkeiten sah er keinen Widerspruch – vielmehr vertrat er die Meinung, Ärzte seien die „natürlichen Anwälte der Armen“ und Politik nichts anderes als „Medicin im Grossen“ [4]. Auch Salomon Neumann war davon überzeugt, dass soziale Umstände und Gesundheit eng miteinander verwoben sind: „[…] die medizinische Wissenschaft ist in ihrem innersten Kern und Wesen eine sociale Wissenschaft“ [5]. Er wirkte als Armenarzt, Statistiker und Sozialpolitiker und gehörte wie Virchow lange Zeit dem Berliner Stadtparlament an, wo er sich für eine Verbesserung der Lebensbedingungen und der Gesundheitsversorgung der ärmeren Bevölkerungsschichten sowie den Bau eines städtischen Kanalisationssystems einsetzte.
In den letzten Jahrzehnten des 19. Jahrhunderts rückte die sozialmedizinische Perspektive zunächst wieder in den Hintergrund, da die Bakteriologie, vertreten unter anderem durch Robert Koch, Emil Behring und Louis Pasteur, eine hinreichende Erklärung der im Krankheits- und Todesursachenspektrum vorherrschenden Infektionskrankheiten versprach. Von Emil Behring ist beispielsweise die Forderung überliefert, das Studium ansteckender Krankheiten ohne Ablenkung durch gesellschaftliche Erwägungen und Gedanken über Sozialpolitik zu verfolgen [6]. Dass Armut und die damit einhergehenden schlechten hygienischen Verhältnisse den Ausbruch und die Verbreitung von Infektionskrankheiten begünstigen, stellte jedoch auch Robert Koch heraus, als er 1892 während der Choleraepidemie nach Hamburg reiste, der innerhalb eines Monats knapp 8.600 Menschen zum Opfer fielen.
Zwischen 1900 und 1910 etablierte sich dann die „Soziale Medizin“ als Fach innerhalb der Medizin. In dieser Zeit wurden zahlreiche Untersuchungen durchgeführt, in deren Mittelpunkt vor allem die hohe Säuglings- und Kindersterblichkeit sowie Todesfälle infolge von Infektionskrankheiten wie Tuberkulose, Typhus oder Diphterie standen. Diese wurden als Folge der gesundheitsschädigenden Arbeitsbedingungen der industriellen Arbeiterklasse sowie unzureichender Wohnverhältnisse, Ernährung, Hygiene und medizinischer Versorgung beschrieben. In dem von Max Mosse und Gustav Tugendreich herausgegebenen Sammelband Krankheit und soziale Lage sind die Ergebnisse einiger dieser Studien zusammengefasst [7].
2.6.5.3. Entwicklung seit Mitte des 20. Jahrhunderts
Nach dem Zweiten Weltkrieg verlor die Sozialmedizin erneut an Bedeutung, was nicht zuletzt an der erzwungenen Entlassung und Emigration vieler jüdischer Fachvertreterinnen und Fachvertreter in den 1930er Jahren sowie der erst spät erfolgten Aufarbeitung des Verhältnisses zur nationalsozialistischen Rassenlehre lag. Hinzu kam die auch in anderen Ländern geteilte Erwartung, dass die allgemeine Wohlstandsentwicklung und der medizinische Fortschritt die sozialen Unterschiede in der Gesundheit und Lebenserwartung zurückdrängen würden. Die Wiederbelebung des Themas setzte erst mit der Veröffentlichung des Black Reports in Großbritannien im Jahr 1980 ein. Dieser Bericht wurde von einer Arbeitsgruppe um Sir Douglas Black, dem damaligen Präsidenten des Royal College of Physicians, erstellt und zeigte gravierende soziale Unterschiede in der Morbidität und Mortalität der englischen und walisischen Bevölkerung auf. So lag das Sterberisiko vor dem 65. Lebensjahr bei Männern und Frauen in der niedrigsten von fünf Berufsklassen (ungelernte Arbeiter) um den Faktor 2,5 über dem in der höchsten Berufsklasse (Selbständige, Akademiker) [8].
Neben dem Black Report und dem einige Jahre später unter dem Titel The Health Divide [8] veröffentlichten Nachfolgebericht gingen starke Impulse von den Whitehall-Studien aus, die chronische Krankheiten und Beschwerden bei Staatsbediensteten (civil servants) im Londoner Regierungsviertel Whitehall untersuchten.
Whitehall-Studien
An der Whitehall-I-Studie, die 1967 startete, nahmen 18.133 im Staatsdienst beschäftigte Männer im Alter von 40 bis 69 Jahren teil. Der Schwerpunkt der Studie lag auf Herz-Kreislauf-Erkrankungen, physiologischen und verhaltensbezogenen Risikofaktoren sowie der kardiovaskulären Mortalität [9]. Die Whitehall-II-Studie wurde 1985 initiiert, mit 8.289 teilnehmenden Männern und Frauen im Alter von 35 bis 55 Jahren, und wird bis heute als prospektive Kohortenstudie fortgeführt. Neben Herz-Kreislauf-Erkrankungen wurden zahlreiche andere Erkrankungen untersucht, darunter chronische Lungenerkrankung, Krebs, Diabetes und Depression. Das Spektrum der Risikofaktoren wurde um berufsbezogene psychosoziale Faktoren erweitert. Mit Blick auf die sozialen Unterschiede im Krankheits- und vorzeitigen Sterberisiko erwiesen sich dabei Stress, ein niedriger Handlungsspielraum und das Gefühl ungerechter Behandlung am Arbeitsplatz als besonders aussagekräftig. Die sozialen Unterschiede wurden an vier Hierarchiestufen im Staatsdienst festgemacht: Administrative (leitende Beamte), Professional/ Executive (qualifizierte Beamte oder Angestellte), Clerical (einfache Beamte oder Angestellte), Other (un- und angelernte Angestellte).
(Website der Whitehall-II-Studie: http://www.ucl.ac.uk/whitehallII/)
Die Ergebnisse der Whitehall-Studien zeigen, dass in Bezug auf Herz-Kreislauf-Erkrankungen und viele andere chronische Erkrankungen und Beschwerden von einem sozialen Gradienten gesprochen werden kann: Je niedriger die berufliche Stellung, desto höher ist das Erkrankungs- und Sterberisiko. Außerdem zeigte sich, dass etwa 40% der beobachteten sozialen Unterschiede in der Mortalität auf verhaltensbezogene Risikofaktoren zurückzuführen sind und darüber hinaus die genannten psychosozialen Faktoren eine erhebliche Rolle spielen [10].
In den 1980er Jahren setzte in vielen Ländern eine rege Forschungstätigkeit zu den sozialen Unterschieden in der Gesundheit und Lebenserwartung ein. Neben Großbritannien galt dies insbesondere für die Vereinigten Staaten, die skandinavischen Ländern und auch die Niederlande. In Deutschland war dies erst mit erheblicher Verzögerung der Fall, seit Mitte der 1990er Jahre nimmt die Forschungstätigkeit aber kontinuierlich zu, was sich unter anderem an einer zunehmenden Zahl an Forschungsprojekten, Publikationen sowie wissenschaftlichen Kongressen festmachen lässt und sich zunehmend auch in den Curricula der humanmedizinischen Studiengänge widerspiegelt. Die Arbeit der wissenschaftlichen Fachgesellschaften und das große Interesse in der Politik und Öffentlichkeit machen ebenfalls deutlich, dass die sozialen Unterschiede in der Gesundheit und Lebenserwartung heute als ein zentrales Thema von Medizin und Gesundheitspolitik angesehen werden.
2.6.5.4. Soziale Unterschiede in der Morbidität und Mortalität
Messung des sozialen Status
Soziale Unterschiede in der Gesundheit und Lebenserwartung werden häufig am sozialen bzw. sozioökonomischen Status festgemacht. In empirischen Studien wird dieser zumeist anhand von Angaben zu Bildung, Beruf und Einkommen gemessen. Diese statusbildenden Merkmale werden entweder einzeln betrachtet oder es wird unter Berücksichtigung aller drei Merkmale ein mehrdimensionaler Index gebildet, der eine Unterscheidung zwischen niedriger, mittlerer und hoher sozialer Statusgruppe erlaubt [11].Für Deutschland liegen mittlerweile zahlreiche Forschungsergebnisse zu sozialen Unterschieden in der Morbidität und Mortalität vor, die weitgehend mit dem internationalen Forschungsstand übereinstimmen. Demnach sind Personen mit niedrigem sozioökonomischen Status häufiger von Krankheiten und Beschwerden betroffen als Personen mit höherem sozioökonomischem Status, wobei die Verteilung zwischen den Statusgruppen oftmals dem bereits in der Whitehall-II-Studie beschriebenem sozialen Gradienten entspricht. Dieser soziale Gradient zeichnet sich gerade bei schwerwiegenden chronischen Krankheiten wie koronarer Herzkrankheit, Schlaganfall, Diabetes mellitus, chronisch-obstruktiver Lungenerkrankung, chronischer Bronchitis und vielen Krebserkrankungen ab. Für koronare Herzkrankheit und chronische Bronchitis kann z.B. von einem zwei- bis dreifach erhöhtem Erkrankungsrisiko in der niedrigen im Verhältnis zur hohen Statusgruppe gesprochen werden. Bei Männern trifft dies auch auf Diabetes mellitus zu, bei Frauen ist das Erkrankungsrisiko in der niedrigen Statusgruppe sogar um den Faktor 4 erhöht (Abbildung 1). Auch psychische Erkrankungen und Störungen treten in der niedrigen Statusgruppe vermehrt auf. Dies gilt z.B. für Depressionen, Angststörungen und Suchterkrankungen. Mit Blick auf die im Krankheitsspektrum vorherrschenden Erkrankungen sind nur wenige Ausnahmen auszumachen. Dazu zählen allergische Erkrankungen, die häufiger in den höheren Statusgruppen auftreten. Auch für Brustkrebs wird bisweilen ein verstärktes Vorkommen in den höheren Statusgruppen berichtet, die Ergebnisse hierzu sind aber nicht einheitlich [2], [12].
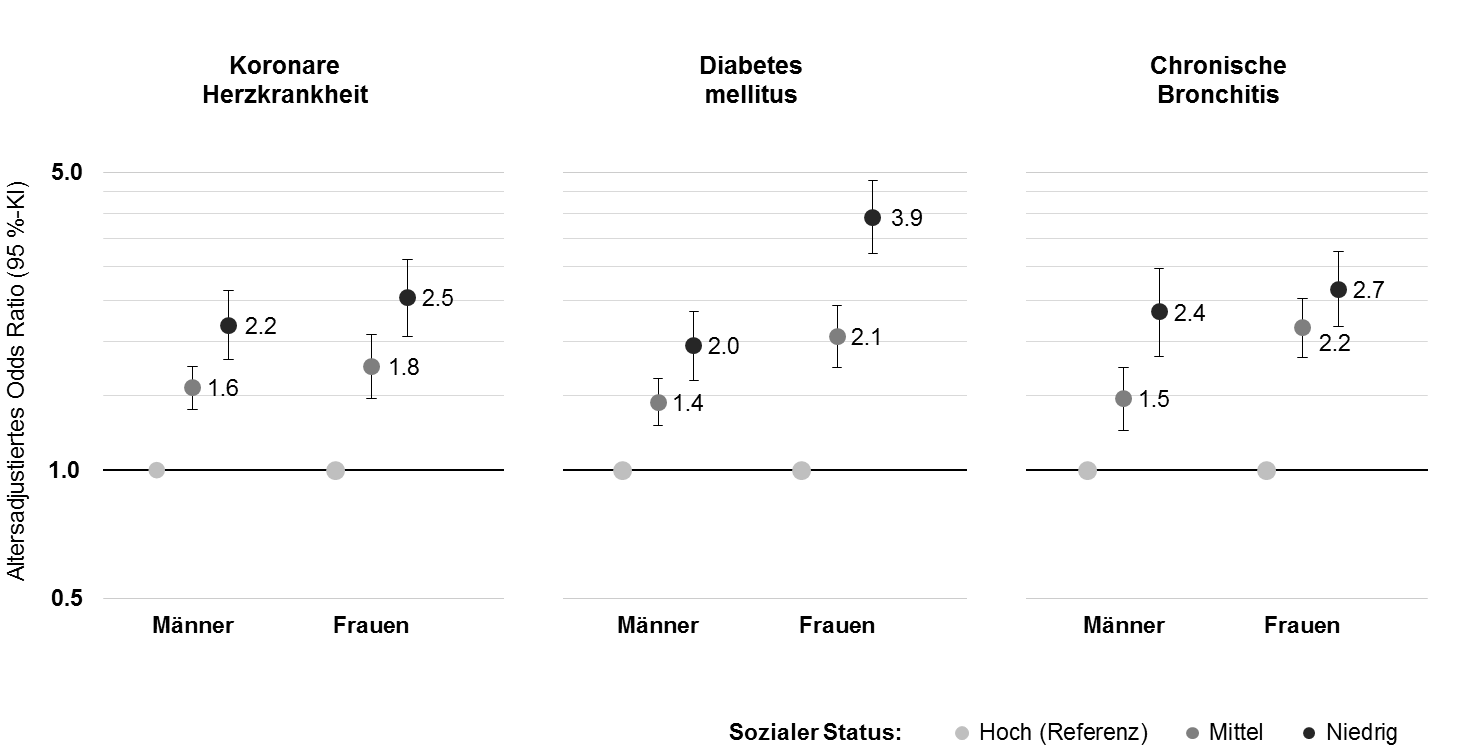
Deutliche Unterschiede zuungunsten der niedrigen Statusgruppen sind darüber hinaus im Auftreten von Unfallverletzungen, Behinderungen und funktionellen Einschränkungen zu beobachten. Entsprechend unterschiedlich fallen die Selbsteinschätzung des allgemeinen Gesundheitszustandes und der gesundheitsbezogenen Lebensqualität aus. Zum Teil kommen die Statusunterschiede in der subjektiven Gesundheit sogar noch stärker zum Ausdruck, was als Hinweis auf Unterschiede im Hinblick auf gesundheitsbezogene Einstellungen, Wahrnehmungen und Überzeugungen sowie personale und soziale Bewältigungsressourcen verstanden wird.
Viele der Erkrankungen und Beschwerden, in deren Verbreitung sich soziale Unterschiede abzeichnen, können auf Risikofaktoren zurückgeführt werden, die im Zusammenhang mit dem Gesundheitsverhalten zu sehen sind [12]. Große Bedeutung kommt dabei dem Rauchen zu, das in den niedrigen Statusgruppen deutlich stärker verbreitet ist. Zwar lässt sich in den letzten Jahren in allen Statusgruppen ein Rückgang des Rauchens beobachten, die relativen sozialen Unterschiede sind aber weitgehend erhalten geblieben.
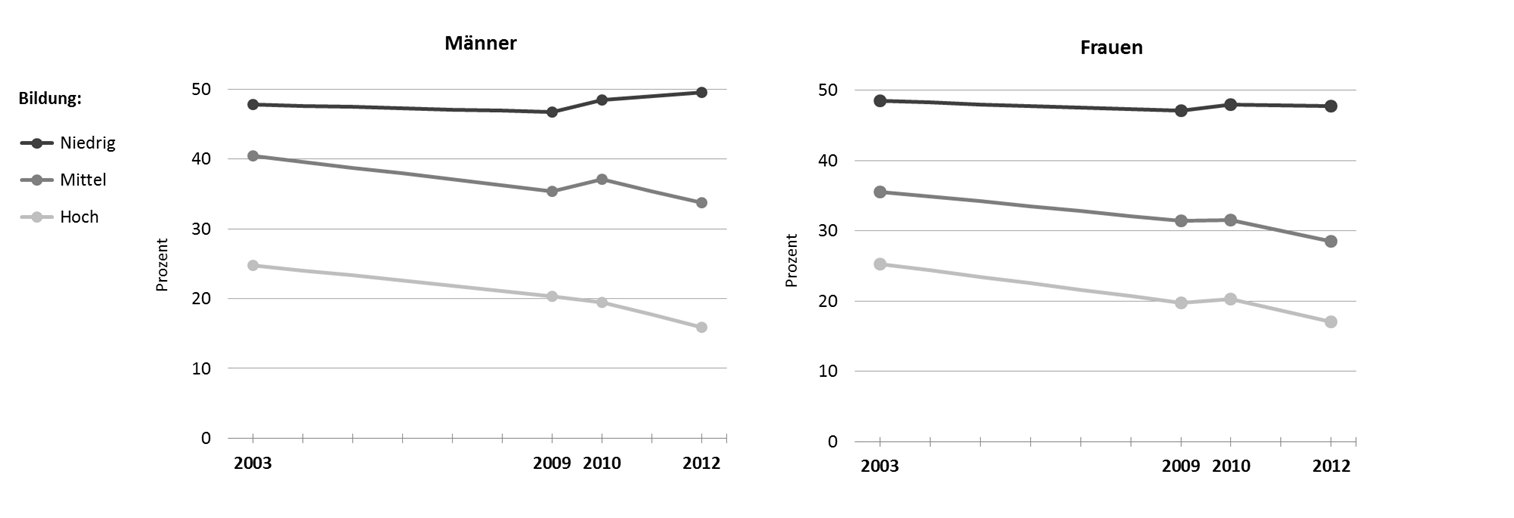
Deutliche Unterschiede zwischen den Statusgruppen sind zudem in der körperlich-sportlichen Aktivität festzustellen. Personen mit höherem sozioökonomischem Status sind zwar im Alltag seltener körperlich aktiv, weil sie zu einem größeren Anteil sitzenden und bewegungsarmen beruflichen Tätigkeiten nachgehen, sie treiben aber in ihrer Freizeit häufiger Sport. Bezüglich der Unterschiede zwischen Bildungsgruppen lässt sich dazu feststellen, dass sich diese in den letzten Jahren noch ausgeweitet haben, weil in der hohen und auch mittleren Bildungsgruppe immer mehr Personen sportlich aktiv sind, während in der niedrigen Bildungsgruppe, der Anteil derer, die keinen Sport treiben, unverändert hoch ist (Abbildung 2).
Darüber hinaus zeigen die vorliegenden Studien, dass sich die Angehörigen der niedrigen Statusgruppen ungesünder ernähren. Festmachen lässt sich dies unter anderem an einer insgesamt höheren Kalorienzufuhr, einer oftmals nicht ausgewogenen Ernährungsweise und einem häufigeren Verzehr von fett- und zuckerhaltigen Lebensmitteln. In diesem Zusammenhang ist auch die sozial ungleiche Verteilung der Adipositas zu sehen, die in einem etwa dreifach erhöhten Risiko in der niedrigen im Vergleich zur hohen Statusgruppe zum Ausdruck kommt. In der Inanspruchnahme des Gesundheitswesens treten ebenfalls soziale Unterschiede zutage (vgl. Kapitel 3.1.2.). Dies gilt insbesondere für präventive und gesundheitsfördernde Angebote wie die Krebsfrüherkennungsuntersuchungen, den Gesundheits-Check-Up und die Teilnahme an kassenfinanzierten Angeboten zur Gesundheitsförderung. Zudem kann beobachtet werden, dass Personen mit hohem sozioökonomischen Status bei gesundheitlichen Problemen eher Fachärzte aufsuchen, während jene mit niedrigem Status häufiger zum Hausarzt gehen.
Die sozialen Unterschiede in Bezug auf Erkrankungen und Beschwerden kumulieren letztlich in einem erhöhten vorzeitigen Sterberisiko in den sozial benachteiligten Bevölkerungsgruppen. Mit Blick auf das Einkommen sprechen die vorliegenden Erkenntnisse für eine bei Männern um etwa neun Jahre und bei Frauen um etwa vier Jahre verringerte mittlere Lebenserwartung bei Geburt im Vergleich der niedrigsten und höchsten Einkommensgruppe. Auch wenn nur die Lebensjahre betrachtet werden, die ab dem 65. Lebensjahr noch verbleiben, fallen die Unterschiede zwischen den Einkommensgruppen deutlich aus (Tabelle 1).
|
|
Lebenserwartung bei Geburt |
Lebenserwartung im Alter von |
||
|
Einkommen* |
Männer |
Frauen |
Männer |
Frauen |
|
< 60% |
71,0 |
78,4 |
9,8 |
15,2 |
|
60% bis <80% |
73,3 |
79,7 |
11,0 |
15,9 |
|
80% bis <100% |
75,2 |
80,7 |
12,4 |
16,9 |
|
100% bis <150% |
76,0 |
82,1 |
13,2 |
18,2 |
|
150% und mehr |
79,6 |
82,8 |
16,4 |
18,9 |
|
Gesamt |
75,0 |
80,8 |
12,5 |
17,0 |
* Anteil vom mittleren Netto-Äquivalenzeinkommen. Weniger als 60% vom mittleren Einkommen bezeichnet Personen, die einem Armutsrisiko ausgesetzt sind. Personen, die mehr als 150% des mittleren Einkommens zur Verfügung haben, werden als relativ wohlhabend angesehen.
2.6.5.5. Frühe Weichenstellung in Kindheit und Jugend
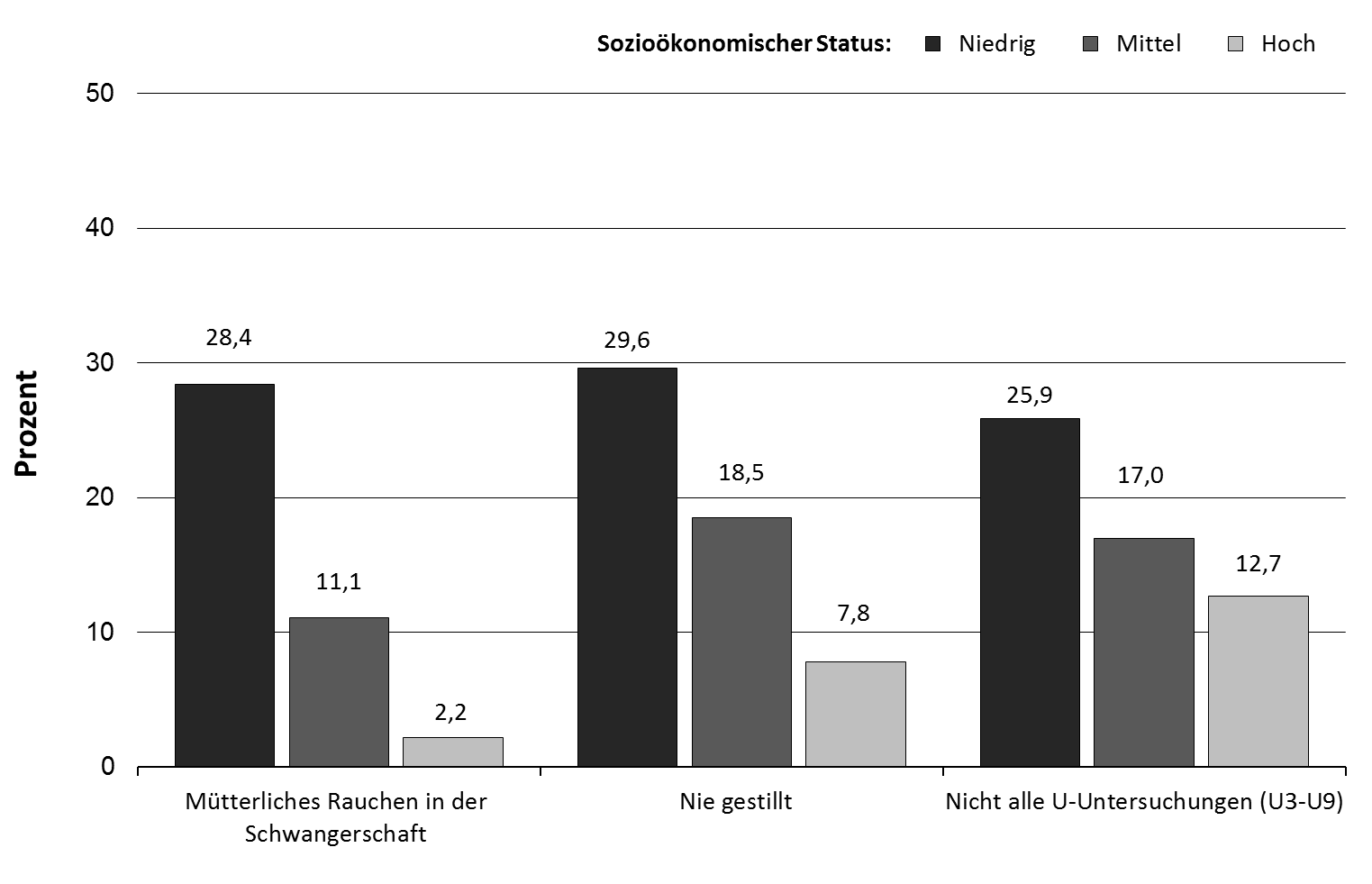
Die sozialen Unterschiede in der Gesundheit treten nicht erst im Erwachsenenalter hervor, sondern zeichnen sich bereits bei Kindern und Jugendlichen deutlich ab. Studien zeigen, dass der sozioökonomische Status der Familie beinahe alle Gesundheits- und Entwicklungsbereiche im Kindes- und Jugendalter beeinflusst [16], [17]. Kinder und Jugendliche aus Familien mit niedrigem sozioökonomischen Status haben z.B. ein deutlich erhöhtes Risiko für Verhaltensauffälligkeiten, einschließlich ADHS und Essstörungen, für Bewegungsmangel und Adipositas, sie ernähren sich ungesünder und schätzen ihre eigene gesundheitsbezogene Lebensqualität schlechter ein. Bereits rund um die Geburt zeichnen sich deutliche soziale Unterschiede ab, was sich unter anderem daran festmachen lässt, dass Kinder aus sozial benachteiligten Familien während der Schwangerschaft häufiger dem mütterlichen Rauchen ausgesetzt sind, zu einem geringeren Anteil gestillt werden und seltener am Krankheitsfrüherkennungsprogramm für Kinder, den sogenannten U-Untersuchungen, teilnehmen (Abbildung 3). Diese Unterschiede können mit Blick auf den weiteren Lebensverlauf als frühe Weichenstellungen betrachtet werden, die sich noch im mittleren und höheren Lebensalter in erhöhten Erkrankungsrisiken, z.B. in Bezug auf Herz-Kreislauf- und Atemwegserkrankungen, widerspiegeln.
2.6.5.6. Erklärungsansätze
Gesundheitliche Ungleichheit wird durch ein komplexes Zusammenspiel verschiedener struktureller, kontextueller und individueller Faktoren bestimmt. Die Diskussion in Deutschland und den meisten anderen Wohlfahrtsstaaten wird aktuell durch drei Erklärungsansätze bestimmt. Der erste Erklärungsansatz bezieht sich auf die oben beschriebenen sozialen Unterschiede im Gesundheitsverhalten (verhaltensbezogener Erklärungsansatz). Die anderen beiden Erklärungsansätze heben auf Unterschiede in Bezug auf die materiellen Lebensbedingungen sowie psychosoziale Belastungen und Ressourcen ab und werden als ebenso bedeutsam erachtet. Ein relativ einfaches Modell, das diese drei Ansätze zusammenführt, zeigt Abbildung 4. Das Modell berücksichtigt, dass sich die benannten intermediären Mechanismen gegenseitig beeinflussen können. Hervorgehoben wird unter anderem der Einfluss der materiellen Lebensbedingungen auf psychosoziale Belastungen und Ressourcen und in diesem Zusammenhang auf die Bedeutung von Einkommensarmut, einem niedrigen materiellen Lebensstandard sowie nachteiligen Arbeits- und Wohnbedingungen verwiesen. Eine weitere zentrale Annahme des Modells stellt die Beeinflussung des Gesundheitsverhaltens durch materielle und psychosoziale Faktoren dar. Als Beispiele hierfür werden Zusammenhänge zwischen geringem Einkommen und einem ungünstigen Ernährungsverhalten sowie zwischen psychosozialen Arbeitsbelastungen und dem Tabakkonsum angeführt [19].
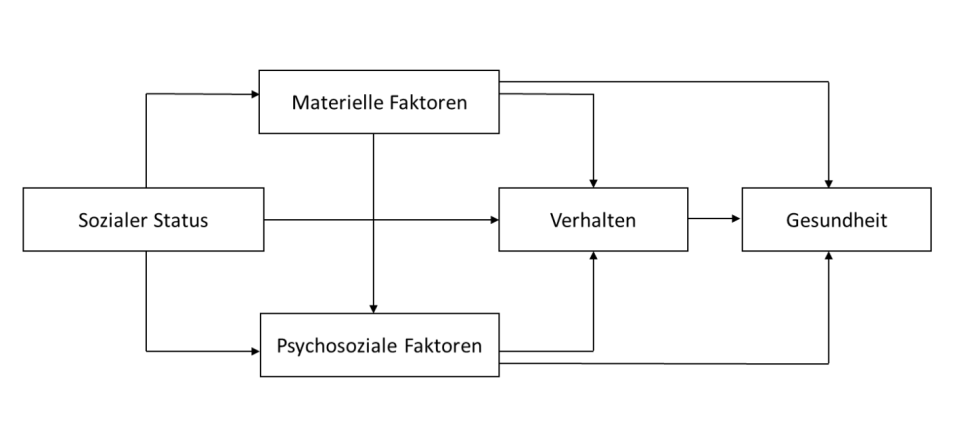
Ein wichtiger Aspekt, der in dem Modell unberücksichtigt bleibt, ist, dass nicht nur der soziale Status die Gesundheit beeinflusst („Kausationseffekt“), sondern ebenso eine beeinträchtigte Gesundheit zu einem Statusverlust führen kann („Selektionseffekt“). Ein Beispiel hierfür ist, dass eine langandauernde Krankheit, die mit einer längeren Abwesenheit vom Arbeitsplatz verbunden ist oder dazu führt, dass die bisherige berufliche Tätigkeit nicht mehr ausgeübt werden kann, das Risiko erhöht, den Arbeitsplatz zu verlieren und Einkommenseinbußen hinnehmen zu müssen. Ebenso ist zu berücksichtigen, dass Kinder und Jugendliche, die früh mit schwerwiegenden Krankheiten oder Behinderungen zu tun haben, schlechtere Bildungs- und Ausbildungschancen haben und später entsprechend in Bezug auf die Erwerbs- und Einkommenschancen benachteiligt sind.
Darüber hinaus ist die aktuelle Diskussion über die Erklärung der gesundheitlichen Ungleichheit durch eine stärkere Einbeziehung der zeitlichen Dimension, und zwar sowohl auf der individuellen als auch auf der gesellschaftlichen Ebene, charakterisiert. Auf der individuellen Ebene finden vor allem die Erkenntnisse der epidemiologischen Lebensverlaufsforschung Berücksichtigung. In diesem Zusammenhang sind unter anderem die angesprochenen Selektionseffekte, also die Auswirkungen von gesundheitlichen Beeinträchtigungen auf die Bildungs-, Ausbildungs- und Erwerbschancen, zu sehen. Daneben werden insbesondere zwei weitere Hypothesen bzw. Modelle diskutiert, und zwar das „Modell kritischer Perioden“ und das „Modell kumulativer Prozesse“ [20], [21].
Das „Modell kritischer Perioden“ betont, dass bestimmte Phasen der physiologischen Entwicklung mit einer erhöhten organischen Vulnerabilität einhergehen. Ein besonderer Stellenwert wird dabei der Schwangerschaft beigemessen, aber auch im Säuglings-, Kindes- und Jugendalter gibt es Phasen raschen Wachstums und einer damit verbundenen hohen Verletzbarkeit des Organismus. Störungen des Wachstums können dazu führen, dass sich die Organe im dafür vorgegebenen Zeitfenster nicht vollständig entwickeln und dadurch in ihren Funktionen eingeschränkt sind. Diese Defizite können später zumeist nicht oder nur teilweise kompensiert werden, weshalb bisweilen auch von „biologischer Programmierung“ gesprochen wird. Schwerwiegende organische Schädigungen können bereits im Kindes- und Jugendalter zu Krankheiten führen. Häufig manifestiert sich eine Krankheit aber erst im weiteren Lebenslauf, ausgelöst z.B. durch zusätzliche Risikofaktoren oder wenn die mit dem biologischen Altern verbundenen Abbauprozesse die organischen Kapazitätsreserven weiter verringern. Studien zeigen, dass viele der Risikofaktoren, die solche folgenreichen organischen Schädigungen auslösen, Kinder und Jugendliche aus Familien mit niedrigem sozialen Status vermehrt betreffen. Dies gilt z.B. für Stressbelastungen und das Rauchen der Mutter während der Schwangerschaft.
Das „Modell kumulativer Prozesse“ geht davon aus, dass die Bedeutung bestimmter Risikofaktoren der Gesundheit umso größer ist, je länger sie im Laufe des Lebens wirksam sind. Neben der Dauer kommt dabei der Intensität und dem Beginn der Risikoexposition ein hoher Stellenwert zu. Verdeutlichen lässt sich dies an den Gesundheitsgefahren, die mit dem Rauchen verbunden sind. Je länger und stärker geraucht wird, umso höher ist das Risiko für z.B. Herz-Kreislauf-Krankheiten, Atemwegserkrankungen und bestimmte Krebserkrankungen. Unabhängig von der Dauer und Intensität des Rauchens erhöht auch ein früher Einstieg ins Rauchen das Krankheitsrisiko. Dies gilt insbesondere, wenn bereits im Jugendalter mit dem Rauchen begonnen wird. Ein Grund hierfür ist, dass die Atmungsorgane noch nicht voll ausgebildet sind und durch das Rauchen nachhaltig geschädigt werden können. In dieser Hinsicht lässt sich also eine Verbindung zum Modell kritischer Perioden herstellen. Auch für andere Risikofaktoren, wie z.B. Mangel- und Fehlernährung, Übergewicht und Adipositas sowie geringe körperlich-sportliche Aktivität, wurde gezeigt, dass die Auswirkungen auf die Gesundheit einerseits umso stärker sind, je früher im Leben sie auftreten, je stärker sie ausgeprägt sind und je länger sie wirken und andererseits, dass sie in den niedrigen sozialen Statusgruppen häufiger anzutreffen sind.
Auf der gesellschaftlichen Ebene setzt die Erklärung der gesundheitlichen Ungleichheit am sozialen Wandel an. Im Mittelpunkt steht dabei die Frage, welche Antworten die heutigen Wohlfahrtsstaaten auf die aktuellen Herausforderungen, wie z.B. die fortschreitende demographische Alterung, die globale Wirtschafts- und Finanzkrise, die Ausweitung und Entgrenzung der Armut sowie die zunehmenden Flüchtlingsströme, finden. Das Interesse richtet sich damit z.B. auf Veränderungen in Bezug auf den Arbeitsmarkt, das Bildungssystem, das Gesundheitswesen oder auch Familien- und Lebensformen, die im engen Zusammenhang mit der Entwicklung der übergeordneten gesellschaftlichen und politischen Rahmenbedingungen zu sehen sind und heutzutage ohne Einbeziehung internationaler Zusammenhänge und Globalisierungsprozesse nicht verstanden werden können [22].
2.6.5.7. Zusammenfassung
Auch in einem reichen Land wie Deutschland bestehen erhebliche soziale Unterschiede in der Gesundheit und Lebenserwartung. Das zwei- bis dreifach erhöhte Risiko für viele chronische Krankheiten und Beschwerden sowie die deutlich verringerte mittlere Lebenserwartung bei Geburt in den sozial benachteiligten Bevölkerungsgruppen machen das Ausmaß der gesundheitlichen Ungleichheit deutlich. Für viele andere Länder werden vergleichbare soziale Unterschiede in der Gesundheit und Lebenserwartung berichtet. Dies gilt auch für die skandinavischen Wohlfahrtsstaaten, die durch umfassende Sozialversicherungssysteme und staatliche Leistungen gekennzeichnet sind. Dabei haben sich diese Unterschiede in den meisten Ländern über die Zeit als überaus stabil erwiesen. Zumindest finden sich kaum Anzeichen dafür, dass die bislang umgesetzten politischen Interventionen zu einer Verringerung der gesundheitlichen Ungleichheit beigetragen haben. Dagegen ist zum Teil eine Ausweitung der gesundheitlichen Ungleichheit festzustellen, die allerdings oft darauf zurückzuführen ist, dass an sich positive Entwicklungen nur oder insbesondere bei den sozial bessergestellten Bevölkerungsgruppen zum Tragen kommen. Ein Beispiel hierfür ist, dass die umfangreichen Maßnahmen zur Verringerung des Tabakkonsums vor allem in den sozial bessergestellten Bevölkerungsgruppen zu Verhaltensveränderungen geführt haben. Ebenso lässt sich für viele Maßnahmen zur Förderung der körperlich-sportlichen Aktivität feststellen, dass sie eher Personen mit höherem sozialen Status erreichen.
Da die Ursachen gesundheitlicher Ungleichheit mannigfaltig sind, müssen auch die Interventionen zu deren Verringerung mannigfaltig sein. Zudem müssen sie auf verschiedenen Ebenen und an verschiedenen Stellen ansetzen. Mit Blick auf die Gesundheitspolitik und auch die Ärzteschaft ist dabei sowohl die medizinische und pflegerische Versorgung als auch die Prävention und Gesundheitsförderung zu beachten. Im Zusammenhang mit der medizinischen und pflegerischen Versorgung ist zu berücksichtigen, dass sozial benachteiligte Bevölkerungsgruppen aufgrund des erhöhten Risikos für chronische Erkrankungen, Beschwerden und Funktionseinschränkungen einen größeren Versorgungsbedarf haben. Außerdem bestehen oftmals spezifische Versorgungsbedarfe, z.B. aufgrund von Multimorbidität, psychischer Komorbidität oder einer Suchtproblematik. Dazu kommen nicht gleichermaßen gegebene finanzielle Möglichkeiten, medizinische Leistungen und Güter, die nicht durch die gesetzliche Krankenversicherung gedeckt werden.
Prävention und Gesundheitsförderung können dann zu einer Verringerung der gesundheitlichen Ungleichheit beitragen, wenn dem vorzeitigen Erkrankungs- und Sterberisiko in den sozial benachteiligten Bevölkerungsgruppen effektiv entgegengewirkt wird. Bewährt haben sich in dieser Hinsicht vor allem Interventionen, die auf eindeutig definierte Bevölkerungsgruppen ausgerichtet sind („Zielgruppenorientierung“), die Lebensbedingungen und Problemlagen der angesprochenen Gruppen berücksichtigen („Settingbezug“) sowie die Zielgruppen und beteiligten Einrichtungen und Akteure in die Planung, Durchführung und auch Bewertung der Maßnahmen einbeziehen und stärken („Partizipation“ und „Empowerment“) [23]. Ein wichtiger Meilenstein stellt in diesem Zusammenhang die Verabschiedung des Gesetzes zur Stärkung der Gesundheitsförderung und der Prävention (Präventionsgesetz – PrävG) dar, das die Prävention und Gesundheitsförderung im Gesundheitswesen verankert und dabei auf eine zielgerichtete Zusammenarbeit der relevanten Akteure setzt.
Eine nachhaltige Verringerung der gesundheitlichen Ungleichheit wird aber vermutlich nur durch eine politische Gesamtstrategie erreicht werden können. Neben der Gesundheitspolitik sind hier unter anderem die Arbeitsmarkt-, Bildungs-, Sozial- und Familienpolitik gefragt. Letztlich geht es darum, im Sinne der WHO-Strategie „Health in all Policies“, Gesundheitsaspekte in allen relevanten Politikbereichen zu verankern, um durch intersektorale Zusammenarbeit und Entscheidungen die Gesundheit der Bevölkerung zu verbessern und der bestehenden gesundheitlichen Ungleichheit entgegenzuwirken [24]. Die Ärzteschaft ist in diesem Zusammenhang nur einer, aber ein wichtiger und unverzichtbarer Akteur, weshalb es wünschenswert wäre, die spezifischen gesundheitlichen Belange sowie Versorgungs- und Präventionsbedarfe sozial benachteiligter Bevölkerungsgruppen noch stärker in der ärztlichen Ausbildung zu verankern.
Kernaussagen
- Auch in einem reichen Land wie Deutschland sind erhebliche soziale Unterschiede in der Gesundheit und Lebenserwartung festzustellen, die sich über die Zeit als relativ stabil erwiesen haben.
- Häufig zeichnet sich ein sozialer Gradient ab, demzufolge das Krankheits- und Sterberisiko umso höher ausfällt, je niedriger der sozioökonomische Status ist.
- Für fast alle Länder, für die belastbare Daten vorliegen, werden vergleichbare Ergebnisse berichtet; dies gilt auch für die skandinavischen Wohlfahrtsstaaten, die durch umfassende Sozialversicherungssysteme und staatliche Leistungen gekennzeichnet sind.
- Die Erklärung der gesundheitlichen Ungleichheit muss sowohl auf individueller als auch auf gesellschaftlicher Ebene ansetzen. Zu berücksichtigen sind unter anderem soziale Unterschiede in Bezug auf den materiellen Lebensstandard, die Arbeitsbedingungen, die Wohnsituation, das Gesundheitsverhalten und die Inanspruchnahme der gesundheitsbezogenen Versorgung.
- Komplexe Erklärungsmodelle beziehen darüber hinaus die gesellschaftlichen und politischen Rahmenbedingungen sowie lebensphasen- und lebensverlaufsspezifische Betrachtungen ein.
- Die Verringerung der gesundheitlichen Ungleichheit kann nicht alleinige Aufgabe der Gesundheitspolitik und der Akteure im Gesundheitswesen sein, sondern erfordert gesamtgesellschaftliche und damit politikbereichsübergreifende Bemühungen („Health in all Policies“).
References
[1] Berkman LF, Kawachi I, Glymor M, editors. Social epidemiology. 2nd ed. Oxford, New York: Oxford University Press; 2014.[2] Richter M, Hurrelmann K, editors. Soziologie von Gesundheit und Krankheit. Wiesbaden: Springer VS; 2016.
[3] Lampert T, Richter M, Schneider S, Spallek J, Dragano N. Soziale Ungleichheit und Gesundheit: Stand und Perspektiven der sozialepidemiologischen Forschung in Deutschland. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz. 2016;59(2):153-65.
[4] Virchow R. Die Not im Spessart: Mitteilungen über die in Oberschlesien herrschende Typhus-Epidemie. Darmstadt: Wissenschaftliche Buchgesellschaft; 1968.
[5] Neumann S. Die öffentliche Gesundheitspflege und das Eigenthum: Kritisches und Positives mit Bezug auf die preußische Medizinalverfassungs-Frage. Berlin: Rieß; 1847.
[6] Rosen G. Die Entwicklung der sozialen Medizin. In: Deppe HU, Regus M, editors. Medizin, Gesellschaft, Geschichte. Frankfurt am Main: Suhrkamp; 1975. p. 74-130.
[7] Mosse M, Tugendreich G, editors. Krankheit und soziale Lage. München: Lehmann; 1913.
[8] Townsend P, Davidson N, Whitehead M. Inequalities in health: The Black Report and the Health Divide. London: Penguin Books; 1990.
[9] Marmot MG, Shipley MJ. Do socioeconomic differences in mortality persist after retirement? 25 year follow up of civil servants from the First Whitehall Study. BMJ. 1996;313(7066):1177-1780. DOI: 10.1136/bmj.313.7066.1177
[10] Marmot M. The status syndrome: How social standing affects our health and longevity. New York: Times Books; 2004.
[11] Lampert T, Kroll LE. Die Messung des sozioökonomischen Status in sozialepidemiologischen Studien. In: Richter M, Hurrelmann K, editors. Gesundheitliche Ungleichheit: Grundlagen, Probleme, Perspektiven. 2nd rev. ed. Wiesbaden: VS Verlag für Sozialwissenschaften; 2009. p. 309-34. DOI: 10.1007/978-3-531-91643-9_18
[12] Lampert T, Hoebel J, Kuntz B, Müters S, Kroll LE. Gesundheitliche Ungleichheit in verschiedenen Lebensphasen. Berlin: Robert Koch-Institut; 2017 [cited 2020 Feb 27]. (Gesundheitsberichterstattung des Bundes). DOI: 10.17886/RKI-GBE-2017-003
[13] Lange C, Jentsch F, Allen J, Hoebel J, Kratz AL, von der Lippe E, Müters S, Schmich P, Thelen J, Wetzstein M, Fuchs J, Ziese T. Data Resource Profile: German Health Update (GEDA) — the health interview survey for adults in Germany. Int J Epidemiol. 2015 Apr;44(2):442–50. DOI: 10.1093/ije/dyv067
[14] Hoebel J, Finger JD, Kuntz B, Kroll LE, Manz K, Lange C, Lampert T. Changing educational inequalities in sporting inactivity among adults in Germany: a trend study from 2003 to 2012. BMC Public Health. 2017 Jun 6;17(1):547. DOI: 10.1186/s12889-017-4478-2
[15] Lampert T, Hoebel J, Kroll LE. Soziale Unterschiede in der Mortalität und Lebenserwartung in Deutschland: Aktuelle Situation und Trends. Journal of Health Monitoring. 2019;4(1):3–15. DOI: 10.25646/5868
[16] Lampert T, Hagen C, Heizmann B. Gesundheitliche Ungleichheit bei Kindern und Jugendlichen in Deutschland. Berlin: Robert Koch-Institut; 2010 [cited 2020 Feb 27]. (Beiträge zur Gesundheitsberichterstattung des Bundes). Available from: https://www.rki.de/DE/Content/Gesundheitsmonitoring/Gesundheitsberichterstattung/GBEDownloadsB/soz_ungleichheit_kinder.pdf?__blob=publicationFile
[17] Richter M. Gesundheit und Gesundheitsverhalten im Jugendalter: Der Einfluss sozialer Ungleichheit. Wiesbaden: VS Verlag für Sozialwissenschaften; 2005.
[18] Robert Koch-Institut. Studie zur Gesundheit von Kindern und Jugendlichen in Deutschland (KiGGS Welle 1, 2009-12). Berlin: Robert Koch-Institut; 2011 [cited 2020 Feb 27]. Available from: https://www.rki.de/DE/Content/Gesundheitsmonitoring/Gesundheitsberichterstattung/GBEDownloadsB/KiGGS_welle1.pdf?__blob=publicationFile
[19] Mackenbach JP. Health inequalities: Europe in Profile. An independent, expert report commissioned by the UK Presidency of the EU. London: COI; 2006 [cited 2020 Feb 27]. Available from: https://www.who.int/social_determinants/media/health_inequalities_europe.pdf
[20] Dragano N, Siegrist J. Die Lebenslaufperspektive gesundheitlicher Ungleichheit: Konzepte und Forschungsergebnisse. In: Richter M, Hurrelmann K, editors. Gesundheitliche Ungleichheit: Grundlagen, Probleme, Perspektiven. 2nd rev. ed. Wiesbaden: VS Verlag für Sozialwissenschaften; 2009. p. 181-94. DOI: 10.1007/978-3-531-91643-9_10
[21] Power C, Kuh D. Die Entwicklung gesundheitlicher Ungleichheiten im Lebenslauf. In: Siegrist J, Marmot M, editors. Soziale Ungleichheit und Gesundheit: Erklärungsansätze und gesundheitspolitische Folgerungen. Bern: Huber; 2008. p. 45-76.
[22] Commission on Social Determinants of Health (CSDH). A Conceptual Framework for Action on the Social Determinants of Health. Discussion Paper for the Commission on Social Determinants of Health. Draft. Geneva: WHO; 2007 [cited 2020 Feb 27]. Available from: https://www.who.int/social_determinants/resources/csdh_framework_action_05_07.pdf
[23] Bundeszentrale für gesundheitliche Aufklärung (BZgA). Kriterien guter Praxis in der Gesundheitsförderung bei sozial Benachteiligten: Ansatz – Beispiele – Weiterführende Informationen. 4th rev. and ext. ed. Köln: BZgA; 2010.
[24] Kickbusch I, Buckett K, editors. Implementing Health in All Policies. Adelaide 2010. Department of Health, Government of South Australia; 2010 [cited 2018 Feb 1]. Available from: http://www.who.int/sdhconference/resources/implementinghiapadel-sahealth-100622.pdf




