2.6.6. Arbeit
Thorsten Lunau 2
Nico Dragano 3
1 Universityhospital Duesseldorf / Institute for Medical Sociology, Düsseldorf, Deutschland
2 Institute of Medical Sociology, Medical Faculty, University of Düsseldorf, Düsseldorf, Deutschland
3 Institut für Medizinische Soziologie, Heinrich-Heine-Universität Düsseldorf, Medizinische Fakultät, Düsseldorf, Deutschland
2.6.6.1. Einleitung
Die Arbeit hat einen bedeutenden Einfluss auf die Gesundheit, sowohl im positiven als auch im negativen Sinne. Gute Arbeit kann für die Gesundheit förderlich sein; sie kann die Gesundheit aber auch schädigen, wenn die Tätigkeit oder das Arbeitsumfeld gesundheitlich belastend sind. Das folgende Kapitel behandelt den Zusammenhang zwischen Arbeit und Gesundheit und konzentriert sich zunächst auf typische Arbeitsbelastungen der erwerbstätigen Bevölkerung. Wir unterscheiden dabei zwischen physischen und psychischen Belastungen und zeigen auf, wie diese mit Gesundheit verbunden sein können. Dann behandelt das Kapitel die Frage, ob bestimmte Berufsgruppen häufiger von gesundheitlichen Belastungen betroffen sind. Abschließend wird die Gesundheit von arbeitslosen Menschen thematisiert. Diese Themen sind für die Medizin von besonderer Bedeutung, vor allem wenn es um die Prävention, Behandlung und Rehabilitation berufsbedingter Erkrankungen geht.
2.6.6.2. Arbeitsbelastungen
Zahlreiche Unfälle, Erkrankungen und Todesfälle gehen ganz oder teilweise auf Belastungen am Arbeitsplatz zurück. Ein Problem ist es allerdings, bei der Vielzahl unterschiedlicher Arbeitsbelastungen die jeweils wichtigen zu erkennen. Im Folgenden werden daher einige weitverbreitete und für die Gesundheit der Beschäftigten zentrale Belastungen erläutert, um einen ersten Rahmen für die ärztliche Bewertung arbeitsbezogener Risiken zu geben. Hierbei unterscheiden wir zwischen physischen und psychischen Belastungen, erwähnen aber auch gesundheitsförderliche Aspekte der Arbeit (Ressourcen).
2.6.6.3. Physische Belastungen
Physische Belastungen sind ergonomische, biologische, chemische oder physikalische Faktoren, die einen direkten körperlichen Einfluss auf den Menschen haben. Sie betreffen zum einen die Gestaltung der Arbeitsstätte und des Arbeitsplatzes selbst. Dazu gehören bauliche Maßnahmen und die Beschaffenheit der Arbeitsräume und Arbeitsmittel. Zum anderen geht es um Belastungen bei der Tätigkeit. Beispiele sind dauerhaftes Stehen, starker Lärm, Kälte, Vibration von Maschinen, Belastung durch Gase oder Dämpfe, schweres Heben, oder Arbeiten in Zwangshaltungen. All diese Belastungen gehören für viele Beschäftigte zum Arbeitsalltag, wie die folgende Abbildung zeigt. Grundlage ist eine bundesweite telefonische Befragung von jeweils rund 20.000 erwerbstätigen Männern und Frauen aus dem Jahre 2012 [1].
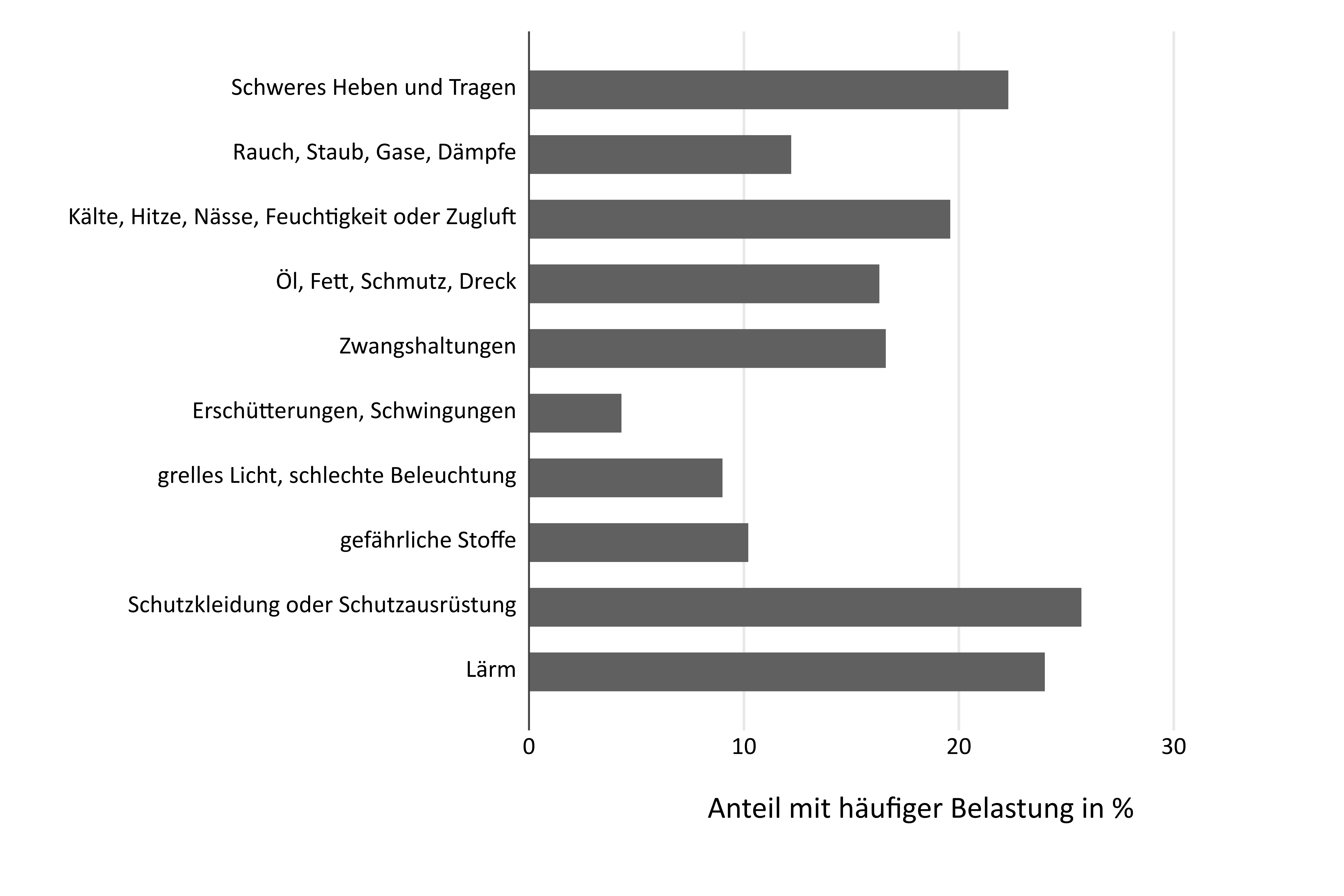
Die Anteile der Erwerbstätigen, die nach eigenen Angaben „häufig“ schwere Lasten tragen, oder häufig Kälte, Hitze oder Zugluft ausgesetzt sind, in Zwangshaltungen arbeiten oder Schutzkleidung tragen müssen, liegen stets bei über 15%. All diese Belastungen sind nachweislich mit einem erhöhten Erkrankungsrisiko verbunden. Dies betrifft vor allem dauerhafte und einseitige körperliche Belastungen, die eine Reihe von Muskel- und Skeletterkrankungen zur Folge haben können, oder auch Belastungen durch Kälte, Nässe oder chemische Stoffe mit negativen Folgen z.B. für die Atemwege. Weitergehende Auswertungen zur Verteilung dieser Belastungen nach Geschlecht und Berufsgruppen zeigen zudem, dass es vor allem in Vollzeit erwerbstätige Männer sind, die häufiger in Berufen mit hohen physischen Belastungen arbeiten (z.B. Berufe im Baugewerbe oder in der Industrie). Aber auch Frauen arbeiten in körperlich belastenden Berufen und hier vor allem in der Dienstleistungsbranche und im Gesundheitswesen (beispielsweise in Pflegeberufen). Auch im Gesundheitswesen sind physische Belastungen häufig, insbesondere ergonomische Belastungen, wie das Heben von Patienten, biologische Belastung etwa in Form von Infektionsrisiken und damit verbundenen Unfallrisiken durch Nadelstichverletzungen oder sonstige Unfälle.
Trotz dieser Zahlen gilt der heutige Schutz vor physischen Belastungen am Arbeitsplatz in Deutschland als relativ gut. So ist in den letzten Jahrzehnten eine deutliche Verminderung physischer Belastungen erkennbar. Gründe sind, neben einem Wandel der Arbeitswelt von Industrie- hin zu Dienstleistungsberufen, auch gesetzliche Rahmenbedingungen wie die gesetzliche Gefährdungsbeurteilung (siehe Infobox Arbeitsschutzgesetz) und zahlreiche wirkungsvolle Maßnahmen zum Arbeits- und Gesundheitsschutz (z.B. ergonomische Arbeitsplatzgestaltung, Helme und Sicherheitsvorkehrungen beim Umgang mit Maschinen). Dazu kommen gesicherte Erkenntnisse aus der Forschung und daraus resultierende Listen zur Ermittlung physischer Belastungen (z.B. von der Gemeinsamen Deutschen Arbeitsschutzstrategie [GDA], https://www.gda-portal.de) mit klaren Beurteilungskriterien und gesetzlichen Grenzwerten. Zudem gilt, dass Erkrankungen als Folge physischer Belastungen häufig auch als Berufskrankheiten anerkannt werden, das heißt, als Erkrankungen, die durch die berufliche Tätigkeit verursacht werden. Hieraus resultiert eine hohe Verantwortung der Arbeitgeber, in besonders gefährdeten Bereichen Maßnahmen zu ergreifen, um Beschäftigte vor Berufskrankheiten zu schützen. Ärztinnen und Ärzte sind jedoch ebenso gefragt, bei ihren Patientinnen und Patienten arbeitsplatzbezogene Risiken ernst zu nehmen und mögliche Belastungsquellen in ihrer Beruf- bzw. Sozialanamnese zu erfassen und ggf. zu reagieren.
Das Arbeitsschutzgesetz enthält Bestimmungen zum Schutz der Arbeitnehmer am Arbeitsplatz. Dies umfasst auch eine „Beurteilung der für die Beschäftigten mit ihrer Arbeit verbundenen Gefährdung“ zur Ermittlung erforderlicher Maßnahmen des Arbeitsschutzes. Laut Gesetz müssen nicht nur physische, sondern ausdrücklich auch psychische Belastungen bei der Arbeit bewertet werden.
2.6.6.4. Psychische Belastungen
Als zweite wichtige Gruppe von Belastungen am Arbeitsplatz gelten psychische Belastungen. Psychische Belastungen treten in vielfältiger Gestalt auf und reichen weit über die einfache Frage hinaus, wie viel eine Person arbeitet (also wie hoch die Anforderungen im Beruf sind). Darüber hinaus geht es auch um konkrete Arbeitsinhalte, wie die Arbeit organisiert oder belohnt wird, um soziale Beziehungen am Arbeitsplatz oder die Arbeitsplatzunsicherheit. Im Einzelnen können beispielsweise folgende Belastungsformen unterschieden werden:
- Hohe Anforderungen (z.B. permanenter Zeitdruck, anhaltende hohe Konzentration, vermehrte Überstunden, hohe Verausgabung)
- Belastende Arbeitsinhalte (z.B. eingeschränkter Handlungsspielraum, monotone Arbeiten, keine Möglichkeiten der Weiterbildung)
- Schlechte Arbeitsorganisation (z.B. unzureichende Information über Arbeitsaufgabe, mangelndes Führungsverhalten)
- Mangelnde Belohnung (z.B. geringe Anerkennung, geringer Lohn)
- Problematische soziale Beziehungen (z.B. Konflikte unter Kollegen, fehlende soziale Unterstützung)
- Prekäre Beschäftigung (z.B. befristete Verträge und drohender Arbeitsplatzverlust)
Die öffentliche Diskussion geht häufig davon aus, dass psychische Belastungen in den letzten Jahren zugenommen haben, vor allem mit Entwicklungen wie der Digitalisierung oder der Globalisierung. Eindeutige Belege für eine Zunahme fehlen aber bislang. Davon unberührt ist aber die Tatsache, dass psychische Belastungen die heutige Arbeitswelt in besonderer Weise prägen. Dies verdeutlichen auch die in Abbildung 2 dargestellten Auswertungen, erneut auf Basis einer deutschlandweiten Umfrage unter Beschäftigten. Dabei treten vor allem hoher Zeitdruck (vor allem bei Männern) und fehlende Möglichkeiten, eigene Ideen einbringen zu können (vor allem bei Frauen) häufig auf.
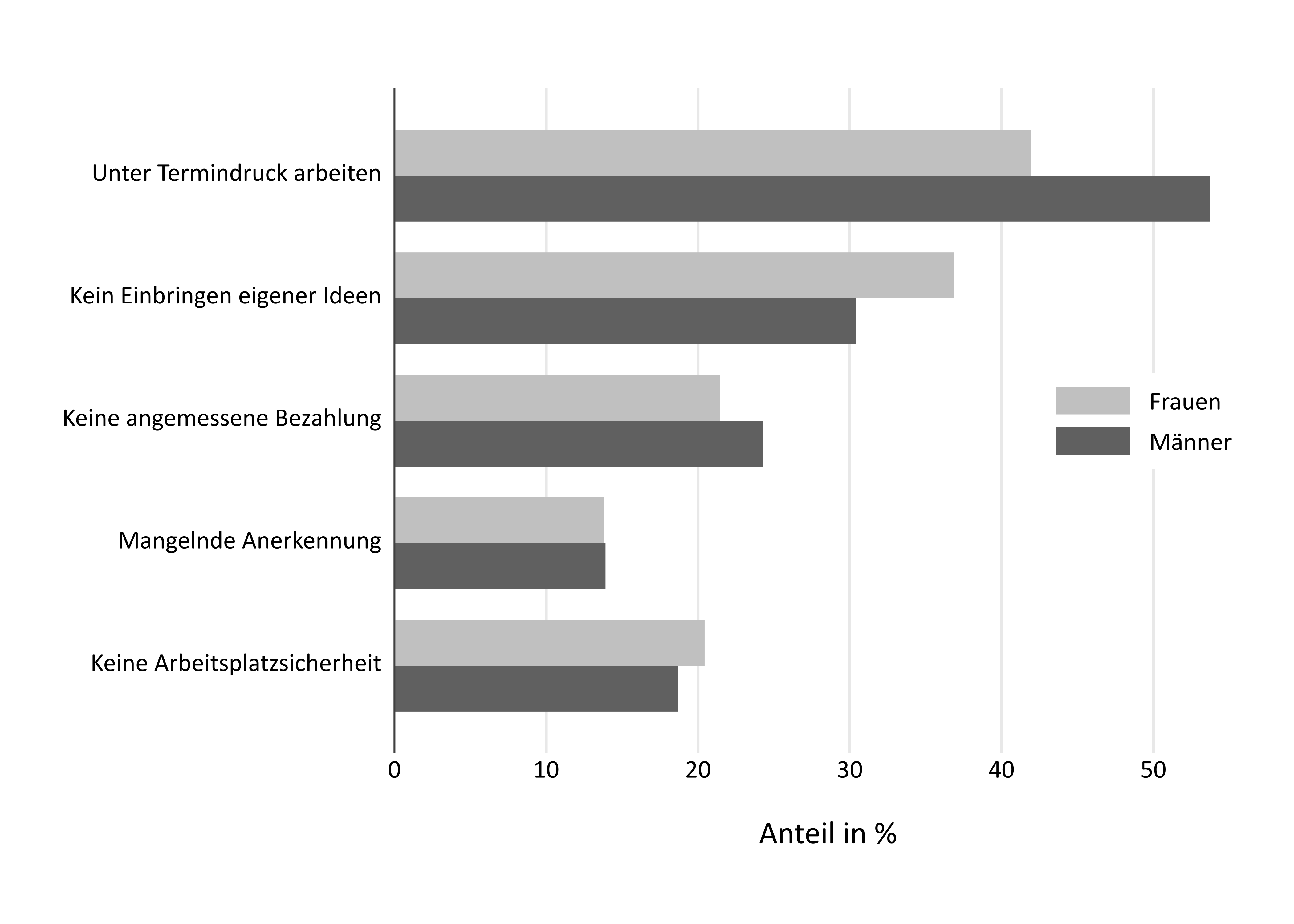
Doch wie können psychische Belastungen die Gesundheit schädigen? Ist jede Belastung per se schädlich für die Gesundheit? Oder müssen erst bestimmte Umstände zusammenkommen, damit die Gesundheit leidet? Im Gegensatz zu den physischen Belastungen (z.B. Rückenschmerzen als direkte Folge ungünstiger Körperhaltung) sind diese Fragen schwieriger zu beantworten. Zunächst müssen zwei mögliche Einflussarten auf die Gesundheit unterschieden werden: direkte und indirekte Einflüsse.
Indirekte Einflüsse psychischer Belastungen auf die Gesundheit manifestieren sich aufgrund eines veränderten Gesundheitsverhaltens. Dies kann zum Beispiel der Fall sein, wenn Erwerbstätige in Folge von hohen Anforderungen erschöpft sind und auf Sport verzichten. Aber auch eine Reihe weiterer Verhaltensweisen hängen häufig mit psychischen Belastungen zusammen, wie Rauchen, unausgewogene Ernährung oder übermäßiger Alkoholkonsum. Bei der ärztlichen Beratung zur Verhaltensänderung müssen also auch Arbeitsbelastungen berücksichtigt werden.
Anforderungs-Kontroll-Modell
Die Kombination zwischen dem Ausmaß an Anforderungen und dem Entscheidungsspielraum bei der Aufgabe bestimmt die Intensität der Stressreaktion. Die Annahme ist, dass Stressreaktionen vor allem dann auftreten, wenn hohe Anforderungen (z.B. Zeitdruck) vorliegen, gleichzeitig aber nur eine geringe Kontrolle möglich ist. Kontrolle bedeutet dabei, ob der Erwerbstätige Entscheidungsspielraum bei der Tätigkeit hat, und ob die Tätigkeit erlaubt, dass die arbeitende Person eigene Fertigkeiten und Kompetenzen einbringt. Gemäß diesem Modell sind hohe Anforderungen nicht notwendigerweise belastend für die Gesundheit, dann nämlich, wenn die arbeitende Person weiterhin Kontrolle hat (z.B. Manager einer Firma). Typische Berufe mit hoher Belastung nach diesem Modell sind: Berufe im produzierenden Gewerbe (z.B. industrielle Fließbandarbeit zur Massenfertigung), niedrig-qualifizierte Dienstleistungsberufe (z.B. Reinigungs- oder Lieferdienste), aber auch akademische Berufe in mittleren Führungsebenen (z.B. Assistenzärzte/-ärztinnen).
Modell beruflicher Gratifikationskrisen
Im Fokus steht das Verhältnis zwischen erbrachter Leistung und erhaltener Belohnung am Arbeitsplatz (Gratifikation). Die Grundannahme ist, dass Stressreaktionen vor allem dann auftreten, wenn Erwerbstätige sich stark verausgaben, aber keine angemessene Belohnung erfahren, es also ein Ungleichgewicht zwischen Verausgabung und Belohnung gibt (sogenannte „Gratifikationskrise“). Dabei unterscheidet das Modell drei Arten der Belohnungen: finanzielle Entlohnung, Belohnung durch Wertschätzung und Anerkennung sowie Belohnung durch langfristige Aufstiegschancen und Arbeitsplatzsicherheit. Typische Berufe mit hoher Belastung sind gering bezahlte Berufe ohne Aufstiegschancen, aber auch – allgemeiner gefasst – verschiedene Formen prekärer Beschäftigungsverhältnisse.
Eine zweite Möglichkeit, warum psychische Belastungen mit Gesundheit zusammenhängen können, ergibt sich aus den körperlichen Reaktionen im Falle einer Belastung, insbesondere der biologischen Stressreaktion des Körpers. Stress bezeichnet dabei nicht – wie in der Alltagssprache häufig angenommen – die psychische Belastung, sondern bezieht sich vielmehr auf die biologische Reaktion des Individuums. Die Belastung selbst gilt in diesem Zusammenhang als der auslösende Faktor (oder als sogenannter „Stressor“) für die Stressreaktion. Dies umfasst insbesondere eine vermehrte Ausschüttung bestimmter Stresshormone (z.B. Cortisol) und die Aktivierung des Herz-Kreislauf-Systems (z.B. erhöhter Puls). Aus evolutionärer Sicht ist diese Reaktion sinnvoll und nicht per se schädlich, vor allem dann, wenn der Körper bei akuter Bedrohung kurzfristig ein Maximum an Energie und Funktionsvermögen aufbringen muss. Hält die Stressreaktion allerdings langfristig an und wird chronisch, dann kann sich das gegen den Körper richten und zu Erkrankungen führen. Beispielsweise vermindert eine dauerhafte Ausschüttung von Cortisol die Immunabwehr des Körpers; oder chronischer Stress führt zu einer Erhöhung des Ruhepulses, ständiger Unruhe sowie Schlaflosigkeit. In diesem Zusammenhang stellt sich also die spezifische Frage, welche Umstände genau zusammenkommen müssen, damit psychische Belastungen bei Beschäftigten zu einer chronischen Stressreaktion führen.
In der internationalen Forschung wird diese Frage häufig mit Hilfe von zwei theoretischen Arbeitsstressmodellen beantwortet (vgl. Infobox zu Arbeitsstressmodellen): dem Anforderungs-Kontroll-Modell [3] und dem Modell beruflicher Gratifikationskrisen [4]. Ziel dieser Modelle ist es, aus der unübersichtlichen Vielzahl der oben genannten Belastungen bestimmte Konstellationen herauszufiltern, die in besonderem Maße dauerhafte Stressreaktionen hervorrufen. In beiden Modellen werden dabei jeweils zwei Belastungsdimensionen und deren Kombinationen betrachtet. Konkret wird beim Anforderungs-Kontroll-Modell angenommen, dass Arbeitsstress insbesondere dann entsteht, wenn Beschäftigte gleichzeitig hohe Anforderungen aber keine Kontrollmöglichkeiten haben (z.B. Mitspracherecht, Einfluss auf Arbeitsaufgabe und Arbeitsweise). Das Modell beruflicher Gratifikationskrisen betrachtet hingegen, ob eine hohe Verausgabung am Arbeitsplatz auch mit entsprechender Belohnung einhergeht oder nicht (z.B. ausreichende Bezahlung und Anerkennung).
Mit Hilfe dieser Modelle ist die Frage nach dem Ursprung einer biologisch relevanten Stressreaktion klarer zu beantworten. Dabei stehen die beiden Modelle keinesfalls in Konkurrenz zueinander, sondern setzen sich gegenseitig ergänzende Schwerpunkte. Zu beiden gibt es umfangreiche Forschung, die zeigt, dass sie mit erhöhten Erkrankungsrisiken einhergehen. Gut nachgewiesen sind etwa erhöhte Risiken für koronare Herzkrankheiten, psychische Erkrankungen wie Depressionen oder Burnout, Schlafstörungen, Suchterkrankungen oder bestimmte Stoffwechselerkrankungen.
Diese beiden Modelle sind allerdings nur ein Ausschnitt existierender Arbeitsstressmodelle und Forschung. Weitere Ansätze liegen beispielsweise in der zusätzlichen Berücksichtigung sozialer Unterstützungen am Arbeitsplatz [5], überlange Arbeitszeiten, Arbeitsplatzunsicherheit oder in der Arbeitsorganisation eines Unternehmens [6].
Seit 2013 gehört die Beurteilung psychischer Belastungen ausdrücklich zur bereits genannten Gefährdungsbeurteilung (auch genannt: „Gefährdungsbeurteilung Psyche“). Im Vergleich zur Beurteilung physischer Belastungen wird sie aber deutlich seltener durchgeführt und stößt in der betrieblichen Praxis häufig auf Schwierigkeiten. Betrieben fehlt beispielsweise häufig das Wissen um psychische Belastungen, und diese sind teils noch von Vorurteilen belastet. Auch ist im Vergleich zu den physischen Belastungen unklarer, wie Betriebe psychische Belastungen genau messen und beurteilen können. Zwar liegt mittlerweile eine Reihe an Leitfäden zur Gefährdungsbeurteilung vor, die auch Listen einzelner psychischer Risikofaktoren enthalten, doch sind diese bei weitem nicht einheitlich. Arbeitsmediziner und Hausärzte können hier eine bedeutende Rolle einnehmen, wenn sie das Wissen mitbringen, was genau als psychische Belastung gilt und wann diese schädlich für die Gesundheit ist. So können sie gezielt Belastungen von Patienten diagnostizieren und entsprechend reagieren.
2.6.6.5. Arbeit und gesundheitliche Ungleichheit
Belastungen am Arbeitsplatz (physische und psychische) können an der Entstehung gesundheitlicher Ungleichheiten beteiligt sein. Der einfachste (und vielleicht intuitivste) Grund ist, dass Beschäftigte in niedrigen sozialen Positionen mit größerer Wahrscheinlichkeit von Arbeitsbelastungen betroffen sind und somit häufiger erkranken. In der Tat gibt es für die ungleiche Verteilung von Belastungen auch Befunde, doch unterscheiden sich diese nach der jeweils betrachteten Belastungsform [7]. So gibt es überzeugende Hinweise dafür, dass physische Belastungen in niedrigen beruflichen Positionen (insb. manuellen Berufen) erhöht sind. Auch wurden wiederholt Ungleichheiten für einzelne psychische Belastungen (z.B. geringe Belohnung, Arbeitsplatzunsicherheit, geringer Handlungsspielraum) und für die Merkmalskombinationen der oben beschriebenen Arbeitsstressmodelle nachgewiesen [8]. Doch ist das Bild bezüglich existierender Anforderungen im Beruf wesentlich unklarer. Zwar sind auch hier die Werte in niedrigen beruflichen Positionen durchweg hoch, doch finden sich in mittleren und oberen beruflichen Positionen auch hohe Anforderungen. Diese Befunde sind auch in Abbildung 3 sichtbar. Dargestellt sind – jeweils für hohe Anforderung („Unter Termindruck arbeiten“), geringen Handlungsspielraum („Kein Einbringen eigener Ideen“) und physische Belastung („Tragen schwerer Lasten“) – die Anteile von belasteten Beschäftigten entlang der beruflichen Position. Es ist zu erkennen, dass Unterschiede zwischen den Berufsgruppen vor allem für das Tragen schwerer Lasten und das Einbringen eigener Ideen vorliegen, im Falle von Termindruck die Unterschiede aber weniger deutlich sind.
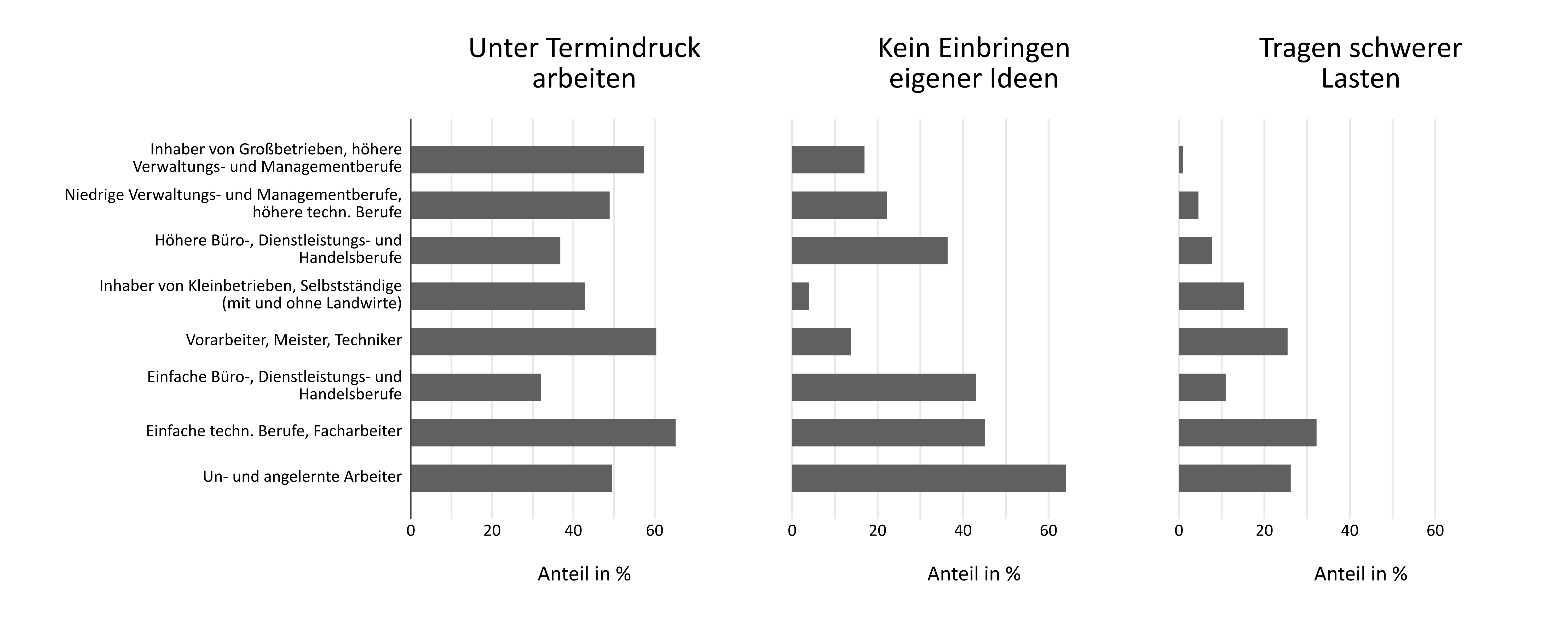
Es gibt aber auch weitere Gründe, warum Arbeitsbelastungen an der Entstehung gesundheitlicher Ungleichheiten beteiligt sein könnten. Beispielsweise wird in der Forschung diskutiert, ob Beschäftigte in niedrigen beruflichen Positionen im Falle einer Belastung anfälliger (oder „vulnerabler“) für gesundheitliche Folgen sind (sog. „Moderationshypothese“). Gründe könnten geringere Einkommen in niedrigen beruflichen Positionen oder gesundheitliche Vorbelastungen sein, die den Umgang mit einer Belastung erschweren.
2.6.6.6. Arbeitslosigkeit und Gesundheit
Wie gezeigt wurde, können Arbeitsbelastungen die Gesundheit beeinträchtigen. Im Umkehrschluss gilt aber auch, dass gute Arbeitsbedingungen die mentale und körperliche Gesundheit schützen. Hinzu kommen weitere mögliche positive Effekte der Arbeit: sie vermittelt Sinn und sorgt für ein regelmäßiges Einkommen, sie erlaubt soziale Teilhabe und gibt die Möglichkeit, die Umwelt zu gestalten. Insofern ist der Verlust der Arbeit ein Ereignis, das die Gesundheit nachhaltig schädigen kann. Dies wird durch Statistiken untermauert, die einen schlechteren Gesundheitszustand bei arbeitslosen im Vergleich zu erwerbstätigen Menschen nachweisen. Arbeitslose Männer und Frauen haben demnach ein etwa doppelt so hohes Risiko, an einer psychischen Erkrankung zu leiden, und ihr Risiko, frühzeitig zu versterben, ist um 60% gegenüber Erwerbstätigen erhöht [9]. Arbeitslosigkeit kann aber nicht nur Ursache für Erkrankungen (Kausalitätseffekt), sondern auch Folge einer schlechten Gesundheit sein (Selektionseffekt).
Arbeitslosigkeit und Gesundheit:
Selektionseffekt:
In diesem Fall ist die verminderte Gesundheit der Auslöser für Arbeitslosigkeit. Die verminderte Gesundheit kann zu einer langfristigen Arbeitsunfähigkeit führen. Oder Personen mit schlechter Gesundheit erfahren eine erschwerte Integration auf dem Arbeitsmarkt. Dies gilt insbesondere für körperlich beeinträchtigte Personen und im Falle chronischer Erkrankungen (z.B. Muskel-Skelett-Erkrankungen).
Kausalitätseffekt:
In diesem Fall ist die Arbeitslosigkeit der Auslöser für verminderte Gesundheit. Das Armutsrisiko ist für Arbeitslose zum Beispiel deutlich erhöht, was Einfluss auf Ernährung, medizinische Versorgung und die allgemeinen Lebensumstände hat. Daneben ist Arbeitslosigkeit häufig eine eigene psychische Belastung. Gut nachgewiesen sind in der Forschung vor allem die Folgen von Arbeitslosigkeit auf psychische Erkrankungen. Aber auch zu Herz-Kreislauf-Erkrankungen und Mortalität gibt es klare Hinweise, vor allem im Falle von Langzeitarbeitslosigkeit.
2.6.6.7. Schlussfolgerung
Das vorangehende Kapitel zeigt, dass Arbeit in engem Zusammenhang mit Gesundheit steht und führt einzelne physische und psychische Belastungen auf, die eine Vielzahl von Erkrankungen zur Folge haben können. Eine Kenntnis dieser Faktoren erleichtert die differenzierte Beurteilung von Arbeitsbelastungen im Rahmen des arbeitsmedizinischen Gesundheitsschutzes. Da die Arbeitswelt für viele akute und chronische Gesundheitsprobleme in der erwachsenen Bevölkerung von hoher Bedeutung ist, sollten aber auch Ärztinnen und Ärzte anderer Fachrichtungen über das entsprechende Wissen verfügen, um Risiken bei ihren Patienten zu erkennen.
References
[1] Nöllenheidt C, Wittig P, Brenscheidt S. Grundauswertung der BIBB/BAuA-Erwerbstätigenbefragung 2012 - Vergleich zur Grundauswertung 2006. Dortmund: Bundesanstalt für Arbeitsschutz und Arbeitsmedizin; 2014. 60 p.[2] Eurofound. European Working Conditions Surveys 2015 [Internet]. Dublin: Eurofound; 2016 [cited 2019 jun 13]. Available from: https://www.eurofound.europa.eu/surveys/european-working-conditions-surveys/sixth-european-working-conditions-survey-2015
[3] Karasek, R; Theorell, T. Healthy Work: stress, productivity, and the reconstruction of working life. New York: Basic Books; 1990. 381 p.
[4] Siegrist J. Adverse health effects of high-effort/low-reward conditions. J Occup Health Psychol. 1996 Jan;1(1):27-41. DOI:10.1037//1076-8998.1.1.27
[5] Johnson JV, Hall EM. Job strain, work place social support, and cardiovascular disease: a cross-sectional study of a random sample of the Swedish working population. Am J Public Health. 1988;78(10):1336-1342. DOI:10.2105/ajph.78.10.1336
[6] Elovainio M, Kivimäki M, Vahtera J. Organizational justice: evidence of a new psychosocial predictor of health. Am J Public Health. 2002;92(1):105-108. DOI: 10.2105/ajph.92.1.105
[7] Dragano N, Wahrendorf M, Müller K, Lunau T. Arbeit und gesundheitliche Ungleichheit: Die ungleiche Verteilung von Arbeitsbelastungen in Deutschland und Europa [Work and health inequalities: The unequal distribution of exposures at work in Germany and Europe]. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz. 2016;59(2):217-227. DOI: 10.1007/s00103-015-2281-8
[8] Wahrendorf M, Dragano N. Arbeitsstress und Gesundheit in Europa. Politische Bildung. 2014;2:84-103.
[9] Herbig B, Dragano N, Angerer P. Gesundheitliche Situation von langzeitarbeitslosen Menschen [Health in the long-term unemployed]. Dtsch Arztebl Int. 2013;110(23-24):413-9. DOI: 10.3238/arztebl.2013.0413




