[Implementierung eines Team-Teaching-Seminars in der Regellehre des Medizinstudiums zur Stigmatisierung und zu psychosozialen Belastungen von Menschen mit sichtbaren Hauterkrankungen]
Ines Heinen 1Rachel Sommer 2
Inga Hansen-Abeck 3
Christine Blome 2
Isabel Heidrich 3
Martin Härter 1
Matthias Augustin 2
Stefan W. Schneider 3
Finn Abeck 3
Nina Booken 3
1 Universitätsklinikum Hamburg-Eppendorf, Institut und Poliklinik für Medizinische Psychologie, Hamburg, Deutschland
2 Universitätsklinikum Hamburg-Eppendorf, Institut für Versorgungsforschung in der Dermatologie und bei Pflegeberufen (IVDP), Hamburg, Deutschland
3 Universitätsklinikum Hamburg-Eppendorf, Klinik und Poliklinik für Dermatologie und Venerologie, Hamburg, Deutschland
Zusammenfassung
Hintergrund: Stigmatisierung von Menschen mit sichtbaren Hauterkrankungen (SH) ist ein weitverbreitetes Problem und kann zu schweren psychosozialen Belastungen führen. Aufgrund der hohen Bedeutung besteht auch für die Ausbildung von Medizinstudierenden die Notwendigkeit der Entwicklung und Bewertung von Lehrangeboten, um die Stigmatisierung und hierausfolgende negative Folgen zu thematisieren.
Projektbeschreibung: Die Entwicklung des Seminars erfolgte in Anlehnung an den 6-schrittigen Kern-Zyklus. Durch die Zusammenarbeit von Dermatolog:innen, Psycholog:innen und einer Expert:in für Stigmatisierung bei Psoriasis wurde ein Team-Teaching-Seminarkonzept zur Stigmatisierung und psychosozialen Belastungen von Menschen mit Psoriasis vulgaris entwickelt und am Universitätsklinikum Hamburg-Eppendorf in der Regellehre implementiert.
Ergebnisse: Das Seminar wurde von Oktober 2023 bis Juli 2024 insgesamt 19 Mal durchgeführt und von 315 Studierenden besucht. Die Beteiligung an der freiwilligen Fragebogenerhebung während des Seminars lag bei 93% (n=293). Insgesamt konnten die Angaben von 284 Studierenden ausgewertet werden. Dabei ließ sich eine Zunahme des selbstberichteten Wissens über psychosoziale Belastungen sowie Stigma von Menschen mit SH feststellen. Die Studierenden schätzten die eigenen Fähigkeiten, Patient:innen, die Stigmatisierung erfahren haben, zu beraten und zu unterstützen, nach dem Seminarbesuch als höher ein. Mit dem Seminar waren 95% der Studierenden zufrieden, das Team-Teaching wurde von der Mehrheit der Studierenden als nützlich bewertet, auch die Umsetzung des interdisziplinären Unterrichts sei gut gelungen.
Diskussion: Das von uns konzipierte Seminar schließt eine Lücke in der Regellehre von klinischen und psychosozialen Fächern zum Thema der Stigmatisierung von SH. Durch die Verknüpfung unterschiedlicher Lehrmethoden (Frontalunterricht, Übung in der Kleingruppe und Diskussion) mit dem interdisziplinären Team-Teaching wurde das sensible Thema Stigmatisierung bei SH aus dermatologischer und psychologischer Sicht beleuchtet. Geeignete Lehrangebote für Studierende können die ärztliche Kompetenz in Bezug auf Stigmatisierung und psychosoziale Belastungen bei Menschen mit SH verbessern.
Schlüsselwörter
Stigmatisierung, sichtbare Hauterkrankungen, Dermatologie, Psoriasis vulgaris, psychosoziale Belastungen, Team-Teaching, interdisziplinäre Lehre, Kern-Zyklus, Curriculums Entwicklung
1. Einleitung
Das Bewusstsein für Stigmatisierung in der Dermatologie hat insbesondere durch die Resolution der World Health Assembly (WHA) aus dem Jahr 2014 zugenommen [1]. Die WHA hat damals ihre Mitgliedstaaten dazu aufgerufen, die Qualität der Versorgung von Menschen mit Psoriasis vulgaris zu verbessern und explizit mehr gegen die Stigmatisierung von Betroffenen zu tun [2]. In Deutschland wurden daraufhin umfassende Daten zur sozialen und Selbststigmatisierung erfasst [3], [4], [5], die zeigen, dass Stigmatisierung in Deutschland wie auch weltweit verbreitet ist [6], [7]. Für Patient*innen kann das Erleben von Stigmatisierung und die hieraus entstehende Belastung zu Angstzuständen, Depressionen und einer Beeinträchtigung der Lebensqualität beitragen [8]. Patient*innen mit Psoriasis vulgaris zeigten eine höhere Wahrscheinlichkeit, depressive Symptome zu entwickeln, und eine höhere Prävalenz von Angstsymptomen als Personen ohne Psoriasis vulgaris [9]. Stigmatisierung wird als der wichtigste Prädiktor für depressive Symptome bei Menschen mit Psoriasis vulgaris angesehen [10]. Eine große Studie in 17 europäischen Ländern hat zudem gezeigt, dass Menschen mit Hauterkrankungen häufiger Stigmatisierung erfahren als hautgesunde Menschen. Neben Psoriasis vulgaris wird das Erleben von Stigmatisierung insbesondere von Patient*innen mit atopischer Dermatitis, Alopezie und bullösen Hauterkrankungen berichtet [11]. Die psychosozialen Belastungen können derart bedeutend sein, dass sie die Lebensläufe von Menschen mit sichtbaren Hauterkrankung (SH) beeinflussen: Gemäß einer Umfrage unter Psoriasis vulgaris-Patient*innen gaben 58% an, dass die Erkrankung ihre Berufswahl beeinflusst habe. Diese sogenannten kumulativen Beeinträchtigungen des Lebensverlaufs (Cumulative Life Course Impairments) können einen erheblichen Einfluss auf das Wohlbefinden haben [12], [13]. Aufgrund des erhöhten Risikos für psychische Komorbiditäten bei Patient*innen mit SH ist daher ein frühzeitiges Screening wichtig [8], da eine psychosoziale Unterstützung negative Auswirkungen für die Patient*innen reduzieren kann [3]. Daher sollten im Rahmen einer personenzentrierten Behandlung auch psychologische und soziale Gesichtspunkte adressiert werden [14]. Frühzeitige psychosoziale Intervention können notwendig sein, damit psychische Belastungen bei Menschen mit SH nicht chronifizieren [3].
Vor diesem Hintergrund sollten sich Ärzt*innen der Bedeutung von Stigmatisierung von Patient*innen mit SH bewusst sein. Durch Berücksichtigung von psychosozialen Parametern wie Depressionen, Ängstlichkeit oder Lebensqualität neben klinisch-dermatologischen Maßen, bspw. das prozentuale Ausmaß der Hautbeteiligung der SH, können bessere Therapieentscheidungen getroffen und Behandlungsergebnisse optimiert werden [14].
Aufgrund der hohen Bedeutung von Stigmatisierung bei Menschen mit SH besteht die Notwendigkeit der Entwicklung und Bewertung von Maßnahmen, wie von der WHA gefordert, um Stigmatisierung und hieraus folgende negative Auswirkungen zu vermeiden [1]. Daher wurde bereits in einem multidisziplinären Konsortium bestehend aus Patientenvertreter*innen, Dermatolog*innen und Psycholog*innen ein bundesweites Programm zur Entstigmatisierung von Menschen mit SH entwickelt. Hierbei wurden zwei Seminare, eines für Medizinstudierende und eines für angehende Lehrer*innen, entwickelt, um beide Zielgruppen für dieses Thema in ihrer beruflichen Tätigkeit zu sensibilisieren [15], [16]. Das von Sommer et al. (2022) für Medizinstudierende entwickelte Seminar zur Entstigmatisierung für Menschen mit SH wurde aber bisher nicht in die Regellehre integriert [15].
Die bereits oben erwähnte WHO-Resolution zählt Psoriasis vulgaris zu einer der fünf nicht ansteckenden Krankheiten, die für die öffentliche Gesundheit bedeutsam sind [1]. Psoriasis vulgaris ist eine der am weitetesten verbreiteten chronischen und sichtbaren Hauterkrankungen mit einer Prävalenz von ca. 2% [17] und bietet sich daher als Beispiel für eine chronische SH an.
Bisher sind die Auswirkungen von Stigma bei SH noch nicht umfassend in der curricularen Lehre des Humanmedizinstudiums in Deutschland verankert. Auch im integrierten Modellstudiengangs Medizin (iMED) am Universitätsklinikum Hamburg-Eppendorf (UKE) [18] war dieses Thema bisher nicht vertiefend gelehrt worden. Da die Folgen von Psoriasis vulgaris sowohl dermatologisch-somatische als auch psychosoziale Aspekte haben, wäre es aus unserer Sicht sinnvoll, dies auch in der Lehre im Rahmen eines Team-Teachings multidimensional und multiprofessionell zu unterrichten. Der 2021 verabschiedete nationale kompetenzbasierte Lernzielkatalog Medizin (NKLM) [https://nklm.de/zend/menu], der neben Wissen und Fertigkeiten auch übergeordnete Lernziele wie Haltungen und Kompetenzen definiert, gibt an, dass im Rahmen der ärztlichen Gesprächsführung bei Psoriasis vulgaris auch tabuisierte Themen und Stigmatisierungserfahrungen angemessen angesprochen werden sollen. Die ärztliche Gesprächsführung in diesem Bereich wird im NKLM als ein komplex-stufiges Lernziel eingestuft, das je nach Trainingslevel multiprofessionell gelehrt werden soll.
Mit dem Ziel, Medizinstudierende auf den ärztlichen Kontakt mit Patient*innen mit SH vorzubereiten, wurde im Rahmen des iMED am UKE auf Basis des oben beschriebenen Seminars für Medizinstudierende von Sommer et al. (2022) ein neues Seminar in Form eines Team-Teachings zu Stigmatisierung und psychosozialen Belastungen von Menschen mit SH entwickelt und in die Regellehre am UKE implementiert [15]. Team-Teaching, auch Co-Teaching genannt, ist definiert als die gemeinsame Lehre einer Studierendengruppe durch mindestens zwei Lehrende unterschiedlicher Fachrichtungen oder mit unterschiedlichem wissenschaftlichem Hintergrund [19]. Dieser didaktische Ansatz wurde gewählt, um die Übertragung des theoretischen Wissens auf praktische/klinische Anwendungen zu vertiefen [20], [21]. Ziel des hier beschriebenen Projektes war die Entwicklung und Implementierung eines multiprofessionellen Seminarkonzeptes mit Team-Teaching zur Stigmatisierung bei sichtbaren Hauterkrankungen am Beispiel der Psoriasis vulgaris, sowie die Überprüfung der Machbarkeit und Akzeptanz dieses neuen Angebots seitens der Studierenden.
2. Projektbeschreibung
2.1. Vorgehen
Die Entwicklung des Seminars erfolgte in Anlehnung an den Zyklus von Kern et al. (2016) zur Curriculumsentwicklung, der aus sechs Schritten besteht: Problemdefinition, Bedarfsanalyse, Zieldefinition, Auswahl adäquater Methoden, Implementierung und Evaluation (siehe Abbildung 1 [Abb. 1]) [22]. Der Kern-Zyklus wurde für die Neugestaltung eines Curriculums entwickelt, kann jedoch auch für singuläre Veranstaltungen wie dem hier beschriebenen Seminar als Basis dienen. Die im Kern-Zyklus benannten sechs Schritte sind dabei als Teile eines andauernden Prozesses zu verstehen, die nicht linear durchlaufen werden müssen, da bspw. aufgrund erneuter Evaluationen die Methoden angepasst werden können. Zielgruppe des vorliegenden Projektes und des Seminars waren Medizinstudierende im 6. und 7. Studiensemester, die das Modul C3 im iMED-Studiengang am UKE besuchten [18].
Abbildung 1: Schritte der Curriculumsentwicklung mit Hilfe des Kern-Zyklus [23] 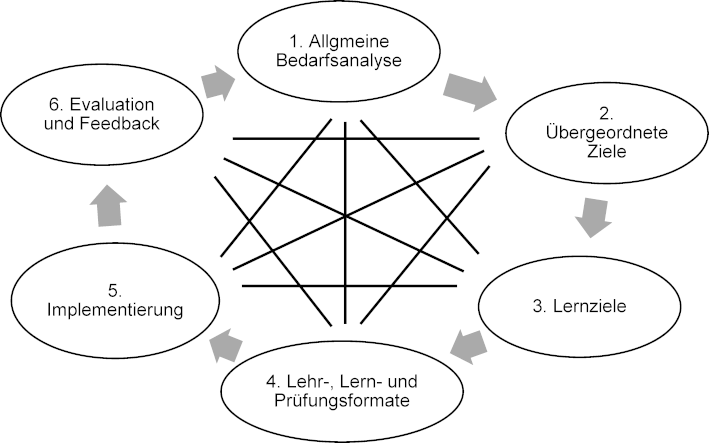
Nachfolgend werden die Schritte beschrieben, die bei der Entwicklung des Seminars in Anlehnung an den Kern-Zyklus (siehe Abbildung 1 [Abb. 1]) unternommen wurden.
2.2. Problemdefinition und allgemeine Bedarfsanalyse
Auf Basis der Veröffentlichung der WHO (2016), einer Literaturrecherche zum Thema sowie früheren Arbeiten der beteiligten Arbeitsgruppen [1], [3], [4], [5], [15], [16] wurden die notwendige Kompetenz der Studierenden bezüglich der Diagnostik der Psoriasis vulgaris sowie der Diagnostik und Behandlung von psychosozialen Belastungen bei SH, u.a. Stigmatisierungserfahrungen, als Probleme identifiziert. Bislang wird Psoriasis vulgaris ebenso wie die ärztliche Gesprächsführung und die psychosoziale Belastung bei chronischen Erkrankungen einzeln unterrichtet. Mögliche Stigmatisierungen von SH sind bislang ebenfalls nicht flächendeckend in der curricularen Lehre verankert. Im iMED-Studiengang am UKE [18] wird ärztliche Gesprächsführung in unterschiedlichen Schweregraden unterrichtet: von Basiskompetenzen der Gesprächsführung über partizipative Entscheidungsfindung, diversitätssensible Gesprächsführung und Motivational Interviewing bis hin zum Überbringen schlechter Nachrichten und Gesprächen mit Schwerkranken und ihren Angehörigen. Im iMED-Studiengang wird im Modul C3 (6. und 7. Semester) im Rahmen einer Vorlesung der Dermatologie das Krankheitsbild der Psoriasis vulgaris thematisiert. Neben dem hier vorgestellten Seminar werden im Modul C3 von der Dermatologie ein weiteres Seminar, zwei Unterrichte am Krankenbett (UaK) sowie 13 Vorlesungen gehalten, sodass die meisten dermatologischen Lehrveranstaltungen in diesem Modul stattfinden. Stigma bzw. Stigmatisierung wird im iMED-Studiengang im 3. Semester (Modul F1) durch die Psychiatrie im Rahmen einer Einführungsvorlesung bezogen auf psychische bzw. psychiatrische Erkrankungen thematisiert, im 6. und 7. Semester (ebenfalls im Modul C3) durch die Medizinische Psychologie sowohl in einem Seminar zu psychosozialen Faktoren bei HIV, als auch in einer Vorlesung und einem Seminar zur diversitätssensiblen Gesprächsführung sowie im Modul F2 (ebenfalls 6. und 7. Semester) in einem Seminar zu Sucht. Bislang gibt es kein Team-Teaching zwischen dermatologischen und psychosozialen Fächern, das den Studierenden die Notwendigkeit der Verknüpfung somatisch-klinischer und psychosozial-kommunikativer Fähigkeiten verdeutlichen würde. Den Studierenden gelingt jedoch häufig die Integration der Inputs verschiedener Fächer zu einem Gesamtbild nicht, wenn die Fächer nicht gemeinsam unterrichtet werden [23].
2.3. Übergeordnete Ziele und Lernziele
Formales Ziel war die Entwicklung eines neuen Seminars im Modul C3 mit dem Titel „Psyche und Haut“, das sowohl die klinisch-dermatologischen Inhalte bzgl. der Diagnostik von Psoriasis vulgaris als auch die daraus folgenden psychosozialen Belastungen kombinieren sollte. Inhaltlich sollten den Studierenden am Beispiel der Psoriasis vulgaris sowohl vertiefte diagnostische Kenntnisse des klinischen Bildes als auch Hintergrundinformationen über häufige psychosoziale Beeinträchtigungen vermittelt werden. Gleichzeitig sollten die Studierenden für Stigmatisierungserfahrungen von Patient*innen mit SH sensibilisiert werden.
Als übergeordnetes Lernziel wurde die Steigerung des Wissens und der wahrgenommenen Relevanz der Studierenden bezüglich dermatologischer und psychosozialer Probleme und Bedürfnisse bei chronischen SH festgelegt. Weiterhin sollte das Wissen um mögliche Stigmatisierung aufgrund von SH und die psychosozialen Folgen einer solchen Stigmatisierung bei den Studierenden gesteigert werden. Die Lernzielentwicklung erfolgte auf Basis der Lernziele aus dem NKLM zu Psoriasis vulgaris [https://nklm.de/zend/menu] (siehe Anhang 1 [Anh. 1]).
2.4. Lehr-, Lern- und Prüfungsformate
Das Seminar „Psyche und Haut“ wurde als Pflichtveranstaltung mit Anwesenheitserfassung (Gruppengröße jeweils ca. 20 Studierende) in Form eines Team-Teaching unter Beteiligung der Klinik und Poliklinik für Dermatologie, des Instituts und der Poliklinik für Medizinische Psychologie und des Instituts für Versorgungsforschung in der Dermatologie und bei Pflegeberufen (IVDP) entwickelt. Die Lehrveranstaltung fand im Rahmen der regulären Lehre im 6. und 7. Semester des Medizinstudiums im Modellstudiengang iMED als Pflichtveranstaltung im Modul C3 statt [18]. Bei Durchführung der Veranstaltung war jeweils ein*e Dozierende*r aus der Dermatologie und eine Dozierende aus dem IVDP vertreten, das einen Forschungsschwerpunkt zu Stigmatisierungen bei SH hat. Neben den dermatologischen Inhalten zu sichtbaren Hauterkrankungen mit Fokus auf Psoriasis vulgaris (klinisches Bild, Diagnostik, Schweregradbeurteilung, Therapiemöglichkeiten und der Bedeutung des Befalls sichtbarer Hautareale für die Therapieentscheidung [24], [25]) umfasste das Seminar die Themen Stigmatisierung und psychosoziale Belastungen von Menschen mit SH. Hierbei wurde neben der Psoriasis vulgaris auch Belastungen von Patient*innen mit atopischer Dermatitis und Vitiligo thematisiert [1], [3], [4], [14]. Zusätzlich wurden den Studierenden Möglichkeiten zum Screening auf psychische Komorbiditäten vermittelt (Gesundheitsfragebogen für Patient*innen, PHQ-4 [26]) und ein Online-Programm zur Verbesserung des Wohlbefindens und der Lebensqualität für Menschen mit chronischen Hauterkrankungen vorgestellt (Hautkompass [https://www.hautkompass.com/de/]). Neben den SH, Stigmatisierung und psychosozialen Belastungen wurde auch das Thema Hauterkrankungen bei Menschen mit Skin of Color in diesem Seminar behandelt (nicht Teil dieser Publikation, siehe Abeck et al. [27]). Das gesamte Seminar dauerte 90 Minuten, wovon 45 Minuten auf die Vermittlung von Stigmatisierung und psychosoziale Belastungen von Menschen mit SH entfielen.
Zu Beginn des Seminars erfolgte die Vermittlung dermatologischen Wissens in Form von klassischem Frontalunterricht. Zusätzlich wurde anhand einer virtuellen, interaktiven Fallvorstellung eines Psoriasis vulgaris-Patienten die Umsetzung im klinischen Alltag veranschaulicht. Anschließend vermittelte die Dozierende des IVDP die Themen Stigmatisierung und psychosoziale Belastungen ebenfalls zuerst in Form von klassischem Frontalunterricht, gefolgt von einer Übung. In dieser Übung hatten die Studierenden, aufgeteilt in Kleingruppen, die Aufgabe, 16 Bilder mit unterschiedlichen SH nach ihrem persönlich wahrgenommenen oder vermuteten Stigmatisierungsrisiko zu sortieren. Diese Übung wurde von Sommer et al. (2022) entwickelt und nun in die Regellehre integriert [15]. Anschließend erfolgte eine Gruppendiskussion, in der die Studierenden ihre Überlegungen zu dem jeweiligen Stigmatisierungsrisiko der unterschiedlichen SH darstellen konnten.
Aktuell werden die Inhalte des Seminars „Psyche und Haut“ nicht explizit im Rahmen der Multiple Choice (MC) Klausur am Ende des Moduls C3 geprüft. Aspekte zu Psoriasis vulgaris können jedoch in den MC-Fragen der Dermatologie abgefragt werden und Aspekte von Stigmatisierung in den MC-Fragen der Medizinischen Psychologie, da die beiden Fächer jeweils eigene Veranstaltungen zu diesen Themen im Modul C3 haben (s.o. Problemdefinition und allgemeine Bedarfsanalyse).
2.5. Implementierung
Die Seminarinhalte wurden von Vertreter*innen der Dermatologie, der Medizinischen Psychologie und des IVDP im Sommer 2023 entwickelt. Nach Rücksprache mit Fakultätsgremien wurde das Seminar im Oktober 2023 das erste Mal im Modul C3 fürs 7. Semester angeboten und seither fortlaufend durchgeführt. Der vorliegende Projektbericht bezieht sich auf das Wintersemester 2023-24 und das Sommersemester 2024.
2.6. Evaluation und Feedback
Die Studierenden wurden innerhalb des Seminars mit einem schriftlichen Fragebogen, der von den Dozierenden am Anfang ausgegeben und am Ende eingesammelt wurde, zu Bewertungen und Feedback zum Seminar „Psyche und Haut“ gebeten. Außerdem gaben die Studierenden auch am Ende des Semesters im Rahmen der allgemeinen online Lehrevaluation durch das Prodekanat für Lehre Bewertungen zum Seminar ab. Durch diese zwei Evaluationsansätze konnten umfangreichere Daten von den Studierenden gewonnen werden. Die online Lehrevaluation am Ende des Semesters hatte den Vorteil, relativ frei von Einflüssen durch sozialen Erwünschtheit oder Dozierenden-Studierenden-Interaktion zu sein. Bei der Evaluation innerhalb des Seminars konnten jedoch mehr Studierende befragt und mehr Items abgefragt werden.
3. Ergebnisse
Es handelt sich um eine Fragebogenerhebung im Prä-/Post-Design mit Medizinstudierenden am UKE, die zwischen Oktober 2023 und Juli 2024 in 19 Pflichtseminaren durchgeführt wurde. Im Modellstudiengang iMED müssen die Studierenden die Teilnahme an mindestens 85% der Pflichtveranstaltungen nachweisen, d.h. sie können in max. 15% der Pflichtveranstaltungen fehlen. Somit ist aber auch in einem Pflichtseminar eine Anwesenheit von unter 100% die Regel. Vor Beginn der Studie wurde das Studiendesign von der lokalen psychologischen Ethikkommission am Zentrum für Psychosoziale Medizin des UKE begutachtet und genehmigt (LPEK-0688). Den Studierenden wurde vor der Befragung ein Informationsblatt zur Studie ausgehändigt. Die Teilnahme an der Befragung war freiwillig und anonym. Eine Aufwandsentschädigung wurde nicht gezahlt. Eine Nichtteilnahme an der Befragung hatte für die Studierenden keine negativen Konsequenzen.
Weiterhin füllten die Studierenden am Ende des Semesters im Rahmen der allgemeinen online Lehrevaluation des Prodekanats für Lehre auch Fragen zum neuen Team-Teaching-Seminar aus. Hierbei bewerteten sie Aussagen wie „Mit dem Seminar bin ich insgesamt zufrieden“ auf der bereits oben zitierten Likert-Skala mit 6 Stufen von 1: „trifft überhaupt nicht zu“ bis zu 6: „trifft sehr zu“.
Zu Beginn und am Ende des Seminars füllten die Studierenden einen Papierfragebogen aus. Neben allgemeinen Studierendencharakteristika (Alter, Geschlecht, aktuelles Fachsemester, vorangegangene Ausbildung/Studium sowie persönliche Erfahrung mit Stigmatisierung und SH) wurde das dermatologische Wissen sowie die Relevanz von dermatologischem Wissen über sichtbare Hauterkrankungen, die Relevanz von Kenntnissen sowie das Wissen über psychosoziale Belastungen bei Patient*innen mit SH, das Wissen über die Definition des Begriffes Stigma, die Relevanz von Stigmatisierung bei Patient*innen mit sichtbaren Hauterkrankungen sowie die eigene Fähigkeit Patient*innen, die Stigmatisierung erfahren haben, zu beraten und unterstützen, gemäß Selbsteinschätzung erfragt. Die Bewertung erfolgte auf einer Likert-Skala von 1 bis 6 (Relevanz/Wissen „sehr gering“ bis „sehr hoch“). Zusätzlich wurde am Ende der Lehrveranstaltung eine Bewertung des Seminars hinsichtlich des Inhaltes und der Struktur (Likert-Skala von 1 bis 6; Aussage „trifft überhaupt nicht zu“ bis Aussage „trifft sehr zu“) durchgeführt. Die in allen Items eingesetzte 6-stufige Likert-Skala orientierte sich an den regulären Lehrevaluationen des Modellstudiengangs iMED.
Der im Seminar eingesetzte Fragebogen zu Wissen und Fähigkeiten sowie bzgl. des Wunsches nach weiteren Seminaren zu diesem Thema bestand aus selbst formulierten Items. Zur Bewertung des Seminars und des Team-Teachings wurden die in der regulären Lehrevaluation genutzten Items gestellt.
3.1. Statistik
Die Datenanalysen wurden mit GraphPad Prism Software Version 8 (GraphPad Software, San Diego, CA, USA) und IBM SPSS© Statistics Version 29 durchgeführt. Für den Vergleich der Wissens- und Kompetenzabfragen vor und nach dem Seminar wurden t-Tests für gepaarte sowie t-Tests für unabhängige Stichproben eingesetzt. Die statistischen Tests waren einseitig und das α-Niveau von 5% wurde nach Bonferroni-Adjustierung für multiples Testen bei den gepaarten t-Tests auf p=0,008 und bei t-Tests für unabhängige Stichproben auf p=0,00625 festgelegt. Die Testung erfolgte einseitig, da durch die Teilnahme am Seminar ein Zuwachs an selbsteingeschätzter Kompetenz und Wissen sowie eine höhere Einschätzung der Relevanz der Unterrichtsinhalte erwartet wurden. Es liegt ein quasi-experimentelles Prä-Post-Design ohne Kontrollgruppe und ohne Randomisierung vor, da das neue Seminar in allen Seminargruppen des Moduls im Wintersemester 2023 sowie im Sommersemester 2024 eingeführt wurde.
3.2. Stichprobe
Von insgesamt 394 Studierenden im Wintersemester 2023-24 und Sommersemester 2024 besuchten 315 Studierende die 19 Seminartermine (80%). Da ein Seminartermin im Sommersemester auf einen Feiertag fiel und dieser ausgefallene Termin nicht nachgeholt wurde, konnten 20 Studierende nicht an dem Seminar teilnehmen. Die Beteiligung an der freiwilligen Fragebogenerhebung lag bei 93% (n=293) bezogen auf die im Seminar anwesenden Studierenden (n=315) und 74% bezogen auf alle Studierenden der zwei Semester (n=394). Von den vorhandenen Fragebögen wurden neun nicht in den Auswertungen berücksichtigt, da bei den soziodemografischen Fragen, Fragen zu Stigma und SH mehr als 50% Werte fehlten, sodass n=284 Fragebögen in die Analysen eingingen.
Von den 284 Studierenden waren 66,9% weiblich (n=190) und 32,7% männlich (n=93). Das mittlere Alter lag bei 24,9±3,2 Jahren (Range 20-45 Jahre). 40,1% (n=114) der Studierenden waren im 6. Fachsemester (Sommersemester 2024) und 47,5% (n=135) im 7. Fachsemester (Wintersemester 2023-24). Eine absolvierte Ausbildung oder Studium vor Beginn des Medizinstudiums gaben 44,4% (n=126) an (siehe Tabelle 1 [Tab. 1]).
Tabelle 1: Allgemeine Studierendencharakteristika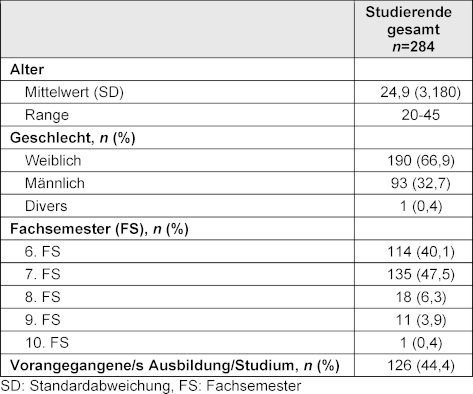
3.3. Vorerfahrungen
Insgesamt gaben 54,2% (n=154) der Studierenden an, bereits mindestens einmal eine Stigmatisierung der eigenen Person im ärztlichen Kontakt erlebt zu haben (siehe Tabelle 2 [Tab. 2]). Als Grund für die Stigmatisierung gemäß Selbsteinschätzung der Studierenden wurde hierbei am häufigsten das Geschlecht (32,0%, n=91) genannt, gefolgt vom Migrationshintergrund (19,4%, n=55) und Alter (9,2%, n=26). 88,7% (n=185) der Studierenden an, mindestens eine Person im Freundeskreis mit einer SH zu kennen. Selbst von einer SH betroffen zu sein, gaben 16,2% (n=46; siehe Tabelle 2 [Tab. 2]) an. 33,5% (n=95) der Studierenden berichteten, bereits miterlebt zu haben, dass eine andere Person aufgrund einer SH stigmatisiert wurde. Aufgrund einer Hauterkrankung selbst von Stigmatisierung betroffen gewesen zu sein, berichteten 10,2% der Befragten (n=29; siehe Tabelle 2 [Tab. 2]).
Tabelle 2: Studierendenerfahrungen (n=284) mit Stigmatisierung und sichtbaren Hauterkrankungen (SH)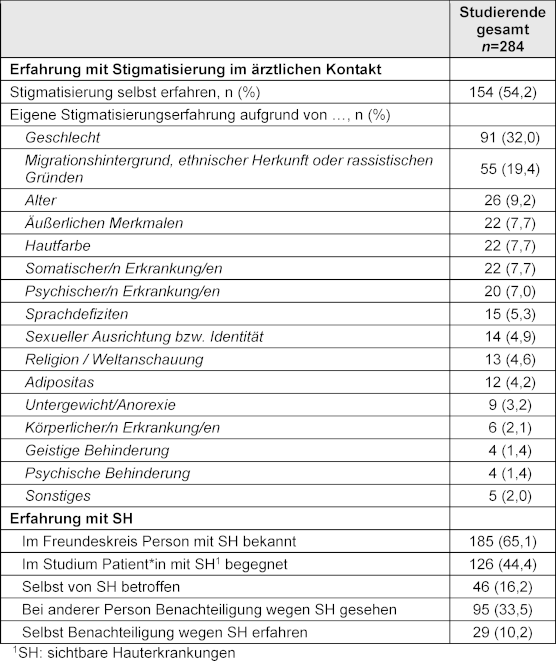
3.4. Selbsteinschätzung im Vergleich vor und nach Seminarteilnahme
Mit Hilfe von t-Tests für gepaarte Stichproben wurden die Selbsteinschätzungen der Studierenden in sechs Items vor und nach dem Seminar verglichen. Die Ergebnisse der gepaarten t-Tests sind in Tabelle 3 [Tab. 3] dargestellt. Die Effektstärken von Cohens d>0,8 sprechen für einen großen Effekt.
Tabelle 3: Deskriptive Angaben (Mittelwert (M), Standardabweichungen (SD), Median (Md), Perzentil 25 (Q1) und Perzentil 75 (Q3)) sowie Angaben zu den t-Tests bei gepaarten Stichproben (Mittelwertsdifferenz (M Diff.), 95%-Konfidenzintervall der Differenz (95%-KI)) zu den Selbsteinschätzungen der Studierenden (n=284) vor und nach der Seminarteilnahme inklusive Effektstärke Cohen’s d.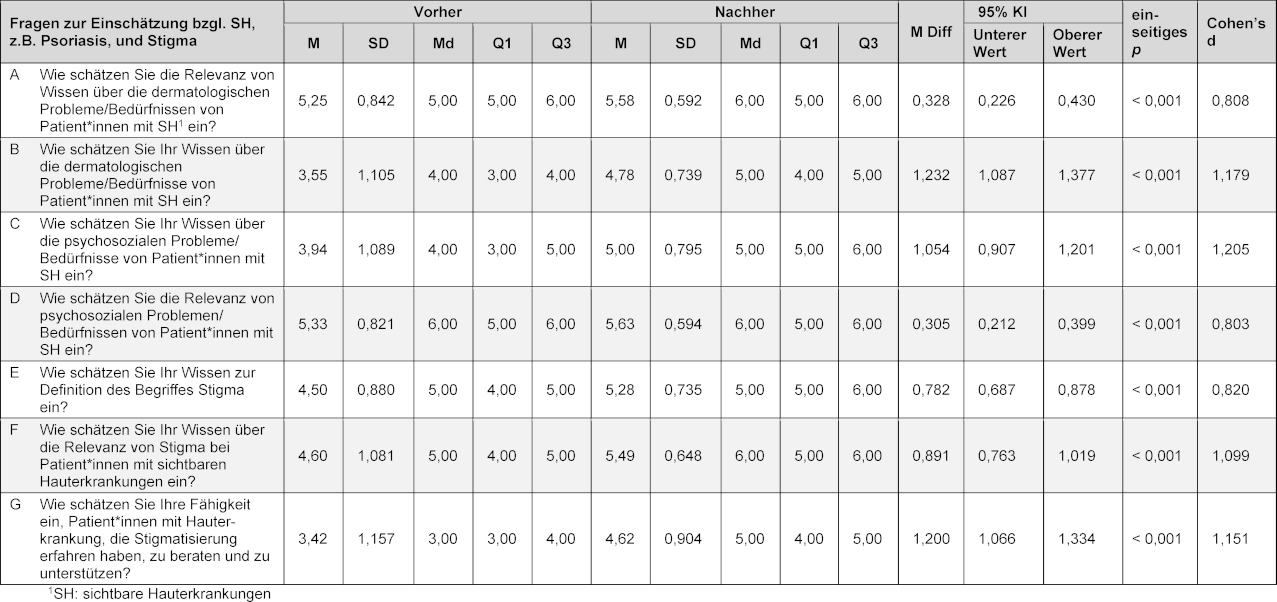
Die Relevanz über das Wissen von dermatologischen Problemen und Bedürfnissen von Patient*innen mit SH wurde von den Medizinstudierenden vor dem Seminar im Mittel mit 5,3±0,8 und danach mit 5,6±0,6 bewertet (Likertskala von 1 „sehr geringe Relevanz“ bis 6 „sehr hohe Relevanz“). Dieser Unterschied war statistisch signifikant (t(257)=-6,776, p<0,001). In Bezug auf das eigene dermatologische Wissen der Studierenden zu SH gemäß Selbsteinschätzung fand sich ebenfalls eine signifikante Wissenszunahme nach der Seminarteilnahme (3,6±1,1 vs. 4,8±0,8; t(257)=-16,901, p<0,001; Likertskala von 1 „sehr geringes Wissen“ bis 6 „sehr hohes Wissen“). Die Selbsteinschätzung der Studierenden bezüglich ihres Wissens über psychosoziale Belastungen lag bei Seminarbeginn im Mittel bei 3,9±1,1 (Likertskala von 1 „sehr geringes Wissen“ bis 6 „sehr hohes Wissen“). Die Relevanz von Kenntnissen über psychosoziale Belastungen von Patient*innen mit SH wurde vor dem Seminar im Mittel mit 5,3±0,8 angegeben (Likertskala von 1 „sehr geringe Relevanz“ bis 6 „sehr hohe Relevanz“). Nach Absolvierung des Seminars schätzten die Studierenden sowohl ihr Wissen (5,0±0,8; t(257)=-14,052, p<0,001) als auch die Relevanz über psychosoziale Bedürfnisse (5,6±0,6; t(283)=-6,431, p<0,001) signifikant höher ein.
In Bezug auf das Wissen über die Definition des Begriffes Stigma fand sich eine signifikante, selbsteingeschätzte Wissenszunahme nach der Seminarteilnahme (4,6±1,1 vs. 5,3±0,7; t(283)=-16,058, p<0,001; Likertskala von 1 „sehr geringes Wissen“ bis 6 „sehr hohes Wissen“). Auch die Relevanz von Stigma bei Patient*innen mit SH schätzten die Studierenden nach absolviertem Seminar signifikant höher ein (4,6±1,1 vs. 5,5±0,7; t(283)=-13,664, p<0,001; Likertskala von 1 „sehr geringe Relevanz“ bis 6 „sehr hohe Relevanz“).
Die selbsteingeschätzte Fähigkeit, Patient*innen mit SH, die Stigmatisierung erfahren haben, zu beraten und zu unterstützen, nahm von 3,4±1,2 vor dem Seminar zu 4,6±0,9 nach dem Seminar signifikant zu (t(283)=-17,528, p<0,001; Likertskala von 1 „sehr geringe Fähigkeit“ bis 6 „sehr hohe Fähigkeit“).
3.5. Seminarbewertung im Unterricht
Der Großteil der Studierenden war mit dem Seminar zufrieden (94,5% wählten 5 oder 6 auf der Skala von 1 „überhaupt nicht zutreffend“ bis 6 „sehr zutreffend“), 94,7% gaben an, ihr dermatologisches Wissen über SH erweitert zu haben und 90,1% gaben an, ihr Wissen über Stigmatisierung bei SH erweitert zu haben (jeweils Bewertung von 5 oder 6 auf der 6-stufigen Likertskala). Zudem gaben 71,4% der Befragten an, sich mehr Veranstaltungen zu diesen Themenkomplexen zu wünschen (Bewertung 5 oder 6) und 89,4% empfanden das Team-Teaching als hilfreich zur Verbindung dermatologischer und psychosozialer Aspekte (Bewertung 5 oder 6; siehe Abbildung 2 [Abb. 2]).
Abbildung 2: Seminarbewertung im Anschluss ans Seminar durch die Studierenden (n=158; 6-stufige Likertskala von 1 „überhaupt nicht zutreffend“ bis 6 „sehr zutreffend“), Darstellung der prozentualen Antwortverteilung.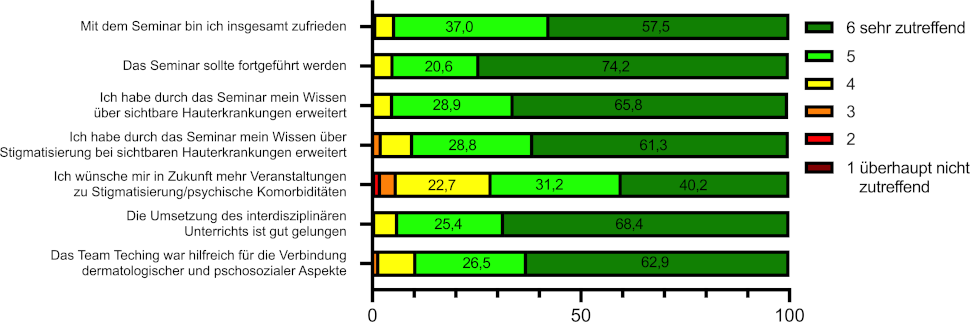
3.6. Gruppenunterschiede bei der Bewertung des Seminars
Um zu überprüfen, ob Studierende, die selbst von einer SH betroffen sind (n=46), das Seminar „Psyche und Haut“ anders bewerteten als Studierende ohne SH (n=239), wurden t-Tests bei unabhängigen Stichproben berechnet. Aufgrund der Mehrfachtestung wurde auch hier eine Bonferroni-Adjustierung vorgenommen (p=0,00625). Zwischen diesen beiden Gruppen zeigten sich in den allen untersuchten Items (Bewertung jeweils auf einer Likertskala von 1 „nicht zutreffend“ bis 6 „sehr zutreffend“) keine statistisch signifikanten Unterschiede (siehe Anhang 2 [Anh. 2]).
3.7. Seminarbewertung am Modulende
An der allgemeinen online Lehrevaluation des Prodekanats für Lehre bewerten immer nur die Studierenden das Modul, die das jeweilige Modul im zweiten Teil des Semesters belegt haben, d.h. nur die Hälfte derjenigen, die das Modul im gesamten Semester besucht haben. Daher liegen bei den nachfolgenden Ergebnissen die Teilnehmendenzahlen deutlich unter denen der Seminarteilnehmenden. In dieser allgemeinen Lehrevaluation beantworteten die Studierenden jeweils zwei Items zum Team-Teaching Seminar „Psyche und Haut“ auf der bereits beschriebenen Likertskala von 1=„nicht zufrieden“ bis 6=„sehr zufrieden“.
In Bezug auf die allgemeine Zufriedenheit mit der Lehrveranstaltung bewerteten die Studierenden im Wintersemester 2023-24 das Seminar „Psyche und Haut“ unter allen 34 Veranstaltungen im Modul C3 als zweitbeste Veranstaltung mit einem Mittelwert von 5,32 (n=73; SD=0,88). Im Sommersemester 2024 bewerteten die Studierenden das Seminar „Psyche und Haut“ etwas schlechter (n=85; M=4,91; SD=1,21).
Im Wintersemester 2023-24 bewerteten die Studierenden ihre Zufriedenheit mit dem Team-Teaching im Seminar zur Verbindung zwischen theoretischen und klinischen Aspekten im Mittel mit 5,45 (n=69; SD=0,63). Im Sommersemester 2024 bewerteten die Studierenden dieses Item mit einem Mittelwert von 5,15 (n=81, SD=1,08).
4. Diskussion
Da Stigmatisierung von Menschen mit Hauterkrankungen eine große Herausforderung darstellt, wird zur Entwicklung von Interventionsmöglichkeiten aufgerufen, um Patient*innen vor negativen Folgen zu schützen [1], [8], [28].
Diese Arbeit untersuchte die Auswirkungen des neu konzipierten Seminars „Psyche und Haut“ zu Stigmatisierung und psychosozialen Belastungen bei Menschen mit SH auf Medizinstudierende. Unsere Ergebnisse zeigen, dass die selbsteingeschätzte Kompetenz von Studierenden zu diesem Thema durch geeignete Lehrangebote verbessert werden kann: Es wurde eine deutliche Zunahme des Wissens über psychosoziale Belastungen sowie Stigma von Menschen mit SH berichtet. Auch die selbsteingeschätzte Fähigkeit der Medizinstudierenden, Patient*innen, die Stigmatisierung erfahren haben, zu beraten und zu unterstützen, hat sich laut Selbsteinschätzung verbessert. Sommer et al. (2022) untersuchten bereits eine strukturierte Intervention zum Thema Stigmatisierung von Patient*innen mit Psoriasis vulgaris mit 127 Medizinstudieren, die sich freiwillig für den außercurricularen Kurs angemeldet hatten. Nach Kursteilnahme konnten die Autor*innen eine Reduktion des Stigmatisierungsverhalten der Medizinstudierenden feststellen [15]. Die vorliegende Untersuchung unterscheidet sich von der Studie um Sommer at al. (2022) dadurch, dass das primäre Ziel hier nicht der Abbau von Stigmatisierungsverhalten auf Studierendenseite war, sondern dass angehende Ärzt*innen auf den Umgang mit Patient*innen mit SH vorbereitet und geschult werden sollten. Zudem war das vorliegende Seminar als Pflichtveranstaltung in der Regellehre implementiert. Soweit uns bekannt ist, gibt es bisher noch kein solches Pflichtseminar in der Regellehre im medizinischen Curriculum. Da ein Großteil der Studierenden lediglich im Rahmen des medizinischen Curriculums mit dem Fach Dermatologie in Berührung kommt, erachten wir die Durchführung eines Seminars zu Stigmatisierung und psychosozialen Belastungen bei Menschen mit SH bereits im Studium als sinnvoll. Durch die Implementierung als Pflichtseminar konnte erreicht werden, dass sich die Mehrheit der Studierenden mit diesen Themen auseinandersetze. Die Mehrzahl der Studierenden äußerte den Wunsch nach mehr Veranstaltungen zu Stigmatisierung und psychischen Komorbiditäten bei Menschen mit SH, was wir als Bestätigung unseres innovativen Team-Teaching-Lehrkonzeptes von Studierendenseite ansehen.
Unsere Auswertungen lassen vermuten, dass das dermatologische Wissen durch geeignete Seminarangebote gesteigert werden kann. Jedoch geht die Betreuung von Menschen mit SH weit über die reine Behandlung physischer Symptome wie beispielsweise Juckreiz hinaus. Durch Integration psychosozialer Gesichtspunkte in den Behandlungsablauf können bessere Therapieentscheidungen getroffen und Behandlungsergebnisse optimiert werden [14]. Aus diesem Grund wurde für dieses Seminar ein interdisziplinären Team-Teaching-Ansatz gewählt, da sowohl Dermatolog*innen als auch Psycholog*innen das Seminar entwickelten und lehrten. Die Mehrzahl der Studierenden bewertete das Seminar als nützlich und fand die Umsetzung des interdisziplinären Unterrichts gelungen. Neben einer stärkeren Beteiligung der Studierenden im Lernprozess zählt die leichtere Verknüpfung klinischer Inhalte mit Grundlagenwissen zu den Vorteilen des Team-Teachings [29]. Insbesondere bei der Vermittlung sensibler Themen wie beim Überbringen schlechter Nachrichten, ethischer Entscheidungsfindung – oder wie in unserem Fall – der Umgang mit Stigmatisierung und psychosozialen Belastungen können Team-Teaching Einheiten von Nutzen sein [30]. Aus unserer Sicht ist der Einsatz des Team-Teaching-Konzeptes ein wahrscheinlicher Grund für die hohe Studierendenzufriedenheit mit dem Seminar. Weitere Lehrveranstaltungen zu diesem Thema könnten zukünftig auch einen Perspektivenwechsel in die Rolle der Patient*innen thematisieren, um daraus Stigmatisierungsverhalten sowie eine Reflexion des eigenen ärztlichen Handelns ableiten zu können. Eine Partizipation von Studierenden und Patient*innen an Entwicklung derartiger Seminare könnte zusätzlich wertvollen Input liefern. Aufgrund der Implementierung in die Regellehre war die Lehrzeit für dieses komplexe Thema begrenzt. Extracurriculare Veranstaltungen könnten nützlich sein, um ausführlicher über Stigmatisierung und psychosozialen Belastungen bei Menschen mit SH zu lehren.
Zu den Limitationen dieser Arbeit gehört die Möglichkeit eines Response Bias, z.B. durch soziale Erwünschtheit oder den Hawthorne-Effekt. Dies kann insbesondere bei dem hier vorliegenden Studierenden-Dozierenden-Verhältnis nicht ausgeschlossen werden, da die Studierenden den Fragebogen zu Beginn und am Ende des Seminars in Anwesenheit der Dozierenden ausfüllten. Die Bearbeitung des Fragebogens war jedoch vollkommen freiwillig und eine Nichtteilnahme hatte keinerlei negative Auswirkungen für die Studierenden. Die Durchführung der Studie als anonyme Befragung trägt zudem zur Reduktion von sozialer Erwünschtheit bei. Um Effekte sozialer Erwünschtheit auf das Antwortverhalten bei Studierendenbefragungen weiter zu verringern, könnte es sinnvoll sein, die Befragung nicht durch die Dozierenden, sondern durch eine dritte Person, die nicht an der Lehrveranstaltung beteiligt ist, oder online durchführen zu lassen. Wissen und Kompetenz wurden ausschließlich anhand von Selbsteinschätzungen erhoben. Es gab keine Belohnungen für eine Teilnahme. Die Dozierenden haben die Studierenden bei den Semesterabschlussprüfungen zu keinem Zeitpunkt zu den Inhalten dieses Seminars geprüft. Das quasi-experimentelle Prä-Post-Design ohne Kontrollgruppe lässt keine kausalen Schlüsse zu, da allein durch das zweifache Befragen Lerneffekte entstanden sein können. Weiterhin ist es keine multizentrische Studie, da das Seminar exklusiv im Modellstudiengang iMED am UKE in Hamburg eingeführt wurde.
5. Schlussfolgerung
Geeignete Lehrangebote für Studierende können die ärztliche Kompetenz in Bezug auf Stigmatisierung und psychosoziale Belastungen bei Menschen mit SH verbessern. Interdisziplinäre Ansätze ermöglichen hierbei eine Verknüpfung dermatologischer und psychologischer Aspekte, die bei der Behandlung von Patient*innen mit SH von großer Bedeutung sind. Die Entwicklung weiterer Lehrveranstaltungen nach ähnlichem Muster kann dazu beitragen, Medizinstudierende auf den Umgang mit psychosozialen Belastungen bei Patient*innen zu schulen und der Chronifizierung von psychischen Begleiterkrankungen frühzeitig entgegenzuwirken.
Förderung
Wir danken dem Open Access Publication Fund des UKE – Universitätsklinikum Hamburg-Eppendorf – für die finanzielle Unterstützung bei der Publikation.
Autor*innen
Letztautorenschaft
Die Autor*innen F. Abeck und N. Booken sind gleichberechtigte Letztautoren.
ORCIDs der Autor*innen
- Ines Heinen: [0000-0001-7361-4554]
- Rachel Sommer: [0000-0002-3080-497X]
- Inga Hansen-Abeck: [0009-0007-5579-4337]
- Christine Blome: [0009-0007-5579-4337]
- Isabel Heidrich: [0000-0001-6894-1913]
- Martin Härter: [0000-0001-7443-9890]
- Matthias Augustin: [0000-0002-4026-8728]
- Stefan W. Schneider: [0000-0002-4679-7137]
- Finn Abeck: [0000-0001-7823-0736]
- Nina Booken: [0009-0005-7692-9240]
Interessenkonflikt
Die Autor*innen erklären, dass sie keinen Interessenkonflikt im Zusammenhang mit diesem Artikel haben.
Literatur
[1] Topp J, Andrees V, Weinberger NA, Schäfer I, Sommer R, Mrowietz U, Luck-Sikorski C, Augustin M. Strategies to reduce stigma related to visible chronic skin diseases: a systematic review. J Eur Acad Dermatol Venereol. 2019;33(11):2029-2038. DOI: 10.1111/jdv.15734[2] World Health Organization. Global Report on Psoriasis. Geneva: WHO; 2016. Zugänglich unter/available from: https://apps.who.int/iris/bitstream/handle/10665/204417/9789241565189eng.pdf.psoriasis?sequence=1
[3] Sommer R, Augustin M, Mrowietz U, Topp J, Schäfer I, von Spreckelsen R. Stigmatisierungserleben bei Psoriasis – qualitative Analyse aus Sicht von Betroffenen, Angehörigen und Versorgern. Hautarzt. 2019;70(7):520-526.
[4] Sommer R, Topp J, Mrowietz U, Zander N, Augustin M. Perception and determinants of stigmatization of people with psoriasis in the German population. J Eur Acad Dermatol Venereol. 2020;34(12):2846-2855. DOI: 10.1111/jdv.16436
[5] Schlachter S, Sommer R, Augustin M, Tsianakas A, Westphal L. A Comparative Analysis of the Predictors, Extent and Impacts of Self-stigma in Patients with Psoriasis and Atopic Dermatitis. Acta Derm Venereol. 2023;103:adv3962. DOI: 10.2340/actadv.v103.3962
[6] Dimitrov D, Matusiak Ł, Szepietowski JC. Stigmatization in Arabic psoriatic patients in the United Arab Emirates - a cross sectional study. Postepy Dermatol Alergol. 2019;36(4):425-430. DOI: 10.5114/ada.2018.80271
[7] Pearl RL, Wan MT, Takeshita J, Gelfand JM. Stigmatizing attitudes toward persons with psoriasis among laypersons and medical students. J Am Acad Dermatol. 2019;80(6):1556-1563. DOI: 10.1016/j.jaad.2018.08.014
[8] Munz J, Kupfer J, Schepko M, Weisshaar E, Schut C. Stigmatisierung und soziale Angst bei Patient: innen mit Hauterkrankungen. Dermatologie. 2023;74(10):799-808.
[9] Hedemann TL, Liu X, Kang CN, Husain MI. Associations between psoriasis and mental illness: an update for clinicians. Gen Hosp Psychiatry. 2022;75:30-37. DOI: 10.1016/j.genhosppsych.2022.01.006
[10] Łakuta P, Marcinkiewicz K, Bergler-Czop B, Brzezińska-Wcisło L. How does stigma affect people with psoriasis? Postepy Dermatol Alergol. 2017;34(1):36-41. DOI: 10.5114/pdia.2016.62286
[11] Van Beugen S, Schut C, Kupfer J, Bewley AP, Finlay AY, Gieler U, Thompson AR, Gracia-Cazaña T, Balieva F, Ferreira BR, Jemec GB, Lien L, Misery L, Marron SE, Ständer S, Zeidler C, Szabó C, Szepietowski J, Reich A, Elyas A, Altunay IK, Legat FJ, Grivcheva-Panovska V, Romanov DV, Lvov AN, Titeca G, Sampogna F, Vulink NC, Tomás-Aragones L, Evers AW, Dalgard FJ; European Society for Dermatology and Psychiatry (ESDaP) Study collaborators. Perceived Stigmatization among Dermatological Outpatients Compared with Controls: An Observational Multicentre Study in 17 European Countries. Acta Derm Venereol. 2023;103:adv6485. DOI: 10.2340/actadv.v103.6485
[12] Ros S, Puig L, Carrascosa JM. Cumulative life course impairment: the imprint of psoriasis on the patient's life. Actas dermo-sifiliograficas. 2014;105(2):128-134. DOI: 10.1016/j.ad.2013.02.009
[13] Arancio LM, D'Amico D, Dastoli S, Silvia Fiorella C, Manfredini M, Moretta G, Paolino G, Levi A, Di Fino S, Zuchhi B, Piaserico S. Early Intervention and Cumulative Life Course Impairment in psoriasis: a Review. Clin Exp Dermatol. 2024:ILae282. DOI: 10.1093/ced/llae282
[14] Germain N, Augustin M, François C, Legau K, Bogoeva N, Desroches M, Toumi M, Sommer R. Stigma in visible skin diseases - a literature review and development of a conceptual model. J Eur Acad Dermatol Venereol. 2021;35(7):1493-1504. DOI: 10.1111/jdv.17110
[15] Sommer R, Weinberger NA, Von Spreckelsen R, Mrowietz U, Schielein MC, Luck-Sikorski C, Augustin M. A Structured Intervention for Medical Students Significantly Improves Awareness of Stigmatisation in Visible Chronic Skin Diseases: A Randomised Controlled Trial. Acta Derm Venereol. 2022;102:adv00641. DOI: 10.2340/actadv.v101.894
[16] Weinberger NA, Mrowietz S, Luck-Sikorski C, von Spreckelsen R, John SM, Sommer R, Augustin M, Mrowitz U. Effectiveness of a structured short intervention against stigmatisation in chronic visible skin diseases: Results of a controlled trial in future educators. Health Expect. 2021;24(5):1790-1800. DOI: 10.1111/hex.13319
[17] Hagenström K, Müller K, Garbe C, Augustin M. Prevalence of psoriasis and psoriatic arthritis in Germany – analysis of claims data. J Dtsch Dermatol Ges. 2024;22(1):45-54. DOI: 10.1111/ddg.15269_g
[18] Rheingans A, Soulos A, Mohr S, Meyer J, Guse AH. The Hamburg integrated medical degree program iMED. GMS J Med Educ. 2019;36(5):Doc52. DOI: 10.3205/zma001260
[19] Crow J, Smith L. Using co-teaching as a means of facilitating interprofessional collaboration in health and social care. J Interprof Care. 2003;17(1):45-55. DOI: 10.1080/1356182021000044139
[20] Roberts M, Bissett M, Wilding C. Team teaching as a strategy for enhancing teaching about theory-into-practice. Innov Educ Teach Int. 2023;60(1):26-36. DOI: 10.1080/14703297.2021.1966490
[21] Rodríguez-Martín I, Condés E, Sánchez-Gómez J, Azpeleta C, Tutor AS, Lesmes M, Gal B. Perceptions of co-teaching as a pedagogical approach to integrate basic and clinical sciences. Front Med (Lausanne). 2024;11:1383975. DOI: 10.3389/fmed.2024.1383975
[22] Thomas PA, Kern DE, Hughes MT, Tackett SA, Chen BY. Curriculum development for medical education: a six-step approach. Baltimore (MA): JHU press; 2022.
[23] Deis N, Koch C, Dreimüller N, Gaitzsch E, Weißkircher J, Jünger J, Lieb K. Development, implementation, and evaluation of a curriculum for medical students on conflicts of interest and communicating risk. GMS J Med Educ. 2020;37(1):Doc3. DOI: 10.3205/zma001296
[24] Armstrong AW, Read C. Pathophysiology, Clinical Presentation, and Treatment of Psoriasis: A Review. JAMA. 2020;323(19):1945-1960. DOI: 10.1001/jama.2020.4006
[25] Nast A, Altenburg A, Augustin M, Boehncke WH, Härle P, Klaus J, Koza J, Morwitz U, Ockenfels HM, Philipp S, Reich K, Rosenbach T, Schlaeger M, Schmid-Ott G, Sebastian M, von Kiedrowski R, Weberschock T, Dressler C. Deutesche S3-Leitlinie zur Therapie der Psoriasis vulgaris, adaptiert von EuroGuiDerm - Teil 1: Therapieziele und Therapieempfehlungen. J Dtsch Dermatol Ges. 2021;19(6):934-951. DOI: 10.1111/ddg.14508_g
[26] Löwe B, Kroenke K, Gräfe K. Detecting and monitoring depression with a two-item questionnaire (PHQ-2). J Psychosom Res. 2005;58(2):163-171. DOI: 10.1016/j.jpsychores.2004.09.006
[27] Abeck F, Heinen I, Sommer R, Blome C, Härter M, Augustin M, Schneider SW, Hansen-Abeck I, Booken N. Effects of a skin type diversity seminar on undergraduate medical students' self-assessed competence in managing skin diseases in patients with skin of color. BMC Med Educ. 2024;24(1):848. DOI: 10.1186/s12909-024-05828-x
[28] Augustin M, John SM. Learning lessons for the battle against disease burden and stigmatization in chronic skin diseases: Call for action needed? J Eur Acad Dermatol Venereol. 2023;37(S7):15-16. DOI: 10.1111/jdv.18985
[29] Dehnad A, Jalali M, Shahabi S, Mojgani P, Bigdeli S. Students' view on supportive co-teaching in medical sciences: a systematic review. BMC Med Educ. 2021;21(1):522. DOI: 10.1186/s12909-021-02958-4
[30] Kerridge J, Kyle G, Marks-Maran D. Evaluation of the use of team teaching for delivering sensitive content – a pilot study. J Furth High Educ. 2009;33(2):93-103. DOI: 10.1080/03098770902856637
Anhänge
| Anhang 1 | NKLM 2.0 (Anhang_1.pdf, application/pdf, 130.25 KBytes) |
| Anhang 2 | Ergänzende Tabelle (Anhang_2.pdf, application/pdf, 246.39 KBytes) |




