2.2.1. Wahrnehmung
1 Institute of Medical Psychology, Goethe University, Frankfurt am Main, Germany
Objekte in der Umgebung („distale Reize“) reflektieren Licht, erzeugen Schallwellen oder sondern chemische Substanzen ab, die von unseren Sinnesrezeptoren in neuronale Aktivität umgewandelt, zum Gehirn weitergeleitet und dort weiterverarbeitet werden. Die zentrale Aufgabe der Wahrnehmung besteht darin, aus den auf die Rezeptoren treffenden Energiemustern („proximale Reize“) bedeutsame Einheiten herzustellen, die eine erfolgreiche Interaktion mit der Umwelt ermöglichen [1]. Die Wahrnehmung der Außenwelt über die klassischen fünf Sinne Riechen, Sehen, Hören, Schmecken und Fühlen nennt man Exterozeption. Die Wahrnehmung des eigenen Körpers (Interozeption) wird in Propriozeption (Wahrnehmung der Lage des eigenen Körpers oder einzelner Körperteile im Raum und deren Bewegung) und Viszerozeption (Wahrnehmung der eigenen Organtätigkeit) unterteilt. Zusätzlich gibt es den Gleichgewichtssinn sowie Systeme für die Wahrnehmung von Temperatur und Schmerz (siehe Kapitel 2.1. und Kapitel 2.8.3.). Die medizinisch höchst relevante Schmerzwahrnehmung wird in einem anderen Kapitel ausführlich behandelt.
Unsere Sinnesorgane reagieren nur auf Ausschnitte der physikalischen Umwelt. Beispielsweise können wir, im Gegensatz zu manchen Tieren, keine elektromagnetischen Signale mit Wellenlängen außerhalb ca. 400–800 nm („sichtbares Licht“) oder Schallfrequenzen über 20 kHz wahrnehmen und haben nach derzeitiger Kenntnis keinen Magnetsinn. Zudem spezialisierten sich unsere Sinnessysteme auch im Laufe der individuellen Entwicklung auf relevante Informationen wie z.B. die Laute derjenigen Sprache(n), mit denen wir in der Kindheit konfrontiert waren. Die Wahrnehmungssysteme liefern also keine vollständigen, objektiven Abbilder der Außenwelt. Vielmehr konstruiert unser Gehirn Repräsentationen durch eine Verrechnung der Sinnesdaten mit bereits durch frühere Erfahrungen und Lernprozesse gewonnenen Informationen in Form von Synthesen. Da diese Prozesse weitgehend unbewusst ablaufen, werden die resultierenden Wahrnehmungseindrücke von uns unter normalen Umständen als vollständige und wirklichkeitsgetreue Abbilder der Außenwelt erlebt.
Die Frage nach dem Zusammenhang zwischen der äußeren, physikalischen Welt und unserer subjektiven Wahrnehmung stand am Anfang der Entwicklung der Psychologie als empirische Wissenschaft im 19. Jahrhundert. Wahrnehmung stellt auch heute noch ein zentrales Forschungsthema dar, das mit Verhaltensmessungen und mit Methoden zur Aufzeichnung von Hirnaktivität untersucht wird (siehe Kapitel 2.2.2.).
2.2.1.1. Empfindung und Wahrnehmung
Empfindung entspricht dem primären Sinneseindruck in einfachen Einheiten: Form, Farbe, Geruch, Klang etc. und deren jeweilige Intensität sowie räumliche Position und Auftretenszeitpunkt. Die „frühe“ Verarbeitung von Sinnesreizen, die zu Empfindungen führt, wird als weitgehend automatisch und reizgetrieben („bottom-up“) angesehen. Allerdings liefert die frühe Reizverarbeitung nicht immer ein getreues Abbild der Außenwelt. Wenn man beispielsweise nach längerer Betrachtung eines bewegten Reizes (z.B. fließendes Wasser) den Blick auf eine unbewegte Szene richtet, führen Adaptationsprozesse von richtungsspezifischen Neuronen im Gehirn dazu, dass man eine Bewegung in der Gegenrichtung wahrnimmt („Wasserfalltäuschung“).
Empfindungen entstehen nur, wenn sowohl Sinnesorgane als auch sensorische Hirnrindenbereiche funktionsfähig sind. So können z.B. Läsionen der Sehrinde trotz intakter Augen und Sehnerven zu Blindheit („Rindenblindheit“) führen. Umgekehrt kann eine elektrische oder magnetische Stimulation des primären visuellen Kortex bei Personen, die durch Augenschäden erblindet sind, visuelle Eindrücke (Phosphene) auslösen. Dieses Extrembeispiel zeigt, dass Sinneseindrücke im Gegensatz zu unserer Alltagsintuition kein 1:1-Abbild der physikalischen Außenwelt darstellen. Da sie grundsätzlich nicht alle Informationen über die Struktur distaler Reize enthalten, können sie nur mit einer gewissen Wahrscheinlichkeit korrekte Indikatoren für Aspekte der Außenwelt sein.
Reizgesteuerte Prozesse reichen also für die Wahrnehmung nicht aus, sondern es sind zusätzlich kognitive („top-down“) Prozesse nötig. Objekterkennung erfordert beispielsweise die Integration einzelner Sinneseindrücke, deren Abgleich mit Gedächtnisinhalten und eine erfahrungsabhängige Interpretation. Im Ergebnis wird aus den Empfindungen „schwarz mit weißem Rand“, „heiß“ und „aromatisch duftend“ die Wahrnehmung einer Tasse Kaffee, mit der man angenehme Erinnerungen an den guten Geschmack und die Erwartung einer belebenden Wirkung verbindet.
Diese „späte“ Verarbeitung der Sinnesdaten erfolgt in hierarchiehöheren Systemen des Gehirns, in denen Gedächtnisinhalte und Lernerfahrungen verrechnet und Erwartungen gebildet werden. Diese „top-down“-gesteuerte Verarbeitung ermöglicht eine Abgrenzung verschiedener Objekte voneinander und vom jeweiligen Hintergrund sowie deren Identifikation und Einordnung auf der Basis unseres Vorwissens. So ermöglicht unsere Kenntnis einer Sprache, bestimmte Lautfolgen als sinnvolle Wörter zu erkennen. Wahrnehmung erfordert eine aktive Konstruktion auf der Basis von Wahrscheinlichkeiten, Erfahrungen, Annahmen, aber auch biologisch angelegten Kategorien (z.B. belebt/unbelebt, jung/alt, etc.). Eine wichtige Rolle spielt hierbei die selektive Aufmerksamkeit (siehe Kapitel 2.2.2.): Da wir nicht beliebig viele Informationen verarbeiten können, kommt es zu einer Auswahl. Sie kann durch kontrollierte Prozesse gemäß den Anforderungen einer aktuellen Situation erfolgen (top-down/endogene Aufmerksamkeit); andererseits können unerwartete oder potentiell relevante (z.B. emotionale oder persönlich bedeutsame) Reize Aufmerksamkeit anziehen (bottom-up/exogene Aufmerksamkeit).
Entscheidend für den Erfolg der Wahrnehmung ist, ob das Gehirn diejenigen Informationen zutreffend verarbeitet, die für eine angemessene Interaktion mit der Welt notwendig sind. Dass dies nicht immer gelingt, zeigen Sinnestäuschungen. Sie verdeutlichen, dass unsere Wahrnehmung die Wirklichkeit unzureichend wiedergibt. Täuschungen geben somit Einblicke in das normale Funktionieren des Systems und werden später ausführlicher unter Wahrnehmungstäuschungen in diesem Kapitel beschrieben. Man geht heute davon aus, dass frühe und späte Reizverarbeitung nicht völlig getrennt ablaufen, sondern dass kognitive Prozesse auf allen Stufen der Verarbeitung eine Rolle spielen.
2.2.1.2. Psychophysik
Die Psychophysik untersucht die quantitativen Beziehungen zwischen physikalischer Reizinformation und subjektiver Empfindung. Sie wurde von Ernst Weber und Gustav Fechner in der Mitte des 19. Jahrhunderts in Leipzig begründet und bildete die Grundlage der empirischen Wahrnehmungsforschung sowie der Experimentalpsychologie. Deren Ursprung lag ebenfalls in Leipzig, wo Wilhelm Wundt 1879 das erste Institut für experimentelle Psychologie gründete. Eine wesentliche Grundlage der Psychophysik war die Bestimmung von Wahrnehmungs- und Unterschiedsschwellen. Die Wahrnehmungsschwelle wird erfasst, indem man die Intensität eines Reizes so einstellt, dass er gerade wahrgenommen werden kann. Die Unterschiedsschwelle, d.h. der eben merkliche Unterschied („just noticeable difference“, JND) wird bestimmt, indem man eine Reizgröße so lange verändert, bis ein Unterschied zu einem Vergleichsreiz erkannt wird. Diese Schwellen können als Nullpunkt (Wahrnehmungsschwelle) bzw. als Maßeinheit von Verhältnisskalen für subjektive Empfindungen dienen. Zentraler Befund war ein systematischer Zusammenhang zwischen der Reizstärke S und der Empfindungsstärke E: Um einen Unterschied zu bemerken, muss der relative Intensitätszuwachs in etwa gleich sein, d.h. bei einem schwachen Ausgangsreiz genügt ein absolut gesehen geringerer Zuwachs als bei einem stärkeren Ausgangsreiz. Unsere Sinne passen ihre Empfindlichkeit also automatisch an die Reizstärke an. Dies wird im Fechnerschen Gesetz ausgedrückt: E = k ⋅ logS, wobei k der Weberschen Konstante für die jeweilige Reizart entspricht (k = ΔS/S). Wenn also laute Musik noch lauter erklingen soll, muss die Lautstärke besonders stark erhöht werden.
Wahrnehmungsschwellen finden Anwendung bei Seh- oder Hörtests. Bei letzteren werden Töne typischerweise zunächst unhörbar und dann mit sukzessive ansteigender Intensität dargeboten. Die Patienten sollen antworten, sobald sie etwas hören. Aus mehrfachen Wiederholungen dieses Vorgehens lässt sich die Hörschwelle bestimmen. Auch in der neurologischen Diagnostik werden psychophysikalische Verfahren eingesetzt. Beispielsweise kann Diabetes Schädigungen von peripheren Nervenfasern bewirken, die zu einem reduzierten Vibrationsempfinden an den Füßen führen. Zur Diagnostik stimuliert man den großen Zeh mit einer speziellen Stimmgabel. Die Patienten sollen dabei angeben, bis zu welcher Schwingungsstärke sie die Vibration noch spüren.
2.2.1.3. Objekterkennung
Im Alltag bewegen wir uns in komplexen Szenen, die eine Organisation der Sinneseindrücke in einzelne Objekte und deren Trennung vom Hintergrund erfordern. Kohärente Objektrepräsentationen entstehen durch das Zusammenbinden einzelner Wahrnehmungselemente. Bei der Gruppierung spielen Vorerfahrungen sowie allgemeine, vermutlich angeborene Organisationsprinzipien eine wichtige Rolle. Zu diesen Prinzipien gehören die in der ersten Hälfte des 20. Jahrhunderts beschriebenen Gestaltgesetze. Ein wichtiger Grundsatz der „Gestalttheorie“ ist, dass das Ganze das Wesen der einzelnen Teile bestimmt, d.h. einzelne Merkmale ändern ihre wahrgenommenen Eigenschaften, sobald sie Teile eines Ganzen werden. Zu den wichtigsten Gestaltgesetzen zählen:
- Gesetz der Ähnlichkeit: Elemente mit gleicher Form, Farbe oder Helligkeit werden gruppiert (Abbildung 1).
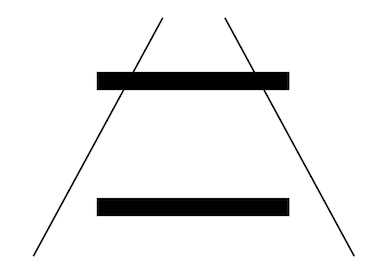
- Gesetz der Nähe: Räumlich nahe Elemente werden gruppiert (Abbildung 2).
- Gesetz des gemeinsamen Schicksals: Elemente mit gleicher Bewegungsrichtung werden gruppiert.
- Gesetz der Geschlossenheit/der Konturergänzung: Geschlossene Formen/Linien werden eher gruppiert als offene und lückenhafte Konturen werden ergänzt, um eine vollständige Figur zu erzeugen.
- Gesetz der Prägnanz/der „guten Gestalt“: Figuren werden so wahrgenommen, dass sie möglichst einfachen Strukturen entsprechen (Abbildung 3).



Oft wirken verschiedene Gestaltgesetze zusammen. So resultiert die Wahrnehmung von Scheinkonturen bei Kanizsa-Figuren (Abbildung 4) aus der Präferenz für geschlossene und einfache Figuren. Zusätzlich spielt dabei unsere Erfahrung mit der partiellen Überlagerung von Objekten eine Rolle.
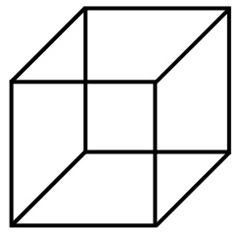
Wenn es mehrere gleichwahrscheinliche Interpretationen für ein Wahrnehmungsobjekt gibt, spricht man von multistabilen Figuren, deren Wahrnehmungsorganisation von Zeit zu Zeit wechselt. Beispiele sind die Rubin-Vase, bei der die Figur-Grund-Organisation abwechseln kann (Abbildung 5), oder der Necker-Würfel, der in unterschiedlicher Weise dreidimensional interpretiert werden kann (Abbildung 6).


Auf der neurobiologischen Ebene beruht die Objekterkennung auf einer Reihe von Verarbeitungsschritten in verschiedenen Hirnregionen (siehe Kapitel 2.1.). Während im primären visuellen Kortex einfache Merkmale wie die Orientierung von Linien kodiert werden, kommt es anschließend zu einer parallelen Verarbeitung entlang der ventralen und dorsalen visuellen Pfade, die zum inferioren Temporalkortex bzw. zum posterioren Parietalkortex ziehen. Im ventralen („Was“-)Pfad werden Merkmale kodiert, die zur Identifikation eines Objekts benötigt werden (z.B. komplexere Formen oder Farbe), wohingegen im dorsalen („Wo“-)Pfad vorwiegend räumliche Lokalisation und Bewegung von Objekten sowie deren Handlungsrelevanz repräsentiert werden. Vermutlich werden Informationen über Form, Farbe oder Bewegung zu einer kohärenten Objektwahrnehmung zusammengebunden, indem Neurone, die jeweils einzelne Merkmale repräsentieren, ihre Aktivität synchronisieren. Im EEG oder MEG (siehe Band 2 „Methoden der Medizinischen Psychologie und Medizinischen Soziologie“) kann dabei eine erhöhte Aktivität im Gamma-Frequenzbereich (ca. 30–120 Hz) beobachtet werden. Umgekehrt kann eine Trennung verschiedener Objekte oder zwischen Figur und Hintergrund durch eine Desynchronisation der jeweiligen Nervenzellverbände erfolgen [1].
2.2.1.4. Konstanzleistungen und Wahrnehmungstäuschungen
Wenn interne Objektrepräsentationen einmal als Ergebnis von Wahrnehmungsprozessen gebildet wurden, bleiben sie von Variationen der physikalischen Sinnesreize weitgehend unbeeinflusst. Ein Objekt wird trotz unterschiedlicher Blickwinkel oder Entfernungen und damit zusammenhängenden veränderten retinalen Abbildern (proximalen Reizen) als identisch wahrgenommen. Ebenso wird die Farbe eines Objekts als konstant empfunden, wenn die spektrale Zusammensetzung des von ihm reflektierten Lichts sich bei unterschiedlichen Beleuchtungsbedingungen ändert. In diesen Fällen führen die Einberechnung von räumlichen Tiefenhinweisen bzw. der relativen Zusammensetzung des Umgebungslichts, aber auch unser Wissen über Größe und Farbe von Objekten zu konstanten Wahrnehmungen.
Umgekehrt wird ein physikalisch gleich großer Reiz bei Vorhandensein von optischen Tiefenhinweisen in einem zweidimensionalen Bild (z.B. auf einen Fluchtpunkt zulaufende Linien; z.B. Ponzo-Täuschung, Abbildung 7) als umso größer wahrgenommen, je weiter er entfernt scheint. Illusorische Größenunterschiede können auch durch die Verschärfung von Kontrasten zu Objekten in der Umgebung erzeugt werden. In der Ebbinghaus-Illusion erscheint z.B. ein zentraler Kreis kleiner, wenn er sich im Mittelpunkt eines Rings größerer Kreise befindet, als wenn er von kleineren Kreisen umgeben ist (Abbildung 8). Manche dieser Phänomene lassen sich in ähnlicher Form auch in der sozialen Wahrnehmung finden (siehe Band 2 „Methoden der Medizinischen Psychologie und Medizinischen Soziologie“). Beim Kontrastfehler wird z.B. die Leistung eines mittelmäßigen Studierenden als schlechter bewertet, wenn sie/er in einer Gruppe sehr guter Kandidaten geprüft wird, als wenn seine Mitprüflinge schlechtere Leistungen zeigen.

2.2.1.5. Multisensorische Integration
Wahrnehmung ist meist multisensorisch, da wir Objekte oft nicht nur sehen, sondern auch hören oder tasten. Obwohl die einzelnen Sinnesinformationen in unterschiedlichen Hirnarealen verarbeitet werden, generiert unser Gehirn den Eindruck kohärenter Objekte. Voraussetzung dafür ist, dass Reize in den verschiedenen Sinnesmodalitäten zeitgleich und am gleichen Ort auftreten. Im Gegenzug werden weit entfernte audiovisuelle Ereignisse aufgrund der unterschiedlichen Geschwindigkeiten von Licht und Schall nicht als zusammengehörig empfunden, wie z.B. Blitz und Donner. Dabei besteht eine gewisse Flexibilität bezüglich der raumzeitlichen Übereinstimmung. Es gibt z.B. ein zeitliches Integrationsfenster, innerhalb dessen zwei Reize als zusammengehörig empfunden werden. Dieses Zeitfenster ist bei Kindern weiter als bei Erwachsenen und für komplexe Reize (Sprache) weiter als für einfache (Auftreffen eines Hammers auf einem Tisch). Die Integration raumzeitlich kongruenter Reize führt zu einer Reihe multisensorischer Illusionen. Beim Bauchredner-Effekt werden die vom Bauchredner erzeugten Laute der Puppe, deren Mund sich bewegt, zugeordnet. Beim McGurk-Effekt kann die Paarung inkongruenter Mundbewegungen mit akustischen Silben zur Wahrnehmung einer dritten Silbe führen (z.B. Mundbewegung: /ba/, akustischer Reiz: /ga/, Wahrnehmung: /da/).
Unter schwierigen Wahrnehmungsbedingungen profitieren wir besonders von Information in einer weiteren Sinnesmodalität. So nehmen wir Sprache in einer Umgebung mit vielen Störgeräuschen besser wahr, wenn wir die Mundbewegungen des Sprechers sehen können. Im Gehirn wird dieses als „inverse Effektivität“ bezeichnete Phänomen von erhöhten Aktivationen multisensorischer Hirnareale wie des posterioren superioren temporalen Sulcus (pSTS) auf multisensorische im Vergleich zu unisensorischen Reizen begleitet [2]. Bei neuropsychiatrischen Erkrankungen wie Autismus oder Schizophrenie, aber auch bei Vorstufen der Demenz, sind die zeitlichen Integrationsfenster breiter, d.h. Informationen aus verschiedenen Sinneskanälen werden als gleichzeitig und daher zusammengehörig wahrgenommen, obwohl das nicht der Fall ist. Als Grundlage wird eine beeinträchtigte Konnektivität zwischen den relevanten Hirnregionen vermutet. Eine solche fehlerhafte Integration kann erklären, warum Patienten bei der Sprachwahrnehmung weniger von zusätzlicher visueller Information profitieren als gesunde Personen.
Ein Sonderfall einer übermäßigen Koppelung zwischen den Sinnessystemen ist die Synästhesie, bei der Reize einer Sinnesmodalität automatisch Assoziationen oder sogar echte Empfindungen in einer zusätzlichen Sinnesmodalität auslösen. Häufig werden z.B. Grapheme wie Buchstaben oder Zahlen mit Farben verknüpft (z.B. erscheint ein „A“ rot oder eine „7“ grün). Es handelt sich dabei nicht um eine Störung, sondern eine Variante der normalen Wahrnehmung. In gewissem Maße bilden alle Menschen Beziehungen zwischen den Sinnessystemen, z.B. wenn wir eine Stimme als „rauchig“ oder „dunkel“ empfinden. Auch wird das gesprochene Wort „kiki“ eher einer Figur mit spitzen Ecken zugeordnet und das Wort „buba“ einer Figur mit Rundungen.
2.2.1.6. Subliminale Wahrnehmung
Auch nicht bewusst wahrgenommene, unterschwellige (subliminale) Reize können einen Effekt auf die nachfolgende bewusste Wahrnehmung und das Verhalten haben. Studien zur unterschwelligen Wahrnehmung verwenden Reize, die sehr kurz (ca. 15–50 ms) dargeboten und „maskiert“ werden. Als Maske verwendet man typischerweise einen komplexeren und nicht bedeutungshaltigen Reiz, der für eine längere Dauer (ca. 250–500 ms) vor und/oder nach dem subliminalen Reiz dargeboten wird. Bei einfachen Reaktionsaufgaben, die einen Tastendruck auf der Seite eines Zielreizes erfordern, zeigen ereigniskorrelierte Potentiale (EKP) im EEG, dass unterschwellige Reize eine Vorbereitungsaktivität im motorischen Kortex (Bereitschaftspotential) kontralateral zu der mit diesem Reiz kongruenten Reaktionsseite auslösen (z.B. EKP im linken Motorkortex, wenn eine noch ausstehende Reaktion mit dem rechten Zeigefinger gefordert wird). In besonderer Weise reagieren wir auf unterschwellig dargebotene potentielle Gefahrreize (z.B. Bilder von Spinnen, emotionale Gesichter mit ängstlichem oder ärgerlichem Ausdruck, emotionale Wörter). Solche Reize können physiologische Reaktionen wie stärkere Hautleitwerdreaktionen (siehe Band 2 „Methoden der Medizinischen Psychologie und Medizinischen Soziologie“) und eine erhöhte Aktivation der Amygdala auslösen. Zudem bewirken sie Veränderungen auf der Verhaltensebene, die Verschiebungen der exogenen Aufmerksamkeit widerspiegeln [3]. Wenn Probanden in einfachen Reaktionszeitaufgaben schnellstmöglich auf der Seite eines überschwellig dargebotenen Zielreizes reagieren sollen, erfolgt die Antwort schneller, wenn auf der gleichen Seite kurz zuvor ein emotionaler Reiz unterschwellig gezeigt wurde.
Diese Befunde sprechen dafür, dass wir eine angeborene Bereitschaft (preparedness) zu Reaktionen auf überlebensrelevante Informationen haben. Preparedness äußert sich auch darin, dass wir bestimmte Assoziationen schneller lernen als andere. Beispielsweise reicht oft eine Paarung, um einen bestimmten Geruch oder Geschmack mit Übelkeit zu verknüpfen, wohingegen die Assoziation eines Bildes mit Übelkeit mehrere Wiederholungen erfordert. Ebenso wird die Tatsache, dass in Mitteleuropa Spinnen- oder Schlangenphobien relativ häufig auftreten, mit einer angeborenen Furchttendenz gegenüber diesen Tieren erklärt.
Auch emotional neutrale unterschwellige Reize werden in einem gewissen Umfang weiterverarbeitet. Auf die subliminale Darbietung eines Wortes (z.B. „Salz“) wird ein nachfolgendes, überschwellig dargebotenes Wort schneller und genauer erkannt, wenn es mit dem unterschwelligen Reiz assoziiert ist (z.B. „Pfeffer“), als wenn dies nicht der Fall ist (z.B. „Palme“) [4]. Diesen Prozess nennt man semantische Bahnung („Priming“). Priming geht vermutlich darauf zurück, dass das semantische Langzeitgedächtnis (siehe Kapitel 2.2.4.) wie ein Netzwerk organisiert ist, in dem verwandte Inhalte näher beieinander liegen. Die Aktivation eines Netzwerkknotens, auch durch unterschwellige Reizung, würde sich auf benachbarte Knoten ausbreiten und die Schwelle für die Erkennung des entsprechenden Wortes herabsetzen.
Kontrovers wurde die Frage diskutiert, ob unterschwellige Botschaften Kaufentscheidungen beeinflussen können. Eine populäre Studie aus den 1950er Jahren behauptete, dass das extrem kurze Einblenden der Aufforderung „trinkt Coca-Cola“ in einem Kinofilm den Konsum dieses Getränks steigerte. Allerdings konnte dieses Ergebnis in späteren Studien nicht wiederholt werden. Neuere Forschung zeigt, dass unterschwellige Reize lediglich ein bereits vorhandenes Bedürfnis verstärken können. Beispielsweise trinken durstige Personen mehr, wenn ihnen zuvor durstbezogene subliminale Botschaften dargeboten wurden.
2.2.1.7. Wahrnehmungsstörungen
Trotz intakter Sinnesorgane und Reizweiterleitung zum Gehirn können Hirnschäden Störungen der Wahrnehmung bewirken. So können z.B. Schädigungen der primären Sehrinde je nach Ausdehnung der Läsion zu partieller oder kompletter Blindheit führen. Betroffene zeigen trotzdem gewisse Reaktionen auf visuelle Reize. So können sie die Farbe oder den Ort von Objekten überzufällig häufig richtig raten und sogar Gegenstände im Raum ergreifen. Auch zeigen sie physiologische und Verhaltensreaktionen auf emotionale Reize. Dieses „Blindsehen“ beruht vermutlich auf intakten Nervenfasern, die die Augen mit subkortikalen (z.B. thalamischen) Kerngebieten und höheren, extrastriären visuellen Arealen verbinden.
Schädigungen in Regionen entlang der kortikalen visuellen Verarbeitungspfade führen zu spezifischeren Wahrnehmungsdefiziten. Patienten mit (beidseitigen) Läsionen im ventralen visuellen Pfad zeigen Störungen der visuellen Objekterkennung (Agnosie). Dabei kommt es bei weiter posterior gelagerten Schädigungen zur apperzeptiven Agnosie, bei der Betroffene nicht in der Lage sind, einfache Formen zu erkennen. Läsionen in weiter anterioren Bereichen des ventralen Pfads führen dagegen zur assoziativen Agnosie, bei der Objekte zwar z.B. abgezeichnet, aber nicht benannt werden können. Ein Sonderfall ist die selektive Unfähigkeit, Gesichter zu erkennen (Prosopagnosie), die nach Schädigungen im fusiformen Gesichtsareal im ventralen Temporalkortex auftritt. Beidseitige Läsionen des dorsalen visuellen Pfades können dagegen eine Unfähigkeit der Bewegungswahrnehmung (Akinetopsie) hervorrufen. Hierbei erscheinen Bewegungen als Abfolge statischer Bilder und die Koordination der eigenen Bewegungen ist beeinträchtigt.
Wahrnehmungsanomalien treten auch bei verschiedenen psychiatrischen Störungen auf. Typisch für die Schizophrenie sind akustische Halluzinationen, bei denen die Betroffenen Stimmen hören, die ihre Handlungen kommentieren oder Befehle geben. Bei schwerer Drogensucht können als Entzugserscheinungen visuelle Halluzinationen (z.B. kleine bewegte Tiere) auftreten, die als sehr beängstigend erlebt werden. Grundlage solch pathogener Wahrnehmungen ist möglicherweise ein mangelnder Abgleich intern generierter Signale mit externen Sinneseindrücken. Hierzu passen Befunde einer erhöhten Aktivation sensorischer auditorischer Hirnregionen bei akustischen Halluzinationen bei einer gleichzeitig verringerten Aktivität höherer Kontrollregionen, z.B. im präfrontalen Kortex [5]. Eine interessante Variante sind Halluzinationen, die bei gesunden Personen nach längerem Reizentzug (sensorische Deprivation) auftreten. Hier führt die spontane Aktivation sensorischer Hirnbereiche zu intensiven Wahrnehmungserlebnissen. Im Unterschied zu Halluzinationen bei Psychosen sind die Betroffenen sich aber über den nicht realen Charakter dieser Erlebnisse bewusst.
Sensorische Defizite werden zu den Kernsymptomen des Autismus gezählt. Hierzu gehören sowohl Hyper- als auch Hyporeaktivität gegenüber sensorischen Reizen sowie ausgeprägte sensorische Interessen. Dazu können starke Reaktionen auf bestimmte Geräusche oder eine Faszination für Lichter und Bewegungen gehören, bei Gleichgültigkeit z.B. gegenüber Schmerzreizen. Personen mit Autismus schneiden oft bei Wahrnehmungsaufgaben, die eine Verarbeitung lokaler Elemente (Details) erfordern, besser ab als Kontrollpersonen. Sie haben aber Defizite bei Aufgaben, die sich auf globale Merkmale beziehen, also eine Integration einzelner Elemente erfordern [6]. Ursache sind vermutlich veränderte kortikale Integrationsprozesse.
References
[1] Engel AK. Neuronale Grundlagen der Merkmalsintegration. In: Karnath HO, Thier P, editors. Kognitive Neurowissenschaften. 3rd ed. Berlin: Springer; 2012. p. 67-77. DOI: 10.1007/978-3-642-25527-4_6[2] Stevenson RA, James TW. Audiovisual integration in human superior temporal sulcus: Inverse effectiveness and the neural processing of speech and object recognition. Neuroimage. 2009 Feb;44(3):1210-23. DOI: 10.1016/j.neuroimage.2008.09.034
[3] Öhman A. Automaticity and the amygdala: Nonconscious responses to emotional faces. Curr Dir Psychol Sci. 2002 Apr;11:62-6. DOI: 10.1111/1467-8721.00169
[4] Kouider S, Dehaene S. Levels of processing during non-conscious perception: a critical review of visual masking. Philos Trans R Soc Lond, B, Biol Sci. 2007 May;362(1481):857-75. DOI: 10.1098/rstb.2007.2093
[5] Allen P, Larøi F, McGuire PK, Aleman A. The hallucinating brain: a review of structural and functional neuroimaging studies of hallucinations. Neurosci Biobehav Rev. 2008;32(1):175-91. DOI: 10.1016/j.neubiorev.2007.07.012
[6] Happé F. Autism: cognitive deficit or cognitive style? Trends Cogn Sci. 1999 Jun;3(6):216-22. DOI: 10.1016/S1364-6613(99)01318-2




